间断性光疗联合药物治疗新生儿高未结合胆红素症的疗效
李海花 袁伯稳
间断性光疗联合药物治疗新生儿高未结合胆红素症的疗效
李海花 袁伯稳
新生儿黄疸是新生儿期最常见的表现之一,由于新生儿期胆红素代谢的特殊性,加上毛细血管丰富,但血清胆红素超过85 μmol/L时即可出现肉眼可见的黄疸,一般分为生理性黄疸和病理性黄疸两种。尿苷二磷酸葡萄糖醛酸基转移酶(UDPGT)活性下降导致肝脏内未结合型胆红素向结合型胆红素转化过程发生障碍,引起以未结合胆红素增高为主的表现形式[1]。严重者可引起胆红素脑病(核黄疸),造成神经系统永久性的损害,甚至会危及患儿生命,因此及时控制血清胆红素是治疗的关键。临床治疗的方法主要有光照疗法、药物和换血治疗等,而光疗是降低血清非结合胆红素的简单有效的方法。为了探究不同光疗方法对新生儿高未结合胆红素症的疗效和安全性,我们分别采取间断性和持续性光疗两种方法,进行对比研究,并作报道。
资料和方法
一、一般资料
选择海安县人民医院儿科2013年1月至2015年12月收治的新生儿高未结合胆红素症的患儿90例,作为研究对象。其中男性53例,女37例;胎龄35~41周,平均37.8±1.2周;日龄1~26 d,平均(6.7±2.4) d;体重(2.3~4.3) kg,平均(3.6±1.1) kg;总胆红素(TBil) (287.6±33.7) μmol/L,未结合胆红素(UCB)(251.5±25.4) μmol/L;早产儿24例,足月儿66例;合并新生儿肺炎15例,脐炎4例,败血症3例,新生儿溶血病5例,血管外溶血3例。经医院伦理委员会批准和患儿家属的知情同意选择,并签署知情同意书,按照入院日期的单双数的随机数字表示法,将患儿分为观察组和对照组,每组各45例;将两组患儿的性别、胎龄、日龄、出生体重、病程、病情等一般资料进行比较无显著差异(P>0.05),有可比性。
二、病例选择
纳入标准为:所有患儿均符合第4版《实用新生儿学》中的新生儿高未结合胆红素症的诊断标准[2];血清总胆红素>205 μmol/L,或每天上升>85 μmol/L,且以未结合胆红素为主;血清总胆红素达到相应日龄及相应危险因素下的光疗干预标准;黄疸持续时间长,足月儿>2周,早产儿>4周等。排除标准:新生儿肝炎,新生儿胆道闭锁和胆总管囊肿,先天性代谢缺陷病,以结合胆红素升高为主的外源性阻塞性病理性黄疸,家属拒绝参加前瞻性研究者。
三、治疗方法
两组患儿均予以人工辅助喂养、保暖,适当补液、防治感染、纠正酸碱和电解质紊乱,防治贫血、低血糖、低体温、低蛋白血症和水肿等,必要时吸氧;使用肝酶诱导剂的苯巴比妥钠,4~6 mg/kg,口服,2次/d;静脉用丙种球蛋白0.5~1.0 g/kg,静脉滴注,1次/d。采用双面蓝光治疗仪进行照射治疗(厂家:宁波戴维医疗器械公司;型号:XHC),波长425~475 nm,双面光320W;照射时上下灯管距床面分别为40 cm和20 cm,用黑色眼罩将新生儿的双眼遮住,用尿布将会阴部和肛门等处遮盖保护,其余部位均裸露[3]。观察组患儿采用间断性光疗,每天晚上蓝光照射8 h和停16 h,照射1~2 h变换体位;白天停止光疗时给予日光浴,要求和光疗一样,时间不低于8 h。观察组患儿不分白昼持续16 h蓝光照射,停光疗期间不予日光浴。3~5 d为1个疗程。
四、观察指标
治疗期间密切观察患儿的生命体征,每天监测总胆红素和未结合胆红素水平;保证足够的热量和水分,以防脱水;密切注意光疗的发热、腹泻和皮疹等不良反应;观察光疗总时间和黄疸消退时间,统计治疗总有效率。疗效判定[4]:患儿精神好,反应力佳,黄疸消退或明显消退,总胆红素足月儿<205 μmol/L,早产儿<255 μmol/L为显效;患儿精神和反应力好转,黄疸表现消退,总胆红素较前下降但仍超过范围;患儿精神和反应力较差,黄疸未消退,总胆红素值无变化或上升,甚至出现神经系统损害。总有效率=(显效+好转)/总例数×100%。
五、统计学方法

结 果
一、治疗效果的比较
观察组显效30例,有效12例,总有效率为93.3%;对照组显效29例,有效12例,总有效率为91.1%。将两组的总有效率进行比较,无显著差异(χ2=3.496,P>0.05),无统计学意义。
二、治疗指标的比较
两组在黄疸消退时间、总胆红素、未结合胆红素和游离脂肪酸等方面比较,无显著差异(P>0.05),无统计学意义。在光疗总时间和不良反应消退时间方面比较,差异显著(P<0.01),具有统计学意义,观察组优于对照组。见表1。
三、不良反应的比较
两组患儿均出现数例低热、轻度腹泻、皮疹、贫血和低血钙等不良反应,未需作特殊处理;未出现核黄疸和反跳现象等严重不良反应。观察组的不良反应率为15.6%,明显低于对照组的33.3%。将两组的不良反应率进行比较,差异显著(χ2=7.254,P<0.05),具有统计学意义,观察组优于对照组。见表2。
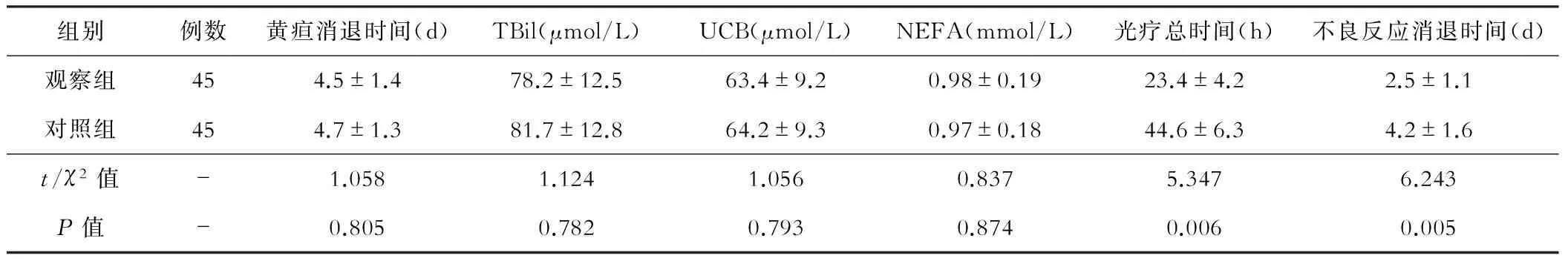
表1 两组治疗指标的比较

表2 两组不良反应的比较
讨 论
新生儿期的胆红素代谢具有其特殊性,由于红细胞数量过多、红细胞寿命相对较短,旁路和其他组织来源的胆红素增加等原因,使胆红素生成较成人多;新生儿的血清白蛋白含量较低,酸中毒可减少胆红素与白蛋白联结,游离的脂溶性较强的非结合胆红素易透过血脑屏障,进入中枢神经系统;新生儿肝细胞受体蛋白(Y蛋白)和尿苷二磷酸葡萄糖醛酸基转移酶(UDPGT)含量极微,摄取胆红素能力不足,生成结合胆红素量较小,早产儿排泄胆红素的能力不足,易出现暂时性肝内胆汁淤积[5];新生儿的肠蠕动性较差,肠道菌群尚未建立,肠腔内的β-葡萄糖醛酸肝酶活性较高,将结合胆红素转变成非结合胆红素。当新生儿发生缺氧、饥饿、脱水、酸中毒、感染、颅内出血等合并症时,可抑制肝脏UDPGT的活性,出现黄疸或使黄疸加重。有报道称25%30%的新生儿败血症会出现黄疸,与患儿的免疫系统和肝功能不完善有关,感染可进一步抑制胆汁流,也与高水平的胆汁酸相关[6]。因此,新生儿黄疸是新生儿期最常见的表现之一,特别是早产儿更易发生。
非结合胆红素增高是新生儿黄疸最常见的表现形式,但血液中高浓度的非结合胆红素透过血脑屏障,造成中枢神经系统功能障碍,如果不及时干预,常造成基底神经节、海马回、小脑神经元和下丘脑神经核等变性坏死,造成永久性损害,甚至死亡[7]。患儿出现运动、智力、语言等方面的发育迟缓,甚至出现脑瘫等严重后遗症,给患儿及其家庭带来极大的影响。临床上对新生儿高未结合胆红素症的治疗处理一般处理外,大多采用光疗、药物治疗的方法,必要时予以换血疗法。以苯巴比妥钠为代表的肝酶诱导剂,通过诱导UDPGT酶的活性,提高肝脏处理胆红素的能力;免疫球蛋白可阻断单核-吞噬细胞系统的Fc受体,抑制吞噬细胞破坏以被抗体致敏的红细胞,减少胆红素的生成;白蛋白可增加非结合胆红素的联结,降低其透过血脑屏障进入中枢神经系统,减少核黄疸的发生;口服益生菌等可改变肠道内环境,减少肠肝循环,减轻黄疸。
对于新生儿高未结合胆红素症的光疗原理是在蓝光的作用下,可使脂溶性的非结合胆红素转变成水溶性的4Z和15E异构体,这些异构体可不通过肝脏,直接经胆汁和尿液排出,有效降低血清胆红素水平。光疗可能会出现发热、腹泻和皮疹等不良反应,发热可能与光谱中红外线产热过多有关;腹泻与光疗后胆红素异构体产生过多,在肠道内排泄抑制肠道乳酸酶活性;而皮疹可能与光疗后光过敏有关[8]。光疗一般有间断性和持续性两种,一般患儿接受光疗4 h后,血清胆红素水平即可明显降低,但当胆红素低于100 μmol/L后,已经到了光疗的饱和点,即使增加光疗时间和频率也不能使胆红素进一步降低。光疗总时间超过24 h后,可引起核黄素的减少,进而降低红细胞谷胱甘肽还原酶活性而加重溶血,使患儿出现青铜症等。因此临床上对两种不同治疗方式的光疗治疗高未结合胆红素血症的效果和可能出现的副作用,开展了较多的研究和探讨,规范更为严谨的蓝光治疗流程。
我们对新生儿高未结合胆红素症患儿采取蓝光间断性光疗,其治疗总有效率达到了93.3%,与采取持续性光疗的对照组的91.1%相比较,并不逊色。两组在黄疸消退时间、总胆红素、未结合胆红素和游离脂肪酸水平等方面相差无异,说明间断性光疗和持续性光疗均能有效地降低血清胆红素,达到治疗目的。而观察组使用的光疗总时间显著短于观察组,有效降低了不良反应率,同时出现不良反应后消退所需的时间也显著缩短。间断性光疗不仅缩短了光疗时间,降低了不良反应,减少了医疗隐患,而且减轻了医护人员的工作量,有利于医护人员有更多时间观察患儿的病情,以便实施更加的诊疗操作;同时增加了母婴接触的时间,提高了乳母喂养率[9]。加快患儿的疾病恢复速度,提高治疗依从性,增进医患关系,体现出很好的社会效应。但也有报道称,血清胆红素水平接近换血标准时,建议采用持续强光疗[10]。
综上所述,采用间断性光照疗法联合药物治疗新生儿高未结合胆红素症,具有显效快、疗效佳、操作简便、安全性高,医护人员和患儿家长易于接受,是一种较为理想的治疗方法,值得儿科临床推广和使用。
[1] 孙玲玲,陈运生,余珍珠,等.新生儿高未结合胆红素血症遗传因素的研究.中国当代儿科杂志,2012, 14: 256-259.
[2] 邵晓梅,叶鸿瑁,丘小汕.实用新生儿学(第4版).北京;人民卫生出版社,2011:273.
[3] 中华医学会儿科学分会新生儿学组,《中华儿科杂志》编辑委员会.新生儿高胆红素血症诊断和治疗专家共识.中华儿科杂志,2014, 52: 745-748.
[4] 刘金,穆亚平,魏志珍.茵栀黄口服液治疗新生儿高未结合胆红素血症50例疗效观察.中国中西医结合儿科学,2013, 5: 57-58.
[5] Huang MJ,Kua KE,Teng HC,et al.Risk factors for severe hyperbilirubinemia in neonates.Pediatr Res, 2004,56:682-689.
[6] 郭红梅,王建设.炎症在胆汁淤积中的作用.肝脏,2012,17:574-576.
[7] 王卫平.儿科学(第8版).北京;人民卫生出版社,2015:119-126.
[8] 杨李,邱申熊.新生儿黄疸.中国临床医生,2011,39:11-13.
[9] 吴青林,宣相云,杜会双.不同光照方式治疗新生儿高胆红素血症疗效观察.中国误诊学,2011, 32: 7902-7903.
[10] Bhutani VK. Phototherapy to prevent severe neonatal hyperbilirubinemia in the newborn Infant 35 or more weeks of gestation. Pediatrics. 2011,128:e1046-e1052.
(本文编辑:茹素娟)
226600 江苏南通 海安县人民医院儿科
2016-03-22)

