非酒精性脂肪性肝病患者生活质量调查
陶叶婷 颜士岩 陈光榆 潘勤 陈源文 范建高
·论 著·
非酒精性脂肪性肝病患者生活质量调查
陶叶婷 颜士岩 陈光榆 潘勤 陈源文 范建高
目的 探讨非酒精性脂肪性肝病(NAFLD)患者健康相关生活质量(HRQoL)的变化。方法对319例健康体检成人以及64例除NAFLD以外的其他肝病患者(57例为慢性乙型肝炎)进行肝脏受控衰减参数(CAP)、肝硬度(LSM)及血清转氨酶测定,用简明健康测量量表(SF-36)评估研究对象的HRQoL。结果无肝病组、NAFLD组和其他肝病组SF-36量表中生理机能分别为(90.22±12.83)、(84.90±14.34)、(82.58±19.07)、生理职能(84.41±28.05)、(75.63±34.20)、(56.64±43.47)、一般健康状况(65.67±19.75)、(55.02±18.73)、(52.06±19.42)、精力项(75.00±15.69)、(69.82±15.32)、(66.02±19.80),NAFLD组与无肝病组比较,差异均有统计学意义(均P<0.05),与其他肝病组之间差异均无统计学意义(均P>0.05)。生理机能(90.22±12.83对83.41±15.25对86.10±13.51)、一般健康状况(65.67±19.75对55.03±20.60对55.00±17.16)、精力项(75.00±15.69对69.77±14.84对69.86±15.76)评分随CAP值的增高在无肝病组、轻度脂肪肝组和中重度脂肪肝组之间呈显著降低趋势(P<0.05)。生理机能(87.33±13.84对86.40±15.58对77.73±12.51)、生理职能(79.27±32.18对76.75±35.94对60.23±37.53)、躯体疼痛(80.31±20.01对76.61±20.07对66.59±25.01)、一般健康状况(59.63±19.78对55.61±20.40对47.82±20.72)、精力项(72.77±15.16对70.96±15.60对63.86±19.27)评分,随LSM值的增高在无肝纤维化组、肝纤维化组和肝硬化组之间呈显著降低趋势(P<0.05)。在NALFD患者中,与非肥胖组相比,肥胖组精力(73.06±14.69对68.33±15.42)和健康变化项(47.58±17.94对41.11±20.59)评分显著降低,差异均有统计学意义(均P<0.05)。与血清转氨酶正常组相比,健康体检成人转氨酶增高组一般健康状况(59.82±20.72对52.84±18.59)及精力项(73.18±16.26对68.36±14.59)评分显著降低,差异均有统计学意义(均P<0.05)。结论与以CHB为主的其他肝病患者相似,NAFLD患者生活质量严重受损。
非酒精性脂肪性肝病;健康相关生活质量;慢性乙型肝炎
非酒精性脂肪性肝病(nonalcoholic fatty liver disease, NAFLD)是与遗传易感和胰岛素抵抗密切相关的代谢应激性肝病,疾病谱包括非酒精性脂肪肝(NAFL)、非酒精性脂肪性肝炎(NASH)及其相关肝纤维化和肝硬化[1]。随着肥胖、糖尿病全球化流行趋势,近年来NAFLD患病率增长迅速,现已成为包括我国在内的许多国家慢性肝病和肝酶异常的首要原因[2,3]。Afendy等[4]调查1 103例慢性肝病患者健康相关生活质量(health-related quality of life, HRQoL),结果发现这些患者生活质量显著下降,其中NAFLD患者较其他类型肝病(酒精性肝病、自身免疫性肝炎、病毒性肝炎和胆汁淤积性肝病)患者生活质量受损更为严重。国内对于慢性肝病患者生活质量的研究主要集中在慢性乙型肝炎(CHB)和慢性丙型肝炎(CHC),对NAFLD患者的生活质量的调研较少。本研究从肝脂肪变、肝纤维化、血清转氨酶以及肥胖四个维度评估无肝病人群、NAFLD患者的HRQoL,并与以CHB为主的其他肝病患者作对照,旨在探讨NAFLD对患者生活质量的影响。
资料和方法
一、研究对象
研究对象分别为2015年6月至2016年1月上海交通大学医学院附属新华医院体检中心参加健康体检的成人,以及同期在消化内科住院治疗的慢性肝病(NAFLD除外)患者。研究对象的入选标准:①年龄18周岁以上,性别不限,汉族;②同意参加本项研究并签署知情同意书;③完成了合格的简明健康测量量表(36-item short form health survey, SF-36)。排除标准:①过量饮酒史,即饮酒折合乙醇量男性>140 g/周,女性>70 g/周;②有肝毒药物应用史;③恶性肿瘤患者;④有重性心理疾病史者;⑤认知功能损害、脑器质性障碍、痴呆患者;⑥文盲、严重智力缺陷者。
二、研究方法
采集研究对象病史,测量身高、体重并计算体质指数(body mass index, BMI),同时进行肝脏B超和瞬时弹性记录仪(Fibroscan)检查。B超报告注明有无脂肪肝。受控衰减参数(Controlled attenuation parameter, CAP)和肝硬度值(Liver stiffness measurement, LSM)测定借助Fibroscan○R502(法国Echosens公司)配有M探头,测量结果采用10次成功测量所取平均值,CAP值精确到0.1 dB/m,LSM值精确到0.1 kPa。部分患者同时进行血液生化学检测,指标包括ALT和AST。
采用由美国波士顿健康研究所研制的SF-36量表评价所有研究对象的HRQoL,主要指标包括,①生理功能:测量健康状况是否妨碍正常的生理活动;②生理职能:测量由于生理健康问题所造成的职能受限情况;③躯体疼痛:测量疼痛的程度以及对日常工作或活动的影响;④总体健康:测量个体对自身健康及其发展趋势的评价;⑤活力:测量个体对自身精力和疲劳程度的主观感受;⑥社会功能:测量生理和心理健康问题对社会活动数量和质量所造成的影响;⑦情感职能:测量由于情感问题所造成的职能受限情况;⑧精神健康:测量被测者激励、压抑、行为或感情失控、心理主观感受状况。另外,还有健康变化,用于评价过去1年内的健康改变。每个条目最终得分以100分制计算,得分越低说明该方面的健康受限越严重。
三、工作定义
将参与健康体检人群根据肝脂肪变程度进行分组:①无肝病组,血清转氨酶正常、B超提示无脂肪肝、CAP值<238 dB/m和LSM值<7.0 kPa;②NAFLD组,B超提示脂肪肝并且CAP值≥238 dB/m,规定CAP值238~258.9 dB/m为轻度脂肪肝组,CAP值≥259 dB/m为中重度脂肪肝组。存在以下任意一项者则予以剔除:①B超提示有脂肪肝和CAP值≥238 dB/m仅符合其一者;②CAP值<238 dB/m但是LSM值≥7.0 kPa。根据BMI将NAFLD组分为非肥胖组(BMI<25 kg/m2)和肥胖组(BMI≥25 kg/m2)。根据LSM值将健康体检人群进行肝纤维化分组:无肝纤维化组,LSM值<7.0 kPa;肝纤维化组,LSM值7.0~10.2 kPa;肝硬化组,LSM值≥10.3 kPa。根据有无血清转氨酶增高将健康体检人群分组:转氨酶正常组,ALT≤40 U/L且AST≤40 U/L;转氨酶增高组,ALT>40 U/L和(或)AST>40 U/L。将住院确诊但不是脂肪性肝病的慢性肝炎患者纳入其他肝病组。
四、统计学处理
采用SPSS 19.0统计学软件进行分析。计量资料以均数±标准差表示,两组间比较用t检验,多组间比较用方差分析,肝脂肪变程度分组和肝纤维化程度分组的组间比较采用趋势检验,两两比较用最小差异法,方差齐用LSD或方差不齐用Tamhane’s检验法。计数资料用率(%)表示,组间用χ2检验进行比较。所有统计学分析均为双侧检验,P<0.05为差异有统计学意义。
结 果
一、一般情况
研究期间共有383例成人纳入本次研究。健康体检成人319例,男性177例,年龄21~84岁,平均(49.7±14.0)岁;具体分组情况见图1。其他肝病患者64例,男性38例,年龄22~78岁,平均年龄(49.4±13.3)岁;其中CHB 57例(包括乙型肝炎肝硬化10例,均为代偿期),CHC 2例(无肝硬化),肝豆状核变性伴代偿期肝硬化1例,自身免疫性肝病4例(其中伴代偿期肝硬化1例)。
二、各组肝病患者生活质量的比较
无肝病组、NAFLD组以及其他肝病组年龄和性别都差异无统计学意义,BMI、CAP值和LSM值在三组之间有显著差异,NAFLD组BMI和CAP值最高,其他肝病组LSM值最高。比较无肝病组、NAFLD组和其他肝病组SF-36量表各维度评分发现,NALFD组生理机能、生理职能、一般健康状况和精力项评分显著低于无肝病组(均P<0.05),其中生理机能、一般健康状况和精力项评分与其他肝病组之间差异无统计学意义(均P>0.05)。见表1。
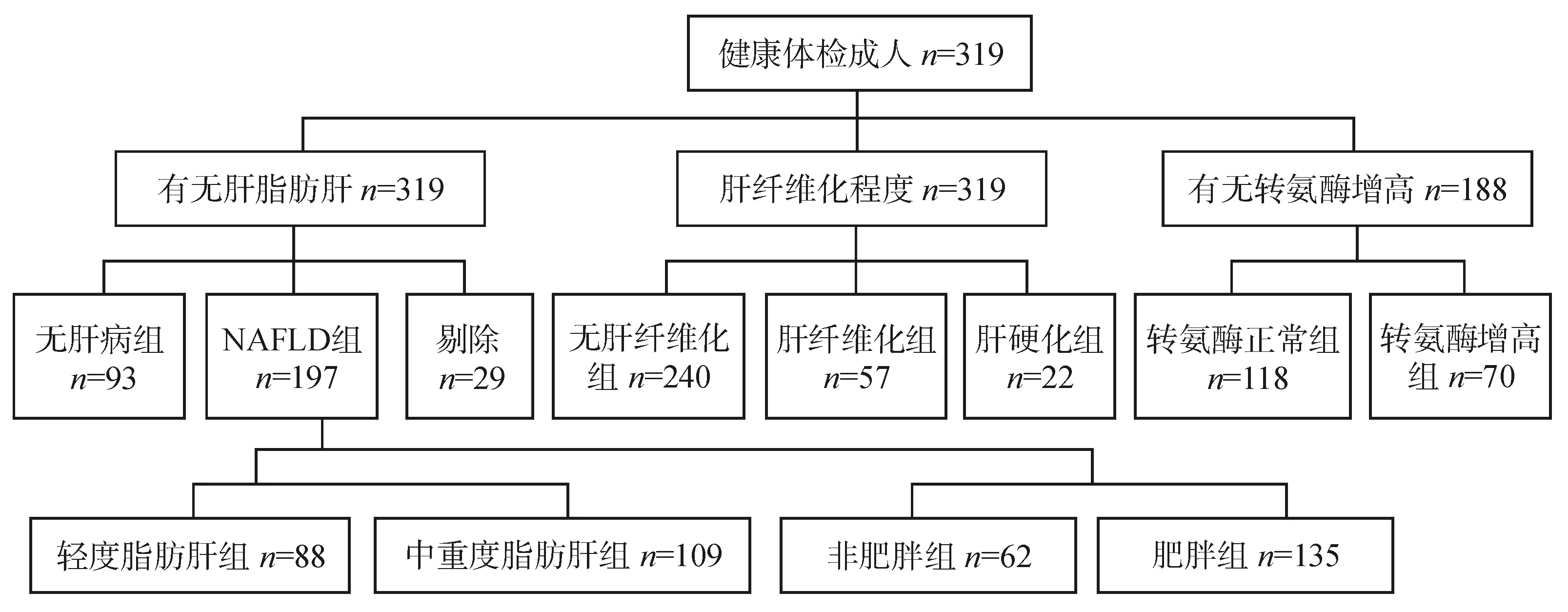
图1 319例健康体检成人分组示意图

表1 无肝病组、NAFLD组和其他肝病组临床资料和SF-36评分比较(±s)
对无肝病组、轻度脂肪肝组和中重度脂肪肝组SF-36量表各维度评分进行比较,结果显示轻度脂肪肝组生理机能、一般健康状况、精力和精神健康评分显著低于无肝病组,中重度脂肪肝组生理机能、一般健康状况和精力评分显著低于无肝病组,差异均有统计学意义(P<0.05)。趋势检验表明随着肝脂肪变程度加重,生理机能、一般健康状况和精力项评分呈逐渐降低趋势(P<0.05)。见表2。

表2 无肝病组、轻度脂肪肝组、中重度脂肪肝组临床资料和SF-36评分比较(±s)
三、肥胖对NAFLD患者生活质量的影响
与非肥胖组相比,肥胖组性别、年龄无显著差异,BMI、CAP值和LSM值显著增高,在SF-36量表中精力和健康变化项评分显著降低(P<0.05),见表3。
四、肝纤维化程度与生活质量的关系
对无肝纤维化组、肝纤维化组和肝硬化组的SF-36量表各维度评分进行比较显示,肝硬化组生理机能、生理职能、躯体疼痛、一般健康状况、精力和精神健康项评分显著低于无肝纤维化组(P<0.05),其中生理机能项评分亦显著低于肝纤维化组(P<0.05),趋势检验表明,随着肝纤维化程度的加重,生理机能、生理职能、躯体疼痛、一般健康状况和精力项评分呈显著逐渐降低趋势(P<0.05)。见表4。
五、血清转氨酶水平与生活质量的关系
在319例健康体检成人中,有188例调查当日检测了血清转氨酶。与转氨酶正常组相比,转氨酶增高组SF-36量表一般健康状况和精力项评分显著降低(P<0.05),见表5。

表3 非肥胖与肥胖NAFLD患者临床资料和SF-36评分比较(±s)

表4 无肝纤维化组、肝纤维化组、肝硬化组临床资料和SF-36评分比较(±s)

表5 转氨酶正常组和转氨酶增高组临床资料和SF-36评分比较(±s)
讨 论
Fibroscan适用于NAFLD、CHB、CHC等肝脏疾病的肝纤维化及脂肪含量的检测[5-6]。此外,运用Fibroscan检测肝脏CAP值和LSM值有良好的重复性和一致性,可操作性强[7-8]。本研究根据采用Sasso等[5]的研究结果将健康体检成人依据CAP值对肝脂肪变程度进行分组,为综合了多种肝病后得出的肝脂肪变程度的最佳切分点;根据LSM值对肝纤维化程度进行分组是结合了香港的研究结果[6],虽然部分研究对象有一定程度的血清转氨酶升高,但仍可初步反映肝纤维化程度。
文献报道[9],B超检测脂肪肝的灵敏度为53.3%~66.6%,特异度为77.0%~93.1%,并存慢性肝病将进一步降低B超诊断脂肪肝的准确性。另外,B超检查结果受到不同操作人员的影响,不同操作人员对脂肪肝及其程度的判断一致性欠佳。因此,本研究在以有无脂肪肝进行分组研究时,剔除了B超与Fibroscan检查提示有脂肪肝结果不一致的样本,综合考虑B超检查结果和CAP值增高以降低对NAFLD诊断的假阳性率,提高了NAFLD诊断的准确性。
HRQoL已被众多学者作为评价各种疾患健康状况的一个重要指标。SF-36是国际上普遍认可的具有代表性的HRQoL测评工具,从量化的角度直观、全面地反映人群的健康状况[10]。SF-36虽为美国制定的量表,但已被翻译成多种语言版本,且为我国相当数量的研究所使用。本研究中SF-36量表各项评分结果与国内外研究相符[11-12]。既往国外有研究表明,NAFLD患者较CHB、CHC患者生活质量更差[13],NAFLD患者疲惫程度与原发性胆汁性肝硬化患者无显著差异,且NAFLD妨碍正常生理活动[14]。本研究再次证实,NAFLD患者的生活质量在生理机能、生理职能、一般健康状况和精力等方面较无肝病人群受损严重,在生理机能、一般健康状况和精力等方面的受损程度与以CHB为主的其他肝病患者相比并无显著差异。
有研究发现,与美国总体人群生活质量相比,NAFLD患者在生理健康和精神健康上评分显著降低,并且随着单纯性脂肪肝向NASH以及肝纤维化进展,生理健康评分不断下降,而精神健康评分在不同肝病阶段的患者之间并没有显著差异[15]。本研究中,健康体检成人的生理机能、生理职能、躯体疼痛、一般健康状况、精力等方面的受损程度随着反映肝纤维化程度的LSM值的增高而更加严重。有研究发现,在SF-36量表的各维度中,生理机能、生理职能、情感职能与生理功能相关性更大,一般健康状况、精力和精神健康与心理相关性更大,躯体疼痛、社会功能和健康变化与生理和心理有相当程度的相关性[16]。然而,本研究未对生理健康和精神健康做综合考量,结合上述评判标准,生理健康和精神健康在不同肝纤维化程度的患者中的受限程度无明显差异。此外,其他肝病组的病种不单一亦为本研究的不足之处。虽然本研究中所有伴有肝硬化的其他肝病患者其肝脏贮备功能均处于代偿期,但患病时间即病程作为可能影响患者生活质量的重要因素,未能纳入到本研究分析。鉴于NAFLD患者无论是精神健康还是生理健康方面生活质量改变受许多因素的影响,NAFLD患者精神健康受限与疾病本身的因果关系仍有待进一步研究探讨。
总之,本研究结果证实,无论是NAFLD还是其他肝病患者生理机能、生理职能、一般健康状况、精力项评分都较无肝病对照显著降低。在健康体检成人中,生理机能、一般健康状况、精力项评分随CAP增高呈显著降低趋势;生理机能、生理职能、躯体疼痛、一般健康状况、精力项评分等则随LSM值的增高而显著降低;并且,转氨酶增高者一般健康状况及精力项评分显著降低。此外,肥胖可以导致NALFD患者精力和健康变化项评分显著降低。提示NAFLD对患者生活质量的影响并不亚于以CHB为主的其他慢性肝病,医务人员需给予该类疾病的患者更多关注并采取相应对策,从而提高NAFLD患者的生活质量。
[1] Chalasani N, Younossi Z, Lavine JE, et al. American Gastroenterological Association; American Association for the Study of Liver Diseases; American College of Gastroenterology. The diagnosisand management of non-alcoholic fatty liver disease: practice guideline by the American Gastroenterological Association,American Association for the Study of Liver Diseases, and American College of Gastroenterology. Gastroenterology, 2012, 142:1592-609.
[2] Blachier M, Leleu H, Peck-Radosavljevic M, et al. The burden of liver disease in Europe: a review of available epidemiological data. J Hepatol, 2013, 58: 593-608.
[3] Fan JG. Epidemiology of alcoholic and nonalcoholic fatty liver disease in China. J Gastroenterol Hepatol, 2013, 28: 11-17.
[4] Afendy A, Kallman JB, Stepanova M, et al. Predictors of health-related quality of life in patients with chronic liver disease. Aliment Pharmacol Ther, 2009, 30: 469-476.
[5] Sasso M, Beaugrand M, de Ledinghen V, et al. Controlled attenuation parameter (CAP): a novel VCTE guided ultrasonic attenuation measurement for the evaluation of hepatic steatosis: preliminary study and validation in a cohort of patients with chronic liver disease from various causes. Ultrasound Med Biol, 2010, 36: 1825-1835.
[6] Wong VW, Vergniol J, Wong GL, et al. Diagnosis of Fibrosis and Cirrhosis Using Liver Stiffness Measurement in Nonalcoholic Fatty Liver Diesease. Hepatology, 2010, 51: 454-462.
[7] 陈光榆,潘勤,沈峰,等. Fibroscan检测肝脏受控衰减参数的重复性研究.肝脏,2015,20: 855-857.
[8] 肝脏硬度评估小组. 瞬时弹性成像技术诊断肝纤维化专家意见. 中华肝脏病杂志, 2013,21: 420-424.
[9] Lee SS, Park SH. Radiologic evaluation of nonalcoholic fatty liver disease. World J Gastroenterol, 2014,20: 7392-7402.
[10] Ware JE, Snow KK, Kosinski M, et al. SF-36 health survey manual and interpretation guide. Boston, MA: The Health Institute, New England Medical Center, 1993: 1-224.
[11] Newnham EA, Harwood KE, Page AC. Evaluating the clinical significance of responses by psychiatric inpatients to the mental health subscales of the SF-36. J Affect Disord, 2007, 98: 91-97.
[12] 王红妹, 李鲁, 沈毅. 中文版SF-36量表用于杭州市区居民生命质量研究. 中华预防医学杂志, 2001, 35: 428-430.
[13] Dan AA, Kallman JB, Wheeler A, et al. Health-related quality of life in patients with non-alcoholic fatty liver disease. Aliment Pharmacol Ther, 2007, 26: 815-820.
[14] Newton JL, Jones DE, Henderson E, et al. Fatigue in non-alcoholic fatty liver disease (NAFLD) is significant and associates with inactivity and excessive daytime sleepiness but not with liver disease severity or insulin resistance. Gut, 2008, 57: 807-813.
[15] David K, Kowdley KV, Unalp A, et al. Quality of life in adults with nonalcoholic fatty liver disease: Baseline data from the NASH CRN. Hepatology, 2009, 49: 1904-1912.
[16] 李鲁, 王红妹, 沈毅. SF-36健康调查量表中文版的研制及其性能测试.中华预防医学杂志, 2002, 36: 109-113.
(本文编辑:钱燕)
Research on life quality in patients with nonalcoholic fatty liver diseases
TAOYe-ting,YANShi-yan,CHENGuang-yu,PANQin,CHENYuan-wen,FANJian-gao.CenterforFattyLiver,DepartmentofGastroenterology,XinhuaHospital,ShanghaiJiaotongUniversitySchoolofMedicine,Shanghai200092,China
Correspondingauthor:FANJian-gao,Email:fattyliver2004@126.com
Objective To discuss the association between nonalcoholic fatty liver disease (NAFLD) and health-related quality of life (HRQoL). Methods Three hundred and nineteen adults who had physical examinations and sixty-four patients with liver diseases except NAFLD (89.1% were chronic hepatitis B, CHB) were enrolled. Measurements of controlled attenuation parameter (CAP), liver stiffness measurement (LSM), and serum transaminase were performed for NAFLD screening. HRQoL were assessed by short form health survey (SF-36). Results In NALFD group, scores of physical function (PF) (90.22±12.83), role-physical (RP) (84.41±28.05), general health (GH) (65.67±19.75) and vitality (VT) (75.00±15.69) were significantly lower than those in healthy control group (84.90±14.34, 75.63±34.20, 55.02±18.73 and 69.82±15.32, allP<0.05), but not obviously different from those in non-NALFD liver disease group (82.58±19.07, 56.64±43.47, 52.06±19.42 and 66.02±19.80, allP>0.05). There was a statistically significant decreasing tendency in PF (90.22±12.83 vs 83.41±15.25 vs 86.10±13.51), GH (65.67±19.75 vs 55.03±20.60 vs 55.00±17.16) and VT scores (75.00±15.69 vs 69.77±14.84 vs 69.86±15.76) from healthy control group to mild hepatic steatosis group, to moderate and severe hepatic steatosis group (allP<0.05). Additionally, PF (87.33±13.84 vs 86.40±15.58 vs 77.73±12.51), RP (79.27±32.18 vs 76.75±35.94 vs 60.23±37.53), body pain (BP) (80.31±20.01 vs 76.61±20.07 vs 66.59±25.01), GH (59.63±19.78 vs 55.61±20.40 vs 47.82±20.72) and VT scores (72.77±15.16 vs 70.96±15.60 vs 63.86±19.27) showed significantly downward trends from fibrosis-free group to fibrosis group, and to cirrhosis group (allP<0.05). In NAFLD patients, obesity group had significantly lower scores in VT (73.06±14.69 vs 68.33±15.42) and health transition (HT) (47.58±17.94 vs 41.11±20.59) than non-obesity group (P<0.05). Compared with normal aminotransferase group, elevated aminotransferase group had significantly lower scores in GH and VT (59.82±20.72 vs 52.84±18.59, 73.18±16.26 vs 68.36±14.59, allP<0.05). Conclusion Similar to non-NAFLD liver disease patients that mainly composed of CHB, NAFLD patients showed a severe impairment in HRQoL.
Nonalcoholic fatty liver disease; Health-related quality of life; Chronic hepatitis B
200092 上海交通大学医学院附属新华医院消化内科/脂肪肝诊治中心
范建高,Email:fattyliver2004@126.com
2016-08-12)

