酒精性肝衰竭患者临床特征分析
乔艳 吕飒 李晨 刘婉姝 王海波 田华 郭骢 游绍莉 朱冰 李进
·论 著·
酒精性肝衰竭患者临床特征分析
乔艳 吕飒 李晨 刘婉姝 王海波 田华 郭骢 游绍莉 朱冰 李进
目的 分析酒精性肝衰竭患者临床特点。方法回顾性分析456例酒精性肝衰竭患者的临床特点,与同期394例HBV相关慢加急肝衰竭患者(HBV related acute-on-chronic liver failure,HBV-ACLF)临床特点及转归进行比较。结果酒精性肝衰竭占所有肝衰竭患者的比例呈逐年上升趋势,并且酗酒已成为肝衰竭第二大病因。白蛋白、血红蛋白、血小板、甲胎蛋白、胆碱酯酶、住院时间和MELD等水平酒精性肝衰竭患者比HBV-ACLF患者低(均P<0.01),而GGT水平酒精性肝衰竭患者比HBV-ACLF患者高(P=0.043),而年龄、胆红素、D/T在统计学上无差异(P值分别为0.201、0.094、0.567)。虽然酒精性肝衰竭和HBV-ACLF患者两组间出院好转率比较无差异(P=0.142),但是酒精性肝衰竭相对HBV-ACLF具有更高的住院死亡率(P=0.006)。结论酒精性肝衰竭患者住院占比呈逐年上升趋势,酒精性肝衰竭患者转归差。
酒精性肝衰竭;临床特点;感染
酒精性肝病(alcoholic liver diseases,ALD)是由于长期大量饮酒引起的肝脏疾病,初期通常表现为脂肪细胞在肝细胞内大量聚积,进而可发展成酒精性肝炎、肝纤维化及肝硬化,严重酗酒或者其他因素作用下可诱发肝细胞广泛坏死,甚至发生肝衰竭。患者6个月内病死率高达40%以上[1]。随着我国经济的迅速发展,生活条件的改善,饮食习惯及结构的改变,ALD的发病率有逐年上升的趋势[2],在长期饮酒的基础上发生酒精性肝衰竭的患者也逐渐增多[3-4],饮酒已经成为肝损害的第二大病因。本文分析了456例酒精性肝衰竭患者的流行病学及临床特点。
资料和方法
一、研究对象
收集2010年1月至2015年12月解放军第302医院收治的酒精性肝衰竭者456例,其中男性448例,女性8例,年龄18~86(47.7±9.4)岁。其中40~60岁318例(69.74%),与 < 40岁年龄组86例 (18.86%)和≥ 60岁年龄组52例(11.40%)相比较明显增多(χ2= 413.61,P<0.01)。诊断参照中华医学会肝病学分会脂肪肝和酒精性肝病学组制定的《酒精性肝病诊疗指南(2010年修订版)》[5]和《肝衰竭诊治指南(2012年版)》[6]。排除其他肝病(如病毒性肝炎、自身免疫性肝病、药物性肝损害、肝脏血管性疾病、遗传代谢性肝病等)引起的肝衰竭。
二、方法
(一)检测方法 采用日本Olympus AU 5400全自动生化检测仪检测血清生化指标。应用ELISA法或化学发光法检测血清病原标志,包括甲型肝炎病毒(HAV)、乙型肝炎病毒(HBV)、丙型肝炎病毒(HCV)、丁型肝炎病毒(HDV)、戊型肝炎病毒(HEV)、巨细胞病毒(CMV)、Epstein-Barr病毒(EBV)和艾滋病病毒(HIV)等。采用免疫荧光法检测自身抗体。
(二)疗效判定 治疗好转:患者症状、体征好转,TBil 较最高值下降50%以上,PTA升高。无效:TBil、PTA没有达到上述指标,患者病情恶化或因肝衰竭死亡。
结 果
一、酒精性肝衰竭在全部肝衰竭患者中的占比情况
从肝衰竭病因分析,酒精性肝衰竭收治病例在2010年为3.15%,位于肝衰竭病因第3名;2011年为5.55%,位于第3名;2012年为9.39%,位于第2名;2013年为14.96%,位于第2名;2014年为15.69%,位于第2名;2015年为17.03%,位于第2名。酒精性肝衰竭患者占每年收治的肝衰竭患者比例有逐年升高趋势,见图1。
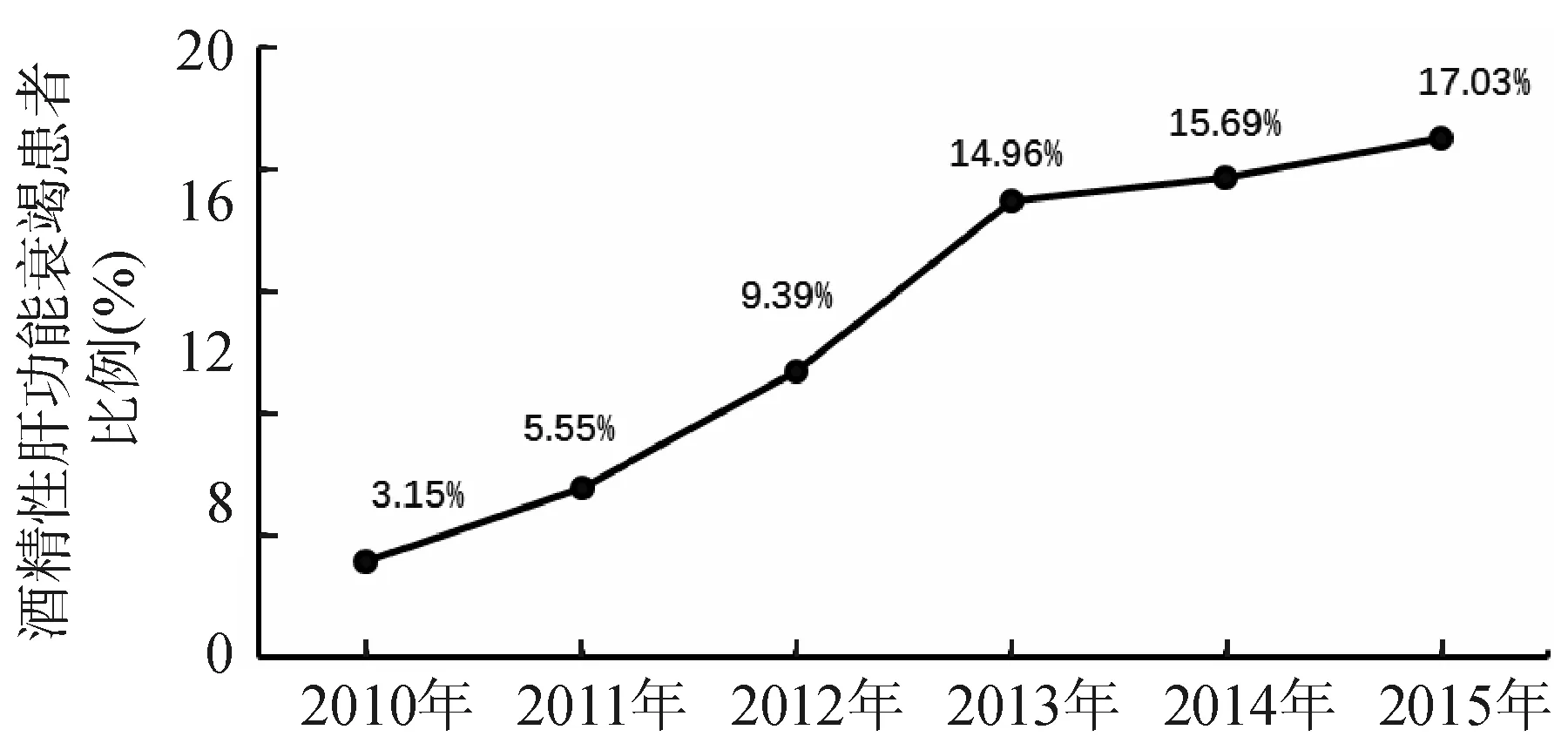
图1 酒精性肝衰竭占全部肝衰竭患者年度变迁图
二、酒精性肝衰竭患者临床特征
随机抽取同期收治的HBV-ACLF为对照组,比较两组患者的临床特征。在性别方面,酒精性肝衰竭与HBV-ACLF患者性别构成存在差异,男性比例更高,两组患者年龄差异无统计学意义。Alb、Hb、PLT、CHE水平酒精性肝衰竭患者比HBV-ACLF患者低,但住院时间和MELD评分酒精性肝衰竭患者比HBV-ACLF患者低。见表1。
三、酒精性肝衰竭与HBV-ACLF转归区别
456例酒精性慢加急肝衰竭患者中,好转300例(65.79%),无效113例(24.78%),死亡43例(9.43%);HBV-ACLF患者好转240例(60.91%),无效136例(34.51%),死亡18例(4.57%)。两组间好转者差异无统计学意义(χ2=2.169,P=0.142)。
讨 论
据统计,全球每年约250万人由于酗酒导致死亡,而大部分是缘于酒精性肝病,酒精性慢加急性肝衰竭是终末期肝病的主要死亡原因之一[7]。
刘晓燕等[4]分析了除HBV感染外的其他五种肝衰竭病因,2002年酒精性肝衰竭占第5位,至2005年起酒精性肝衰竭比例呈明显上升趋势。本研究结果显示各种肝衰竭病因中,酒精性肝衰竭占比排名由2010年的第3名,上升至 2015年的第2名;且酒精性肝衰竭住院患者占同期肝衰竭患者比例由2010年的3.15 %,逐年上升至2015年的17.03%,提示酗酒已经成为危害我国公民公共健康的重要因素。
本组资料显示,酒精性肝衰竭患者以40~60岁年龄段为主,与酒精性肝硬化出现的年龄段相符,分析患者一般成年后开始饮酒,酒精的慢性肝损害约在
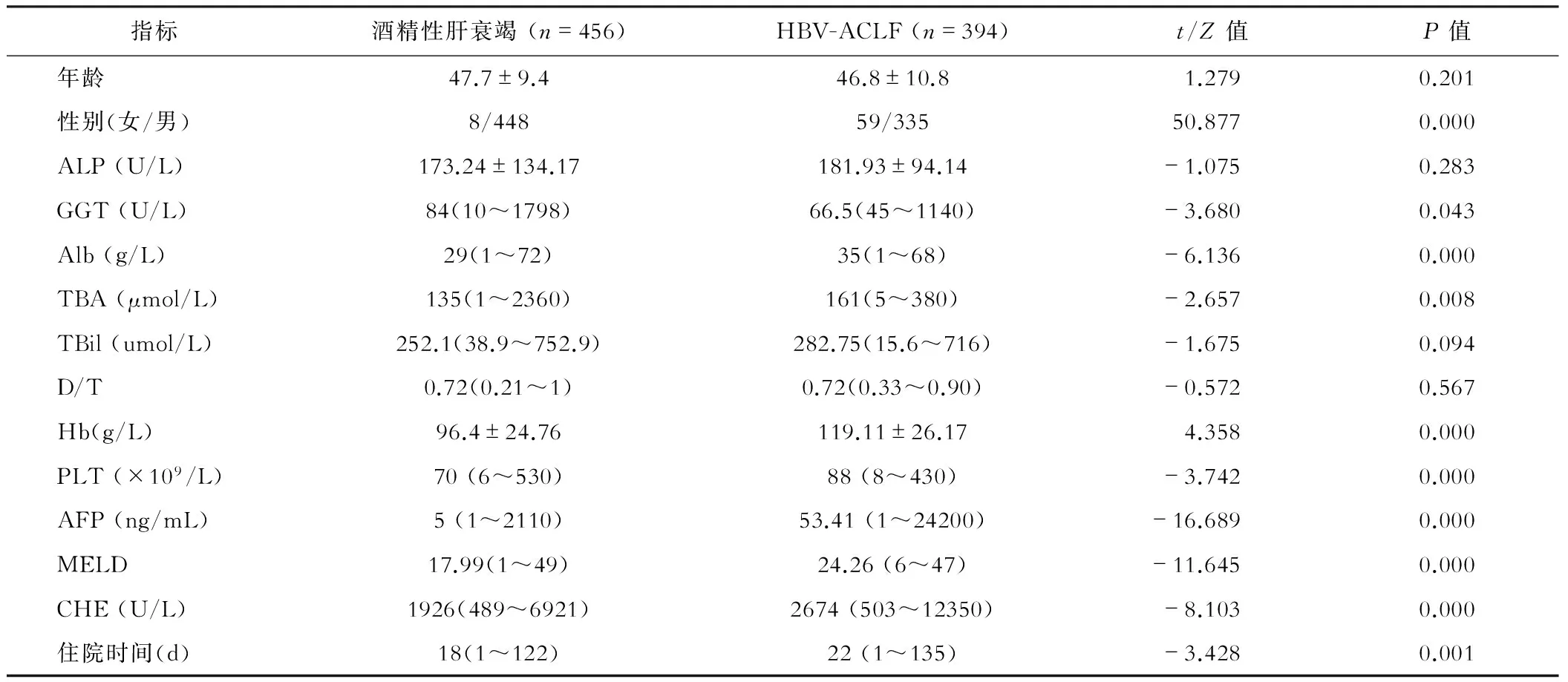
表1 酒精性肝衰竭及HBV相关慢加急性肝衰竭患者比较
20年左右出现明显肝功能失代偿。本研究中男性肝衰竭患者居多,与酒精性肝硬化患者比例相符[8-11],这与我国嗜酒者男性居多,女性较少有关。提倡戒酒、缩短饮酒时间、减少饮酒量对于预防酒精性肝衰竭具有重要意义。
酒精性肝衰竭组Hb、PLT、Alb等水平比HBV-ACLF组患者明显低,分析与患者长期饮酒对患者胃黏膜的刺激、损伤有关,胃黏膜对叶酸、维生素B6、维生素B12等营养物质的吸收障碍,更容易引起贫血。而叶酸等成分缺失可减少肝脏S腺苷甲硫氨酸的生成量,影响肝脏的合成代谢能力[12-13]。AFP升高反映了炎症、坏死、肝细胞的再生情况,在非肿瘤患者中,随着AFP值的升高,提示ACLF患者预后较好[14]。本组酒精性肝衰竭患者AFP平均值显著低于HBV相关ACLF患者,可能是由于HBV-ACLF多因免疫改变急性打击有关,而酒精性肝衰竭患者长期大量饮酒,多呈现慢性肝衰竭,肝细胞再生较少[15]。酒精性肝衰竭组的GGT平均值显著高于HBV-ACLF组,GGT在肝内由肝细胞线粒体细胞产生,存在于肝细胞和胆小管上皮细胞滑面内质网微粒体中,而乙醇主要损伤肝细胞线粒体和微粒体[16],分析是导致酒精性肝衰竭组患者GGT显著升高的原因。GGT可敏感的反应酒精对肝细胞的损害,是酒精损害肝细胞时升高较明显的血清酶[17],另外,乙醇可以引起胆汁淤积,进一步诱导GGT的合成与释放。
本研究结果表明,酒精性肝衰竭患者的出院好转率与HBV-ACLF患者好转率比较差异无统计学意义。酒精性肝衰竭炎症发作时TBil较HBV相关ACLF低,凝血机制较HBV-ACLF组好,MELD评分表明酒精性肝衰竭组比HBV-ACLF组低,但是两组的预后无差异。分析原因,首先鉴于Hb、PLT、Alb、CHE的分析结果表明,酒精性肝衰竭一般伴随肝硬化较明显,肝脏代偿功能可能更差;其次,近年来随着核苷类药物的应用大大提高了HBV-ACLF的疗效,而酒精性肝病,特别是重症的治疗尚缺乏特异性药物的临床应用[18]。
本研究中两组间住院死亡率的比较差异有统计学意义,这可能与HBV-ACLF给予有效治疗有关,在一定程度上降低近期死亡率,而酒精性肝病尚无明确有效的治疗方案。虽然现在重症酒精性肝炎治疗方法有戒酒、营养支持、激素(CS)、己酮可可碱 (PTX)、N-乙酰半胱氨酸 (NAC)、肿瘤坏死因子抑制剂、IL-22等[19],但是我国酒精性肝炎诊治仍较滞后,由于基因、饮酒的习惯、酒品等的差异,国际上推荐的CS、NAC、PTX等治疗方式在我国患者中的应用疗效尚不够理想,需要进一步临床验证及修正。
总之,积极预防,加强健康教育,防治酒精性肝病的发生、慢性化、重症化是肝病防治领域未来的重要工作方向。
[1] Mathurin P, Lucey MR. Management of alcoholic hepatitis.J Hepatol, 2012,56:S39-45.
[2] 朱冰,刘鸿凌,刘利敏,等.4132例酒精性肝病临床特征分析.中华肝脏病杂志,2015,23: 680-683.
[3] 张野,聂青和. 1892例肝衰竭患者并发症及死亡原因分析. 实用肝脏病杂志,2014,17: 129-132.
[4] 刘晓燕,陈婧,王晓霞,等. 3233例急性、亚急性、慢加急肝衰竭病因特点分析. 临床医学工程, 2012,05: 823-825.
[5] 中华医学会肝病学分会脂肪肝和酒精性肝病学组. 酒精性肝病诊疗指南. 临床肝胆病杂志,2010,26: 3229-232.
[6] 中华医学会感染病学分会肝衰竭与人工肝学组, 中华医学会肝病学分会重型肝病与人工肝学组. 肝衰竭诊治指南(2012年版). 中华肝脏病杂志, 2013, 21: 177-183.
[7] Rocco A, Compare D, Angrisani D, et al. Alcoholic disease: Liver and beyond. World J Gastroenterol, 2014, 20: 14652-14659.
[8] Shen Z, Li YM, Yu CH, et al. Risk factors for alcohol-related liver injury in the island population of China: A population-based case-control study. World J Gastroenterol, 2008, 14:2255-2261.
[9] Lucey MR, Mathurin P, Morgan TR. Alcoholic hepatitis. N Engl J Med, 2009, 360:2758-2769.
[10] 单晓辉,郝书理,孙颖,等. 酒精性肝硬化与乙型肝炎肝硬化、丙型肝炎肝硬化及自身免疫性肝硬化临床特点对比分析. 传染病信息,2013,26: 279-283.
[11] 王菲,郑娉娉,王炳元,等. 酒精性肝硬化患者的临床特征. 传染病信息,2011, 24: 271-274.
[12] Voican CS, Perlemuter G, Naveau S. Mechanisms of the inflammatory reaction implicated in alcoholic hepatitis: 2011 update. Clin Res Hepatol Gastroenterol, 2011, 35:465-474.
[13] 汪正辉, 王泰龄. 酒精性肝病. 北京: 中国医药科技出版社,2001: 128-135.
[14] 王乐,陈姗姗. 甲胎蛋白和胆碱脂酶水平对重型肝炎患者预后的判断价值分析. 中国卫生标准管理,2016,08:150-151.
[15] Yeluru A, Cuthbert JA, Casey L, et al. Alcoholic Hepatitis: risk factors, pathogenesis, and approach to treatment. Alcohol Clini Exp Res, 2016, 40: 246-255.
[16] Ofliver EAF. EASL Clinical Practical Guidelines: Management of Alcoholic Liver Disease. J Hepatol, 2012, 57: 399-420.
[17] Toshikuni N, Izumi A, Nishino K, et al. Comparison of outcomes between patients with alcoholic cirrhosis and those with hepatitis C virus-related cirrhosis. J Gastroenterol Hepatol, 2009, 24:1276-1283.
[18] 朱冰,刘利敏,刘鸿凌. 重症酒精性肝炎治疗进展. 实用肝脏病杂志,2016, 29: 117-120.
[19] Shasthry SM, Sarin SK. New treatment options for alcoholic hepatitis. World J Gastroenterol, 2016: 3892-3906.
(本文编辑:钱燕)
Clinical features of alcoholic liver failure
QIAOYan,LVSa,LIChen,LIUWan-shu,WANGHai-bo,TIANHua,GUOCong,YOUShao-li,ZHUBing,LIJin.ClinicalMedicineCollegeofGuilinUniversity,Guilin541004,China302MilitaryHospital,Beijng100039,China
Correspondingauthor:LIJin,Email:lijin302@hotmail.com;ZHUBing,Email:zhubing302@gmail.com
Objective To investigate the clinical features and prognosis of patients with alcoholic liver failure. Methods A total of 456 patients diagnosed of alcoholic liver failure from January 2010 to May 2015 in our hospital were enrolled, and the clinical features and prognosis were retrospectively analyzed. Comparisons of clinic characteristics and prognosis between the 456 patients and another 394 patients with HBV related acute-on-chronic liver failure (HBV-related ACLF) during the same period were carried out. Results These alcoholic liver failure patients, including 98.25% males and 1.75% females, were with an average age of 47.68 ± 9.35 ranging from 18 to 86 years old. Patients aging from 40 to 60 accounted for the majority (69.74%). The proportion of alcoholic liver failure was increasing yearly, and alcoholic liver failure had become the second predominant cause of liver failure. Comparing with HBV-related ACLF patients, patients with alcoholic liver failure showed significantly lower model for end stage liver disease (MELD) score, hospital stay and levels of albumin(Alb), hemoglobin(Hb), blood platelet (PLT) and cholinesterase (CHE) in patients with alcoholic liver failure were significantly lower, respectively (P=0.000). However, there were no significant difference between the two groups in age, total bilirubin (TBil) and direct/ total bilirubin (D/T), respectively (P=0.201, 0.094 and 0.567).Besides, the hospital mortality rate was higher in alcoholic liver failure group than that in HBV-related ACLF group (P=0.006). Conclusion Hospitalization rates for alcoholic liver failure is on rise year by year, and those patients mainly aging 40~60 years old with relatively poor prognosis.
Alcoholic liver failure; Clinical features;Infection
北京市生物医药与生命科学创新培育研究课题(Z151100003915156)
541004 广西 桂林医学院临床学院(乔艳);解放军第三○二医院肝衰一科(吕飒,李晨,刘婉姝,王海波,田华,郭骢,游绍莉,朱冰),医务部(李进)
李进,Email:lijin302@hotmail.com;朱冰,Email:zhubing302@gmail.com
2016-08-05)

