右美托咪定和咪达唑仑预防卡前列素在剖宫产术中不良反应的对比研究
吴丽美 王庆祥

【摘要】 目的 对比右美托咪定和咪达唑仑对卡前列素致剖宫产术中不良反应的预防作用。方法 99例择期在腰硬联合麻醉下行剖宫产术患者, 随机分为右美托咪定组(D组)、咪达唑仑组(M组)和对照组(C组), 各33例。胎儿娩出后, 宫体注射卡前列素250 ?g和催产素10 U, 同时静脉输注催产素10 U。D组于脐带夹闭后, 静脉输注右美托咪定0.1 ?g/kg, 0.4 ?g/(kg·h)维持至缝皮前;M组静脉输注咪达唑仑1 mg, 1 mg/h维持至缝皮前;C组静脉输注0.9%氯化钠1 ml, 1 ml/h维持至缝皮前。记录卡前列素给药后相关不良反应和满意度, 记录麻醉前后、给药前后的生命征, 手术结束时和术后2 h时警觉/镇静评分(OAA/S评分)。结果 与C组比较, D组和M组的不良反应发生率均明显降低、满意度提高(P<0.05);D组与M组不良反应发生率比较差异无统计学意义(P>0.05), 但D组满意度更高(P<0.05)。三组OAA/S评分比较差异无统计学意义(P>0.05)。结论 剖宫产术中, 卡前列素给药前输注右美托咪定或咪达唑仑预防卡前列素诱发的胃肠道和心血管不良反应的疗效相当, 但较咪达唑仑, 右美托咪定明显提高患者满意度。
【关键词】 右美托咪定;咪达唑仑;剖宫产术;卡前列素
DOI:10.14163/j.cnki.11-5547/r.2016.02.002
卡前列素是强效的子宫收缩剂, 常用于预防和减少剖宫产术中因子宫收缩乏力引起的出血, 但其胃肠道和心血管的不良反应发生率较高, 引起患者明显不适。倪燕等[1]研究表明小剂量右美托咪定可有效预防卡前列素诱导的不良反应。而咪达唑仑也能有效预防和治疗剖宫产术后的恶心呕吐[2, 3]。但二者预防剖宫产术中卡前列素诱导的不良反应的疗效是否存在差异, 报道较少。本研究拟对比右美托咪定和咪达唑仑预防卡前列素诱导剖宫产术中不良反应的疗效, 现报告如下。
1 资料与方法
1. 1 一般资料 经本院医学伦理委员会批准, 2014年8月~
2015年1月从本院产科筛选99例拟择期行剖宫产术患者。所有入选患者或家属均签署知情同意书。入选标准:ASAⅠ~Ⅱ级, 年龄22~32岁, 体重50~84 kg, 身高152~168 cm, 心、肺、肝、肾功能未见异常, 术中使用卡前列素宫体注射治疗。排除标准:①妊娠期高血压先兆子痫、子痫; ②有卡前列素、右美托咪定、咪达唑仑使用禁忌;③长期使用麻醉镇痛、镇静、精神类药物者;④麻醉平面过高或过低;⑤卡前列素宫体注射治疗前发生恶心呕吐、呼吸抑制、胸闷或手术时有明显疼痛不适者。99例患者采用随机数字表法分为右美托咪定组(D组)、咪达唑仑组( M组)和对照组(C组), 各33例。三组患者年龄、体重、ASA分级、手术时间和术中生命征等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法 三组无术前用药, 常规禁食、禁水。入室监测生命征, 吸氧5 L/min, 开放上肢静脉, 麻醉前30 min内输注乳酸林格液500 ml。L3~4行腰硬联合麻醉, 调整麻醉平面于T6水平。术中血压测量为每3分钟1次。胎儿娩出后宫体注射卡前列素(批号:J36054, Pharmacia&Upjohn公司, 美国) 250 ?g和催产素10 U, 同时静脉输注催产素10 U。D组于胎儿脐带夹闭后静脉输注右美托咪定(批号:11110834, 江苏恒瑞医药股份有限公司)负荷量0.1 ?g/kg, 0.4 ?g/(kg·h)维持至缝皮前[1];M组静脉输注咪达唑仑(国药准字H19990027, 江苏恩华药业股份有限公司)负荷量1 mg, 1 mg/h维持至缝皮前[2];C组静脉输注0.9%氯化钠1 ml, 1 ml/h维持至缝皮前。采用双盲法, 即患者本人、麻醉医师对药物配方均不知情。
1. 3 判断和评估标准
1. 3. 1 一般情况 记录麻醉前、麻醉后、给药前、给药后的生命征, 记录手术时间、术中输液量、出血量、尿量等。
1. 3. 2 不良反应 记录卡前列素给药后恶心、呕吐、胸闷、面色潮红、高血压、心动过速等不良反应的发生情况。
1. 3. 3 麻醉满意度 麻醉满意度分为四个等级:依次是很好、好、一般、差。
1. 3. 4 OAA/S评分[4] 手术结束时、术后2 h时记录OAA/S评分。OAA/S评分标准为:5分, 对正常语调的呼名反应迅速;4分, 对正常语调的呼名反应冷淡;3分, 仅对大声或反复呼名有反应;2分, 仅对轻度的摇推肩膀或头部有反应;1分, 对轻度推摇无反应;0分, 对挤捏耳垂无反应。OAA/S评分均由对所用镇静药物不知情的同一人完成。
1. 4 统计学方法 采用SPSS16.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 多组间比较采用单因素方差分析;计数资料以率(%)表示, 采用χ2检验;等级资料比较采用Kruskal-Wallis H检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 一般情况 三组中C组因1例患者发生妊娠期高血压先兆子痫, 1例麻醉平面过高, 2例卡前列素宫体注射前发生恶心呕吐予以排除。
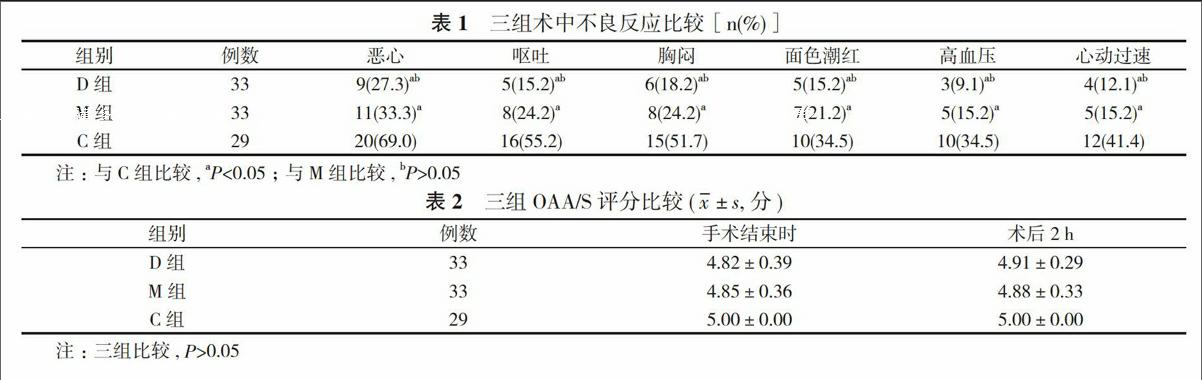
2. 2 三组预防卡前列素不良反应比较 与C组比较, D组和M组恶心、呕吐、胸闷、面色潮红、高血压和心动过速的发生率明显降低, 差异有统计学意义(P<0.05);D组和M组上述指标比较差异无统计学意义(P>0.05), 但D组不良反应实际发生率均低于M组。见表1。
2. 3 三组OAA/S评分比较 三组OAA/S评分比较差异无统计学意义 (P>0.05)。见表2。
2. 4 三组患者满意度比较 D、M组患者满意度明显高于C组, 且D组优于M组, 差异均有统计学意义(P<0.05)。见表3。
3 讨论
卡前列素具有强而持久的收缩子宫平滑肌作用, 能有效预防和减少剖宫产术中因子宫收缩乏力引起的出血, 但其胃肠道和心血管的不良反应发生率较高, 可致患者明显不适。因此, 应尽早预防此不良反应, 增加患者的舒适度和满意度。
右美托咪定作为高选择性α2肾上腺素受体激动剂, 具有镇静、镇痛等作用;Piao等[5]对右美托咪定作为麻醉药物的meta分析显示, 右美托咪定可稳定血流动力学, 显著减少围术期恶心、呕吐、高血压、心动过速等的发生率。Bajwa等[6]研究也证实在全身麻醉手术中, 右美托咪定可减少术后恶心、呕吐的发生率。本研究表明, 剖宫产术中, 预先给予右美托咪定显著减少卡前列素诱发的恶心、呕吐、高血压、心动过速等不良反应, 患者满意度明显增加, 其降血压、减慢心率原因考虑与镇静、镇痛作用有关, 但其抗恶心、呕吐机制尚不清楚, 可能为:①作用于蓝斑, 直接抑制中枢神经系统, 控制延髓下游区的呕吐中枢, 减少恶心、呕吐[5]。②抑制交感神经的高度紧张和减少儿茶酚胺的释放, 抗恶心、呕吐[7, 8]。而其减少胸闷作用可能由右美托咪定舒张支气管所致。
本研究显示预先使用咪达唑仑减少卡前列素引起的血压升高和心率加快, 降低高血压、心动过速和面部潮红的发生率, 满意度提高, 考虑与其具有抗焦虑、镇静、催眠的作用有关;其减少胸闷的发生, 可能与其扩张血管作用有关。本研究证实, 咪达唑仑明显减少剖宫产术中卡前列素诱发的恶心、呕吐, 但其机制不清, 可能为:①通过抗焦虑和减少中枢化学感受触发区(the chemoreceptor trigger zone, CRTZ)的多巴胺输入;②减少腺苷的重摄取, 降低腺苷介导的CRTZ区中多巴胺合成、释放和突触后活动;③经γ-氨基丁酸(gamma- aminobutyric acid, GABA)神经元抑制中枢多巴胺通路;④经与GABA结合形成GABA-苯二氮及其受体复合物, 降低多巴胺能神经元活性, 阻断5-HT3的释放[2, 9]。
本研究结果表明, 右美托咪定和咪达唑仑减轻卡前列素诱发不良反应的疗效相当, 考虑与二者均有镇静、抗焦虑、止吐作用有关, 二者作用机制存在差异, 两者间是否存在协同作用, 有待于探讨。但右美托咪定组不良反应发生率均低于咪达唑仑组, 满意度明显增加(P<0.05)。与对照组比较, 预先使用咪达唑仑或右美托咪定, 产妇的OAA/S评分无明显差异, 无呼吸抑制发生, 证实小剂量的咪达唑仑或右美托咪定持续静脉输注不影响产妇呼吸, 对产妇的保护性反射也无明显影响。本研究选择胎儿脐带夹闭后给药, 对胎儿无影响。
综上所述, 剖宫产术中, 卡前列素给药前预先输注右美托咪定或咪达唑仑预防卡前列素诱发的患者胃肠道和心血管不良反应的疗效相当, 但较咪达唑仑, 右美托咪定明显提高患者满意度。
参考文献
[1] 倪燕, 桂波, 蒋秀红, 等.小剂量右美托咪定预防卡前列素诱发剖宫产术患者不良反应的效果. 中华麻醉学杂志, 2014, 34(7):830-832.
[2] Tarhan O, Canbay O, Celebi N, et al. Subhypnotic doses of midazolam prevent nausea and vomiting during spinal anesthesia for cesarean section. Minerva Anestesiol, 2007, 73(12):629-633.
[3] 廖锦华, 李雅兰, 方曼菁, 等.咪达唑仑预防剖宫产术中卡前列素氨丁三醇不良反应的临床观察. 临床麻醉学杂志, 2014, 30(8):812-813.
[4] Chernik DA, Gillings D, Laine H, et al. Validity and reliability of the Observer's Assessment of Alertness/Sedation Scale: study with intravenous midazolam. J Clin Psychopharmacol, 1990, 10(4):244-251.
[5] Piao G, Wu J. Systematic assessment of dexmedetomidine as an anesthetic agent: a meta-analysis of randomized controlled trials. Arch Med Sci, 2014, 10(1):19-24.
[6] Bajwa SJ, Gupta S, Kaur J, et al. Reduction in the incidence of shivering with perioperative dexmedetomidine: a randomized prospective study. J Anaesthesiol Clin Pharmacol, 2012, 28(1):86-91.
[7] Jenkins LC, Lahay D. Central mechanisms of vomiting related to catecholamine response: anaesthetic implication. Can Anaesth Soc J, 1971, 18(4):434-441.
[8] El-Tahan MR, Mowafi HA, Al Sheikh IH, et al. Efficacy of dexmedetomidine in suppressing cardiovascular and hormonal responses to general anesthesia for caesarean delivery: a dose-response study. Int J Obstet Anesth, 2012, 21(3):222-229.
[9] Di Florio T, Goucke CR. The effect of midazolam on persistent postoperative nausea and vomiting. Anaesth Intensive Care, 1999, 27(1):38-40.
[收稿日期:2015-09-16]

