亚临床甲状腺功能减退症与冠心病及其危险因素的相关性研究
田瑗 刘龙 王莹 崔兰
亚临床甲状腺功能减退症与冠心病及其危险因素的相关性研究
田瑗 刘龙 王莹 崔兰
目的探讨亚临床甲状腺功能减退症(甲减)与冠心病及其危险因素的相关性。方法对2013年11月—2014年12月于吉林大学中日联谊医院住院的313例行冠状动脉造影的患者进行临床资料收集,根据甲状腺功能(甲功)将患者分为亚临床甲减组(82例)及甲功正常组(231例)。收集患者的临床资料,检测甘油三酯、总胆固醇、高密度脂蛋白-胆固醇(HDL-C)、低密度脂蛋白-胆固醇(LDL-C)、空腹血糖、血白蛋白、血清总胆红素、血尿素氮、血肌酐、游离T4、游离T3、促甲状腺激素(TSH)水平,并进行心脏彩色超声检测,测定左心室舒张末期内径及射血分数。结果(1)亚临床甲减组甘油三酯水平、LDL-C水平及患糖尿病的比例均高于甲功正常组,而血清总胆红素水平低于甲功正常组(t=4.245,3.046,2.042,P均<0.05;χ2=12.020,P=0.001)。(2)亚临床甲减组左心室舒张末期内径、射血分数均低于甲功正常组(t=4.529,2.049,P均<0.05)。(3)亚临床甲减组冠心病的发生率显著高于甲功正常组(χ2=10.588,P=0.001)。(4)多因素分析发现冠心病、甘油三酯、LDL-C、糖尿病、左心室舒张末期内径均与亚临床甲减具有相关性[优势比(OR)=6.367,6.311,1.606,2.430,0.312,P均<0.01]。结论亚临床甲减与冠心病、甘油三酯、LDL-C、糖尿病、左心室舒张末期内径有关。对于冠心病、高血脂及糖尿病患者,定期监测甲功具有重要的临床意义。
亚临床甲状腺功能减退症;冠心病;危险因素
亚临床甲状腺功能减退症(甲减)即患者未见明显症状或仅有细微的症状,血清游离T4、游离T3水平均处于正常值范围但促甲状腺激素(TSH)水平异常升高的一种甲状腺功能紊乱性疾病。亚临床甲减是机体的代偿状态,其可以引起机体产生类似甲减的临床表现,也可以进展为临床甲减。国内、外许多研究发现亚临床甲减能引起动脉粥样硬化,进而导致心、脑血管事件的发生率及死亡率增加[1-3]。但亚临床甲减与冠心病及其危险因素的关系目前研究还比较少。本研究拟探讨亚临床甲减与冠心病及其危险因素的相关性,为临床治疗和预防提供理论依据。
1 对象与方法
1.1 研究对象 选取2013年11月—2014年12月于吉林大学中日联谊医院心内科病房住院的行冠状动脉造影的313例患者作为研究对象,其中男性190例,女性123例,平均年龄(62.59±8.20)岁。按照有无亚临床甲减(TSH>4.2 mU/L,游离T4和游离T3均在正常值范围内),将研究对象分为亚临床甲减组(82例)及甲状腺功能(甲功)正常组(231例)。
排除心力衰竭、脑血管疾病、血液系统疾病、呼吸系统疾病、肿瘤、原发性甲减、肾上腺功能不全患者,以及左甲状腺素替代疗法治疗剂量不足的甲减患者。本研究已经医院伦理委员会批准,所有患者均签署书面知情同意书。
1.2 研究方法
1.2.1 临床资料收集 采用病例对照的调查研究方法,收集研究对象的人口学资料,包括性别、年龄,并记录研究对象是否合并糖尿病、高血压,有无吸烟史。
1.2.2 血液生化指标及甲功检测 所有研究对象采集空腹12 h后的清晨外周静脉血5 ml,室温静置2 h,3 000 r/min(r=10 cm)的转速离心15 min,取上清液即血清,采用日立7600-110全自动生化分析仪(日立合作,东京,日本)测定甘油三酯、总胆固醇、高密度脂蛋白-胆固醇(HDL-C)、低密度脂蛋白-胆固醇(LDL-C)、空腹血糖、血白蛋白、血清总胆红素、血尿素氮、血肌酐水平。采用化学发光免疫法测定血清游离T4、游离T3、TSH水平。其中游离T4正常值范围为12~22 pmol/L,游离T3为3.1~6.8 pmol/L,TSH为0.27~4.2 mU/L。
1.2.3 心脏彩色超声检测 对所有研究对象进行心脏彩色超声检测,测定左心室舒张末期内径及射血分数。
1.2.4 冠心病的诊断标准 三支心外膜下冠状动脉及其分支任何一段直径≥50%或者入院时根据症状和实验室检查明确诊断为急性冠状动脉综合征。

2 结果
2.1 一般情况比较 两组性别、年龄差异无统计学意义,具有可比性。亚临床甲减组甘油三酯、LDL-C水平及患糖尿病的比例均高于甲功正常组,血清总胆红素水平低于甲功正常组,差异具有统计学意义;两组在总胆固醇、HDL-C、空腹血糖、血白蛋白、血尿素氮、血肌酐、高血压、吸烟史方面比较差异无统计学意义,见表1。
2.2 左心室舒张末期内径和射血分数比较 亚临床甲减组左心室舒张末期内径、射血分数均低于甲功正常组,差异具有统计学意义,见表2。
2.3 冠心病发生率比较 亚临床甲减组冠心病的发生率为90.24%(74/82),显著高于甲功正常组(72.73%,168/231),差异具有统计学意义(χ2=10.588,P=0.001)。
2.4 亚临床甲减与冠心病及其危险因素的相关性研究 以性别、年龄、甘油三酯、总胆固醇、HDL-C、LDL-C、空腹血糖、血白蛋白、血清总胆红素、血尿素氮、血肌酐、有无冠心病、有无糖尿病、有无高血压、有无吸烟史、左心室舒张末期内径、射血分数作为自变量,以是否患有亚临床甲减作为因变量,进行二分类的Logistic多因素回归分析。结果发现,冠心病、甘油三酯、LDL-C、糖尿病、左心室舒张末期内径均与亚临床甲减有关,见表3。
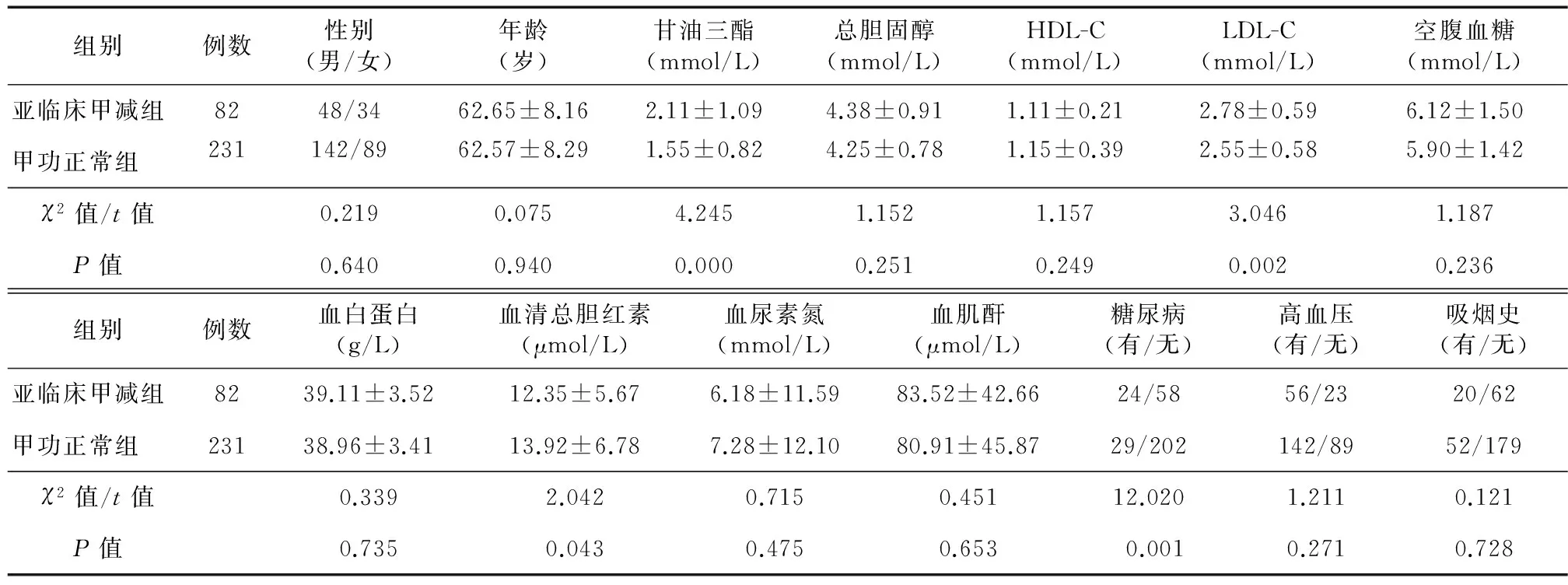
表1 两组患者一般情况比较
注:甲减:甲状腺功能减退症;甲功:甲状腺功能;HDL-C:高密度脂蛋白-胆固醇,LDL-C:低密度脂蛋白-胆固醇

表2 两组患者左心室舒张末期内径和射血分数比较

表3 亚临床甲减与冠心病及其危险因素的相关性研究
注:甲减:甲状腺功能减退症;LDL-C:低密度脂蛋白-胆固醇;OR:优势比
3 讨论
本研究通过调查发现亚临床甲减患者冠心病的发生率显著高于甲功正常者。这与Zafon等[4]的研究结果一致。亚临床甲减患者发生冠心病,可能是亚临床甲减合并冠心病,也可能是亚临床甲减导致了冠心病的发生。本研究的冠心病发生率较高,可能与病例均来源于心内科有关。本研究发现冠心病与亚临床甲减有关[优势比(OR)=6.367,P<0.05],这可能与亚临床甲减可以导致血管内皮细胞损坏,使内皮源性一氧化氮的释放降低,内皮依赖性血管舒张功能发生障碍,从而引起动脉粥样硬化,进而导致冠心病发生有关[5-6]。
亚临床甲减患者的甘油三酯、LDL-C水平均高于甲功正常者,甘油三酯、LDL-C均与亚临床甲减有关(OR=6.311,1.606,P均<0.05)。Fabbrini等[7]研究发现,甲减时甘油三酯水平升高。这可能与甲状腺激素可增强骨骼肌中脂蛋白脂肪酶的活性,加快血清中甘油三酯清除的速度有关[8]。Santi等[9]认为甲状腺激素能增加肝细胞低密度脂蛋白受体mRNA的水平,使其数量增加,活性增强,但当机体处于甲减状态时,甲状腺激素水平异常,导致受体数量减少,活性减弱,使得低密度脂蛋白降解率和清除率降低,从而造成亚临床甲减患者的LDL-C水平升高[11]。
亚临床甲减患者糖尿病的比例显著高于甲功正常者,糖尿病与亚临床甲减有关(OR=2.430,P<0.05),这可能与亚临床甲减患者外周组织对胰岛素的利用率减少,以及对胰岛素的降解减慢有关[11]。也有研究认为可能与机体的免疫受损有关,特别是1型糖尿病和亚临床甲减均属于自身免疫性疾病,二者有相同的易感基因[12]。
亚临床甲减患者的左心室舒张末期内径、射血分数均低于甲功正常者,左心室舒张末期内径与亚临床甲减有关(OR=0.312,P<0.05),这可能与亚临床甲减导致血管内皮细胞损伤有关[13]。也有研究认为亚临床甲减可以引起心肌细胞水肿,导致心肌黏液性水肿及心包积液,从而影响心脏的正常功能[14]。
综上所述,亚临床甲减与冠心病、甘油三酯水平、LDL-C水平、糖尿病、左心室舒张末期内径有关,对于冠心病、高血脂及糖尿病患者,定期监测甲功具有重要的临床意义,发现亚临床甲减并及时治疗可以有效降低心、脑血管事件的发生率,提高患者的生活质量,减轻社会负担。
[1] Gounden V, Jonklaas J, Soldin SJ, et al. A pilot study: subclinical hypothyroidism and free thyroid hormone measurement by immunoassay and mass spectrometry[J].Clin Chim Acta, 2014, 430: 121-124.
[2] Fallah R, Mirouliaei M, Bashardoost N, et al. Frequency of subclinical hypothyroidism in 5- to 15-year-old children with migraine headache[J].J Pediatr Endocrinol Metab, 2012, 25(9-10):859-862.
[3] Sert A, Pirgon O, Aypar E, et al. Subclinical hypothyroidism as a risk factor for the development of cardiovascular disease in obese adolescents with nonalcoholic fatty liver disease[J].Pediatr Cardiol,2013,34(5):1166-1174.
[4] Zafon C, Rodríguez B, Montoro JB, et al. Inability of recombinant human thyrotropin to predict the evolution from subclinical hypothyroidism to overt disease. A pilot study [J]. J Endocrinol Invest,2012, 35 (1): 25-27.
[5] Breathnach FM, Donnelly J, Cooley SM, et al. Subclinical hypothyroidism as a risk factor for placental abruption: evidence from a low-risk primigravid population[J].Aust N Z J Obstet Gynecol,2013,53(6):553-560.
[6] Bilgir F, Bilgir O, Calan M, et al. Subclinical hypothyroidism: comparison of adhesion molecule levels before and after levothyroxine therapy[J].J Int Med Res,2014,42(3):806-814.
[7] Fabbrini E, Magkos F, Patterson BW, et al. Subclinical hypothyroidism and hyperthyroidism have opposite effects on hepatic very-low-density lipoprotein-triglyceride kinetics[J].J Clin Endocrinol Metab,2012,97(3):E414-E418.
[8] Sharma R, Sharma TK, Kaushik GG, et al. Subclinical hypothyroidism and its association with cardiovascular risk factors[J].Clin Lab,2011,57(9-10):719-724.
[9] Santi A,Duarte MM,de Menezes CC, et al. Association of lipids with oxidative stress biomarkers in subclinical hypothyroidism[J].Int J Endocrinol,2012, 2012: 856359.
[10] Hernández-Mijares A, Jover A, Bellod L, et al. Relation between lipoprotein subfractions and TSH levels in the cardiovascular risk among women with subclinical hypothyroidism[J].Clin Endocrinol(Oxf),2013,78(5):777-782.
[11] Yasuda T, Kaneto H, Kuroda A, et al. Subclinical hypothyroidism is independently associated with albuminuria in people with type 2 diabetes[J].Diabetes Res Clin Pract,2011, 94(3):e75-e77.
[12] Denzer C, Karges B, Nike A, et al. Subclinical hypothyroidism and dyslipidemia in children and adolescents with type 1 diabetes mellitus[J].Eur J Endocrinol,2013,168(4): 601-608.
[13] Akcakoyun M, Emiroglu Y, Pala S, et al. Heart rate recovery and chronotropic incompetence in patients with subclinical hypothyroidism[J]. Pacing Clin Electrophysiol,2010, 33(1):2-5.
[14] Brienza C, Grandone A, Di Salvo G, et al. Subclinical hypothyroidism and myocardial function in obese children[J].Nutr Metab Cardiovasc Dis,2013,23 (9):898-902.
Correlationofsubclinicalhypothyroidismwithcoronaryheartdiseaseanditsriskfactors
TianYuan*,LiuLong,WangYing,CuiLan.
*HealthExaminationCenter,China-JapanUnionHospitalofJilinUniversity,Changchun130033,China
CuiLan,Email:cuilan5685@163.com
ObjectiveTo investigate the correlation of subclinical hypothyroidism with coronary heart disease and its risk factors.MethodsA total of 313 hospitalized patients undertaken coronary angiography were selected in China-Japan Union Hospital of Jilin University from Nov 2013 to Dec 2014. According to the thyroid function, patients were divided into subclinical hypothyroidism group (82 cases) and normal thyroid function group (231 cases). Clinical data of patients were collected. Triglyceride, total cholesterol, high density lipoprotein cholesterol (HDL-C), low density lipoprotein cholesterol (LDL-C), fasting blood glucose, blood serum albumin, total bilirubin, blood urea nitrogen, blood creatinine, free thyroxine, free triiodothyronine and thyroid stimulating hormone (TSH) were detected. Cardiac ultrasound was used to detect left ventricular end diastolic diameter and ejection fraction.Results(1)The levels of triglyceride, LDL-C, as well as the percentage of diabetes in subclinical hypothyroidism group were higher than those in normal thyroid function group, while serum total bilirubin level was lower than that in normal thyroid function group(t=4.245,3.046, 2.042, allP<0.05;χ2=12.020,P=0.001). (2) Both left ventricular end diastolic diameter and ejection fraction in subclinical hypothyroidism group were less than those in normal thyroid function group(t=4.529, 2.049, allP<0.05). (3) The incidence of coronary heart disease in subclinical hypothyroidism group was significantly higher than that in normal thyroid function group (χ2=10.588,P=0.001). (4) Multivariate analysis showed triglyceride, LDL-C, diabetes, coronary heart disease, left ventricular end diastolic diameter were related to subclinical hypothyroidism (odd ratio=6.367,6.311,1.606,2.430,0.312,allP<0.01).ConclusionsSubclinical hypothyroidism correlates with coronary heart disease, triglyceride, LDL-C, diabetes and left ventricular end diastolic diameter. It has important clinical significance for regularly monitoring thyroid function in patients with coronary heart disease, hyperlipidemia and diabetes.
Subclinical hypothyroidism; Coronary heart disease; Risk factors
(IntJEndocrinolMetab,2015,35:298-301)
10.3760/cma.j.issn.1673-4157.2015.05.003
130033 长春,吉林大学中日联谊医院体检中心(田瑗),心血管内科(刘龙,王莹);133000 延吉,延边大学附属医院心血管内科(崔兰)
崔兰,Email:cuilan5685@163.com
2015-03-09)

