动脉分叉角度与脑动脉瘤的相关性
周存河,崔彩霞,崔慧先,刘怀军,刘增品(河北医科大学附属第二医院影像科,石家庄 050000;河北医科大学基础医学院 通讯作者,E-mail:ccx305@6.com)
颅内动脉瘤(intracranial aneurysm)是颅内动脉壁的囊性膨出,是引起自发性蛛网膜下隙出血(subarachnoid hemorrhage,SAH)的最常见原因和主要原因。普通人群每年因动脉瘤破裂而致的SAH的发生率约为10/10万,随着年龄的增加这个比例还会增高[1]。如何降低动脉瘤破裂出血的高死亡率和致残率,对于动脉瘤的早期诊断成为关键,也是目前研究的重点。要达到早期诊断,对健康人群的筛查是必要的手段。随着现代影像检查手段的广泛应用,动脉瘤的体检检出率也大大增加,对于颅内动脉瘤,如果提前发现其发生的征象并定期进行随诊监控,做到早期诊断早期治疗,将可避免动脉瘤破裂导致的危害发生,这也是目前研究的重点。本文通过对比分析有动脉瘤和无动脉瘤脑动脉分叉角度的大小,验证动脉分叉角度的变化与动脉瘤形成的相关性。
1 对象与方法
1.1 研究对象
选择2000-2013年河北医科大学第二医院符合以下条件的患者:①均行三维时间飞跃磁共振血管成像(3D-TOF-MRA)检查;②除动脉硬化以外无血管畸形、动脉瘤以及脑肿瘤等其他病变。
另选择动脉分叉处有动脉瘤,但无其它血管异常的患者行3D-DSA成像检查。
1.2 分组
对照组195例,其中男性111例,年龄16-88岁,平均(52.2±17.7)岁;女性 84例,年龄 10-88岁,平均(53.1±17.4)岁。根据年龄分为六组:A组,<30岁;B组,30-39岁;C组,40-49岁,D组,50-59岁;E组,60-60岁;F组,≥70岁。所有入选者进行前交通、双侧大脑中动脉及基底动脉顶端夹角的测量。
动脉瘤组:按动脉瘤的位置位于前交通动脉、大脑中动脉及基底动脉分组。其中前交通动脉瘤22例(年龄30-78 岁,平均(52.4 ±14.0)岁;大脑中动脉瘤40 例,年龄28-71 岁,平均(51.1 ±10.1)岁,基底动脉顶端动脉瘤23例,年龄38-72岁,平均(56.5±10.0)岁。其中8例是未破裂动脉瘤,因其他疾病查体偶然发现,其他均由于SAH来就诊而检出。
1.3 MRA 数据采集
采用GE公司生产的Signa EXCITE 3.0T超导磁共振成像系统,应用头部8通道高分辨率线圈行颅脑横轴位、矢状位反转恢复序列(IR)的T1WI像,扫描参数为 TR 1 950 ms,TE Min Full,层厚4 mm,无间隔,以及FRFSE序列T2WI像扫描,扫描参数为TR 3 000 ms,TE 90 ms,层厚4 mm,无间隔。有阳性发现者即不再行MRA检查,无阳性发现者即行下述3D-TOF-MRA扫描,应用头部8通道高分辨率线圈,扫描参数 TR/TE 20/3.2 ms,视野 22 cm ×18 cm,矩阵:320×224,脉冲重复激发次数1次,层厚1 mm,扫描完毕,将所有图像贮存于索尼CD刻录光盘,供测量所用。
1.4 动脉瘤组血管造影及3D成像
经股动脉Seldinger法穿刺插管。①常规DSA检查:先行颈内动脉和椎动脉常规正、侧位造影。注射对比剂碘海醇300 mgI/ml,速率参数为4 ml/s,总量为8 ml。②旋转3D-DSA检查:将C臂围绕人体头部纵轴进行旋转采集,得造影数据,将旋转采集的数据连续向三维工作站传输,并进行三维重建。技术参数如下:速度40°/s,影像采集频率30 FPS/s,采集时间5 s,对比剂总量18 ml,注射速度4 ml/s。旋转采集的影像数据自动传送到GE公司ADW4.2工作站系统,重建得到三维血管树结构,用GE公司ADW4.2工作站Innova测量软件对动脉分叉角度进行测量。
1.5 血管分叉角度的测量
所有角度的测量均采用GE公司ADW4.2工作站Volume Rendering软件重建后行3D角度的测量,将A、B两点置于分叉两支动脉中心,C点置于分叉角中心,旋转3D图像并调节三个点的位置,使A、B、C三点位置始终在两分支及夹角中心,AB夹角为所测角度值(见图1)。ACA夹角的测量选取为一侧A1缺如的病例,测量角度为两侧A2起始部的夹角。MCA夹角为大脑中动脉M1段远端,即M2上下干起始部的夹角;PCA夹角为基底动脉顶端,两侧大脑后动脉起始部的夹角。为获得准确的角度的测量,每个角度均测量3次,取其平均值。
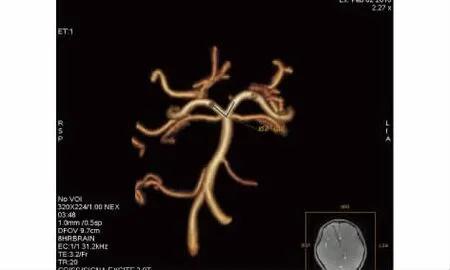
图1 动脉分叉角度的测量Figure 1 Measurement of angle of artery bifurcation
1.6 统计学分析
2 结果
因ACA夹角为一侧A1缺如的病例较少,未行单独样本的统计。PCA夹角的统计剔除了22例胚胎型大脑后动脉的变异,实际统计的病例数为173例。
经检验,所得数据为非正态分布,因此使用秩和检验进行统计学处理。动脉瘤组PCA夹角、右侧MCA夹角、左侧MCA夹角、ACA夹角均高于对照组(均 P <0.01,见表1)。
本组病例中,3例造影检查首先发现动脉分叉角度的增大,再经过多角度观察及3D-DSA成像,发现隐藏在分叉部的小动脉瘤和局部轻度隆起(见图2)。
表1 动脉瘤组与对照组颅内各动脉夹角统计分析(±s,°)Table 1 Com parison of arterial angles between two groups(±s,°)
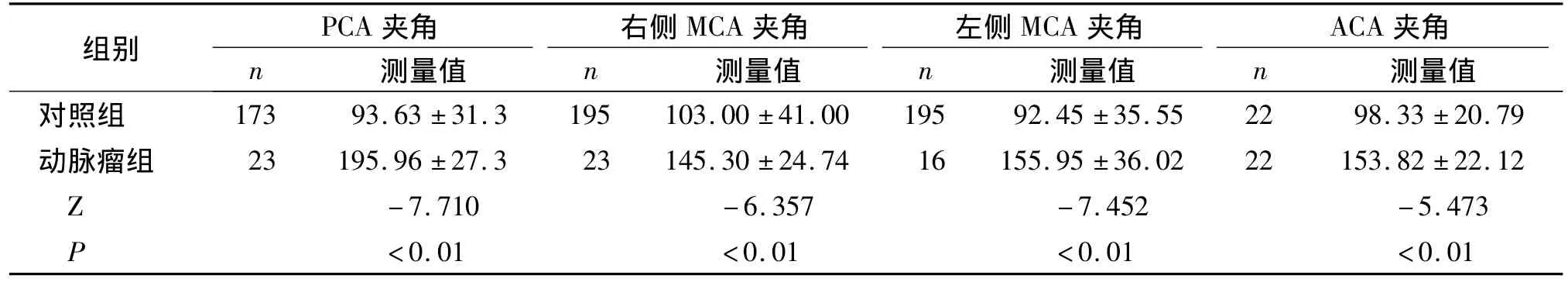
表1 动脉瘤组与对照组颅内各动脉夹角统计分析(±s,°)Table 1 Com parison of arterial angles between two groups(±s,°)
组别 PCA 夹角 右侧MCA 夹角 左侧MCA 夹角 ACA 夹角n 测量值 n 测量值 n 测量值 n 测量值对照组 173 93.63 ±31.3 195 103.00 ±41.00 195 92.45 ±35.55 22 98.33 ±20.79动脉瘤组 23 195.96 ±27.3 23 145.30 ±24.74 16 155.95 ±36.02 22 153.82 ±22.12 Z-7.710 -6.357 -7.452 -5.473 P <0.01 <0.01 <0.01 <0.01
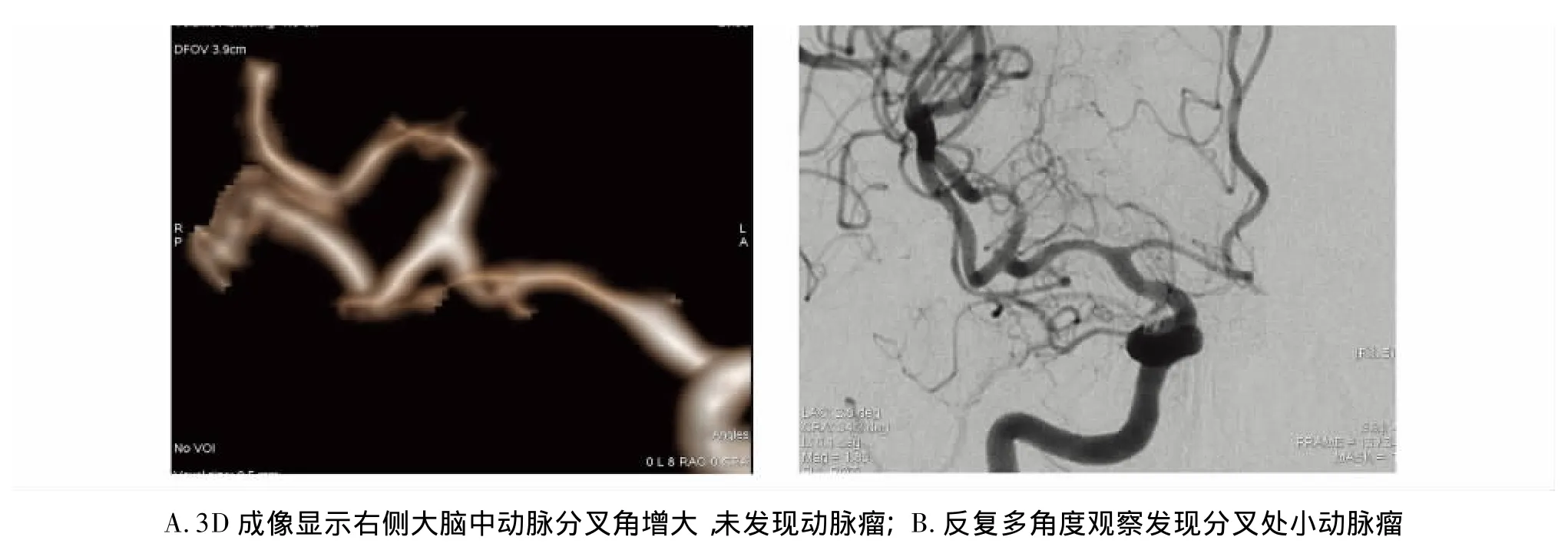
图2 患者3D-DSA成像Figure 2 3D-DSA imaging of a patient with intracranial aneurysm
3 讨论
颅内动脉瘤是引起蛛网膜下隙出血(SAH)的主要原因,占80%-85%左右,病死率和致残率均很高,据报道,动脉瘤破裂引起的SAH病死率达50%[2],主要是由于严重的首次出血和早期的再出血引起直接脑损害以及迟发的脑缺血所导致。50%以上的动脉瘤在病人死亡时尚未发生过破裂;未破裂动脉瘤每年破裂出血的危险为1.9%[3]。因此,一旦发现动脉瘤均应积极治疗。引起动脉瘤发生的因素多种多样,不仅涉及动脉壁的损害,还与血流动力学因素的改变有关。正确认识血流动力学及血管形态学的关系在动脉瘤发生、发展过程中的重要作用,有助于指导我们对动脉瘤的防治。
本组对195例正常脑血管病例和93例动脉瘤患者分别利用计算机软件行动脉分叉角度的测定,并进行统计学分析,对动脉瘤组和对照组之间进行统计学检验,证实动脉分叉角度在动脉瘤的发生中是一个重要的因素。
1930年有学者提出颅内动脉形态学及血流动力学改变是动脉瘤发生发展过程中极其重要的因素[4,5]。Hademenos等[6]也进行了相关的研究,他们提出由于在血管分叉处的血流方向发生偏移,局部血液流动形成湍流,对动脉分叉顶端的冲击力及剪切力明显加大,据实验证实其压力可达到邻近部位载瘤动脉压力的2-3倍。颅内动脉较大转折处或动脉分叉顶点受血流冲击,产生强大冲击力和剪切力,这种压力负荷是造成颅内动脉局部内弹力层变性损伤和中层缺损的重要原因。Ujiie等[7]发现,在大脑前动脉A1和A2段相交处会随着角度大小的不同产生不等的漩涡,这种涡流所形成的冲击力和剪切力也有显著差异。另外,随着动脉瘤的治疗,血流动力学也会发生改变。
动脉瘤的发生、发展过程十分复杂,不仅涉及动脉壁的损害,还与血流动力学因素的改变有关。此外,动脉瘤在治疗过程中也会发生血流动力学因素的改变。正确认识血流动力学因素在动脉瘤发生、发展过程中的重要作用,有助于指导我们对动脉瘤的防治。迄今为止,世界范围内对颅内动脉瘤的研究和探索正在不断进行,并且检测到了颅内动脉瘤的相关易感基因,就影像诊断而言,从血管形态学改变寻找动脉瘤发生的易感征象是本研究的重点内容。目前,对于动脉瘤的特征和破裂风险的相关关系,虽有较多的文献,但大部分集中在动脉瘤发现后的评估,而动脉瘤的发现往往是首次破裂后来就诊的,致死致残率较高,所以动脉瘤的早期发现早期治疗尤为重要。为了能达到早期诊断的目的,对健康人群的筛查,尤其是中老年人的筛查是关键。但是,脑血管的检查依靠CTA、MRA或DSA检查,价格比较昂贵,尤其是DSA检查,不仅费用高而且是有创检查,有一定的风险,都难以普及,所以作者提出重视动脉瘤发生的易感征象,分叉部是动脉瘤的好发部位,且此部位的动脉瘤容易被血管掩盖,小动脉瘤容易遗漏。本组病例中,有3例是造影检查首先发现动脉分叉角度的增大,再经过多角度观察及3D-DSA成像,发现隐藏在分叉部的小动脉瘤和局部轻度隆起(图2),而这种隆起可以称之为动脉瘤的早期改变,必然需要定期复查观察,一旦形成动脉瘤,有破裂危险则应早期进行治疗。作者就是通过分叉部动脉瘤间接征象血管分叉角度的增大来提示动脉瘤的发生,进一步行三维成像检查,提高动脉瘤的检出率,并且提出血管分叉角度的正常值范围,角度增大者为动脉瘤易感征象,对于出现易感征象的人群定期复查监控,而血管形态良好的人群可以放宽检查时间,几年一次检查就可以了,这样既促进了对颅内动脉瘤的筛查,又对大部分人群降低了检查成本;临床医师希望通过进一步了解动脉瘤的特征,随诊监控出现有动脉瘤易感征象的血管形态改变,以及发现未破裂动脉瘤的生长规律,评估动脉瘤的破裂风险,能够做到动脉瘤的早发现早诊断,并为外科手术或血管内介入治疗提供更加完善的术前评估。
此外,动脉分叉角度的增大只是动脉瘤发生的前兆之一,其他血管形态的改变,也有很多能够提示或促进动脉瘤的发生,例如血管的曲度异常、血管的狭窄、动脉硬化等;并且分叉角度增大也要结合具体情况,有的虽然分叉角增大,但主干正对着一侧分支,此时血流对分叉部的冲击力则较小,可以不考虑为动脉瘤的易感征象。这就需要影像医生丰富专业知识,不断积累经验,发现研究提示动脉瘤发生的易患征象,使得能够更好地预测和发现未破裂动脉瘤,早期诊断和治疗,降低破裂出血的风险,降低动脉瘤的死亡率和致残率。
[1]王小燕,张昆亚,刘志成,等.颅内动脉瘤动物模型的最新进展和应用[J].北京生物医学工程,2008,27(3):328-334.
[2]李明华,赵俊功.脑血管病变的影像学诊断[J].诊断学理论与实践,2004,3(3):151-152.
[3]Rinkel GJ,Djibuti M,VanGijn J.Prevalence and risk of rupture of intracranial aneurysms:a systematic review[J].Stroke,1998,29:251-256.
[4]Wintermarka NU,Koc WS,Smithc S,et al.Vasospasm after subarachnoid hemorrhage:utility of perfusion CT and CT angiography on diagnosis and management[J].AJNR,2006,7:26-34.
[5]Vassil P,Stanislav H,Daniela T,et al.Some variations of the circle of Willis,important for cerebral protection in aortic surgery-astudy in Eastern Europeans[J].Eur J Cardiothorac Surg,2007,31:982-989.
[6]Hademenos GJ,Massoud TF.Biophysical mechanisms of troke[J].Stroke,2006,28:2067-2077.
[7]Ujiie H,Liepsch DW,Goetz M,et al.Hemodynamic study of the anterior communicating artery[J].Stroke,1996,27(11):2086-2094.

