零切迹颈前路椎间融合系统治疗颈椎病的早期疗效
薛旭红 宋洁富荆志振 梁庆元 胡伟 崔小平 陈斌 秦集斌
(山西省人民医院山西医科大学附属人民医院骨科,太原030012)
·临床论著·
零切迹颈前路椎间融合系统治疗颈椎病的早期疗效
薛旭红 宋洁富*荆志振 梁庆元 胡伟 崔小平 陈斌 秦集斌
(山西省人民医院山西医科大学附属人民医院骨科,太原030012)
背景:颈椎前路减压植骨融合已成为治疗颈椎病的有效手段,但应用钛板螺钉系统有引起吞咽困难、加速邻近节段退变等缺点。为减少以上并发症发生,零切迹颈前路椎间融合系统(Zero-PACIFC)逐步应用于临床,但其临床疗效方面的研究较少。
目的:探讨应用Zero-PACIFC治疗颈椎病的临床疗效。
方法:选取2013年6月至2014年5月于我院接受Zero-PACIFC颈前路减压植骨融合内固定术的颈椎病患者30例,年龄38~71岁,平均(58.3±4.6)岁。其中神经根型5例,脊髓型16例,混合型9例。术前及术后6周、3个月、12个月对神经根型颈椎病患者行VAS评分、脊髓型颈椎病患者行JOA评分;所有患者术前及术后6周、12个月在颈椎中立侧位X线片上测量颈椎Cobb角(C2和C7椎体后缘切线的夹角);观察术后吞咽困难的发生率以及症状持续时间。根据术后前屈后伸位X线片观察手术间隙有无异常活动。
结果:手术时间为54~120min,平均(72±17.3)min;术中出血量为50~170m l,平均(80±25.2)m l。单间隙21例,两个间隙9例。共置入Zero-PACIFC 39枚,C3/4、C4/5、C5/6、C6/7椎间隙置入Zero-PACIFC分别为5、11、19、4枚。9例患者术后1周内出现吞咽困难,术后6周内症状全部消失。30例全部获得随访,随访时间为12~15个月,平均(13.6±0.7)个月。神经根型颈椎病患者术后6周、3个月、12个月时的VAS评分分别为(1.5±0.8)分、(1.42±0.8)分、(1.4±0.9)分,均低于术前的(7.1±1.3)分(P<0.01)。脊髓型颈椎病患者术后6周、3个月、12个月时的JOA评分分别为(14.8±1.3)分、(15.2±1.0)分、(15.1±1.2)分,均高于术前的(9.8±1.6)分(P<0.01)。术后6周及12个月颈椎Cobb角分别为18.5°±8.6°、17.8°±9.5°,均大于术前的9.0°±8.0°(P<0.01)。术后12个月时的VAS评分、JOA评分和颈椎Cobb角与术后6周比较均无统计学差异(P>0.05)。随访期间未发现内置物沉降,螺钉松动、断裂,内固定器移位等并发症。
结论:Zero-PACIFC颈前路减压植骨融合内固定术治疗颈椎病的早期疗效满意,稳定性可靠,可重建颈椎曲度,术后吞咽困难的发生率低。
颈椎病;椎间盘切除术;脊柱融合术;吞咽困难
Background:ound:The role of anterior cervical discectomy and fusion(ACDF)in patientswith cervicalspondylosis has been established.Butanterior plating is associated w ith higher rates of postoperative dysphagia and quicker degeneration of neighboring segments.Zero-profile anterior cervical interbody fusion cage(Zero-PACIFC)is an implant thatcan potentially limit these drawbacks,however,therehasbeen few literatureson it.
Objective:tive:To evaluate theearly outcomeof ACDF using Zero-PACIFC in patientsw ith cervicalspondylosis.
Methods:hods:Thirty patientswho underwentACDFwith Zero-PACIFC between June2013 and May 2014 were included in this study.The average age of the patientswas(58.3±4.6)years(range,38-71 years).Therew ere 5 patientsw ith radiculopathy,16 withmyelopathy and 9 w ithmyelopathy combined with radiculopathy.Clinical outcomewas evaluated using Visual Analog Scale(VAS)score for radiculopathy and JapaneseOrthopaedic Association(JOA)score formyelopathy.The Cobb angle of cervical lordosisw asmeasured by the tangent of the posterior body line of C2 and C7 on X-ray lateral view.The incidence and durationofdysphagiawererecorded.Abnormalityofinvolvedsegmentwasobservedonextensionand flexion lateralX-ray.
Results:ults:The average operation time was(72±17.3)m in(range,54-120m in).The average blood losswas(80±25.2)m l (range,50-170m l).A totalof 39 Zero-Psw ere imp lanted in 21 patientsw ithmonosegmental disease and 9 w ith bisegmental diseases.The numberof Zero-Ps implanted in the C3/4,C4/5,C5/6,C6/7was 5,11,19,and 4,respectively.Dysphagia occurred w ithin oneweek after surgery in 9 patients and the symptom disappeared 6 weeks postoperatively.All patientswere
followed up for(13.6±0.7)monthson average(range,12-15months).TheVASscorewas1.5±0.8,1.42±0.8 and 1.4±0.9 at6 weeks,3monthsand 12monthsafter surgery,respectively,which w as significantly low er than preoperative one(7.1±1.3,P<0.01).The JOA scorewas 14.8±1.3,15.2±1.0 and 15.1±1.2 at6 weeks,3months and 12monthsafter surgery,respectively, which wassignificantly higher than preoperativeone(9.8±1.6,P<0.01).The Cobb anglewas 18.5°±8.6°,and 17.8°±9.5°at 6weeksand 12monthsafter surgery,respectively,which wassignificantly larger than preoperativeone(9.0°±8.0°,P<0.01). No significantdifferenceswere found in the VASscore,JOA score or Cobb angle at6 weeks and 12monthspostoperatively (P>0.05).During the follow-up,no abnormalactivity at the surgicalsegmentor implant failurewere found.
Conclusions:ions:The Zero-P implant is a valid alternative to anterior cervical plating duiring ACDFwith a very low incidence of postoperative dysphagia.Zero-Pcan also restore the cervicalalignment. Keywords:ords:Cervical Spondylosis;Discectomy;Spinal Fusion;Dysphagia
颈前路椎间盘切除植骨融合术(anterior cervical discectomy and fusion,ACDF)是治疗颈椎病的有效术式[1,2]。目前,cage植骨已逐渐取代自体髂骨成为椎间植骨融合的主要方式。为了防止cage移位、沉降,维持节段稳定性,促进植骨融合,多数医师会选择同时使用前路钛板固定,但长期应用发现其存在椎前软组织损伤、术后吞咽困难、螺钉松动、食管损伤、应力遮挡等并发症,且在长节段固定中需要扩大显露范围,安装内固定物也极为困难,并有可能加速邻近节段退变[3-5]。鉴于此,零切迹颈前路椎间融合器(zero-profile anterior cervical interbody fusion cage, Zero-PACIFC)应运而生,美国FDA于2008年2月批准其用于临床治疗颈椎退行性疾病。Zero-PACIFC是可单独应用于颈前路椎间融合并兼有支撑和固定节段椎体的一体式椎间融合器[6],其是在cage前方连接一块小钛板,可整体置入椎间隙,螺钉沿小钛板前部钉道经终板进入上下椎体,外侧2枚螺钉向上,中间2枚螺钉向下,相邻节段的使用互不干扰(图1)。我院于2013年6月起将Zero-PACIFC应用于临床,截止2014年5月共采用Zero-PACIFC颈前路减压植骨融合内固定术治疗颈椎病患者30例,本文对其疗效进行了初步分析。
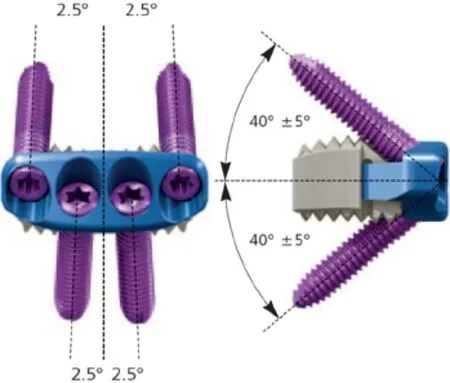
图1 Zero-PACIFC的正面及侧面观
1 资料与方法
1.1 临床资料
研究对象为2013年6月至2014年5月于我院应用Zero-PACIFC颈前路减压植骨融合内固定术治疗的30例颈椎病患者,男12例,女18例,年龄38~71岁,平均(58.3±4.6)岁。
纳入标准:①患者有颈肩痛及躯体、四肢不同程度的感觉、运动障碍,症状逐渐加重;②单或双节段的颈椎间盘病变,病变累及1个或1个以上连续或间断的椎间隙;③术前颈椎X线片和MRI提示颈椎退行性改变(颈椎间盘突出、椎体骨质增生、神经及脊髓受压),并与相应节段临床症状相符合;④单纯采用Zero-PACIFC行颈前路减压植骨融合内固定术并获得至少12个月的随访。排除标准:①伴有后纵韧带骨化;②脊髓压迫主要来源于椎体平面而非椎间水平或后方压迫;③病变累及3个或3个以上的多节段椎管狭窄;④肿瘤等其他因素引起的颈脊髓受压、损伤;⑤合并严重的骨质疏松或其他严重器质性疾病。
所有患者术前均行颈椎正侧位、前屈后伸位X线片,MRI及CT+矢状位重建检查,诊断颈椎病分为神经根型5例,脊髓型16例,混合型9例。术前及术后6周、3个月、12个月对神经根型颈椎病患者进行VAS评分(0~10分),对脊髓型颈椎病患者进行JOA评分(17分法)。所有患者测量术前及术后颈椎前凸Cobb角变化(颈椎中立侧位X线片上分别沿C2及C7椎体后缘做直线,相交后测量角度,正值表示前凸,负值表示后凸)[7]。
1.2 手术方法
术前行气管自右向左推移训练3~5 d。术中患者仰卧,肩下垫薄枕,使颈部过伸约15°,气管插管麻醉,均取颈部右侧横切口,“C”型臂X线机透视下定
位,显露病变椎间隙,在上下各一椎体中央利用撑开器撑开椎体间隙,于两侧颈长肌之间切除病变椎间盘、上下终板软骨、椎体前、后缘增生骨赘,常规切除后纵韧带,使脊髓前方、神经根彻底减压。减压满意后刮除终板软骨,处理植骨床,调节椎体牵开器张力,使颈椎生理前凸及椎间隙高度得以恢复,试模测量椎间隙高度及宽度,取合适大小Zero-PACIFC填塞自体骨或同种异体骨后置入椎间隙,“C”型臂X线机透视下确定假体位置,正确的位置是正位像在椎体正中,侧位像其前缘位于椎体前缘后2mm,后缘不能超过椎体后缘前5mm。在瞄准器的导航下分别在上、下椎体植入固定螺钉各2枚。在确定螺钉长度未超过椎体后缘或达椎体中后交界2/3区域后,锁紧。取出瞄准器以及椎体牵开器,检查确定无活动性出血后,冲洗伤口,放置引流管,关闭切口。术后24 h拔除引流管,复查颈椎正侧位X线片后可佩戴颈托下床行走,术后佩戴颈托3周。
1.3 疗效评价方法
记录患者的手术时间、术中出血量及围手术期并发症的发生情况,统计术后吞咽困难的发生率以及症状持续的时间。术后6周、3个月及12个月复查时再次进行VAS及JOA评分,并拍摄颈椎正侧位及前屈后伸位X线片。根据VAS及JOA评分的变化评价临床疗效,根据颈椎Cobb角评价颈椎曲度的变化,并通过术后前屈后伸位X线片观察手术间隙稳定性。植骨融合标准为X线片上可见:①融合器与椎体界面有骨小梁通过;②融合器与上下椎体界面间无透亮带;③颈椎前屈后伸位X线片上棘突间无异常活动[8]。
1.4 统计学处理
采用SPSS17.0软件进行统计学分析。正态分布计量资料用均数±标准差表示,并采用配对t检验进行组内对比,P<0.05为有统计学差异。
2 结果
手术时间54~120m in,平均(72±17.3)m in;术中出血量50~170m l,平均(80±25.2)m l。单间隙21例,两个间隙9例。共置入Zero-PACIFC 39枚,C3/4、C4/5、C5/6、C6/7椎间隙置入Zero-PACIFC分别为5、11、19、4枚。7例患者术后1周内出现吞咽困难,其中6例术后6周内症状消失,1例(3.3%)症状持续至术后3个月消失。全部获得随访,随访时间为12~15个月,平均(13.6±0.7)个月。术前和术后6周、3个月及12个月VAS、JOA评分和颈椎前凸Cobb角见表1。神经根型颈椎病患者术后6周、3个月、12个月VAS评分均低于术前(P<0.01),脊髓型颈椎病患者术后6周、3个月、12个月JOA评分均高于术前(P<0.01,表1),术后3个月及12个月VAS评分、JOA评分与术后6周比较均无显著性差异(P>0.05,表1)。术后6周及12个月颈椎Cobb角均大于术前(P<0.05,表1),术后12个月与术后6周比较无显著性差异(P>0.05,表1)。随访期间颈椎正侧位及伸屈侧位X线片检查未发现内置物松动、颈椎不稳等情况(图2)。
3 讨论
目前,ACDF一直被认为是手术治疗颈椎退行性病变的“金标准”,文献报道ACDF能有效重建椎间高度及颈椎曲度,疗效确切[9,10]。目前cage植骨已逐步取代自体髂骨块成为椎间植骨的主要方式,但单用cage的抗牵张稳定性较差,且术后发生沉降的可能性大,可导致椎间高度及颈椎曲度丢失[11]。在椎间植骨后加用前路钛板固定能防止cage移位、沉降,提高即刻稳定性以及植骨融合率,并能更好地维持椎间高度及颈椎曲度,可使患者早期下床活动,降低假关节的发生率,尤其在多节段手术时更为重要[8,12]。然而,椎体前路钛板的置入会增加相关的并发症,吞咽困难是其中比较常见的一种,发生率为3.0%~21.0%[13,14],有研究认为其与颈前路钛板的厚度密切相关[15]。如果钛板选择过长则可能对邻近椎间盘产生干扰,加速其退变。另外,钛板及螺钉的松动、断裂、位置不佳,甚至螺钉进入椎间隙等情况也时有发生。多项研究证实加用前路钛板固定术后吞咽不适症状的发生率高于单用cage,软组织水肿、食管挫伤、血肿形成以及瘢痕粘连等都是出现术后吞咽困难的可能原因,尽管其具体机制尚未完全阐明,但钛板对食管后方的直接刺激被认为是术后出现吞咽困难的重要因素之一[16-18]。
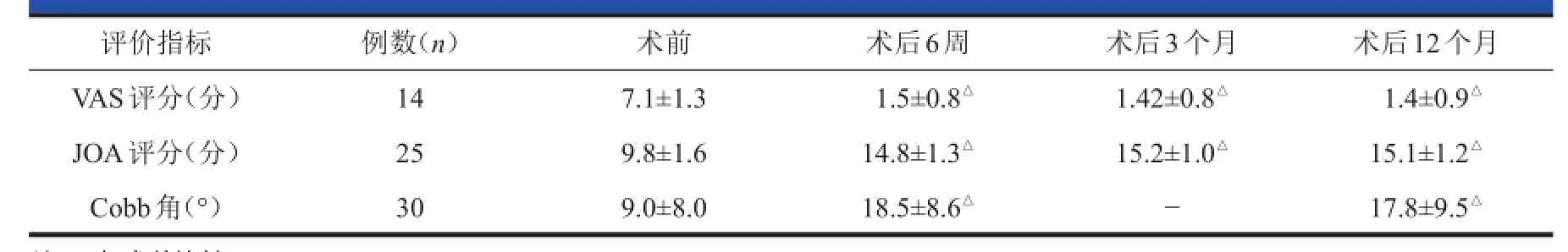
表1 术后66周、33个月及1212个月VAS VAS、JOA JOA评分及颈椎Cobb Cobb角(x x±s s)
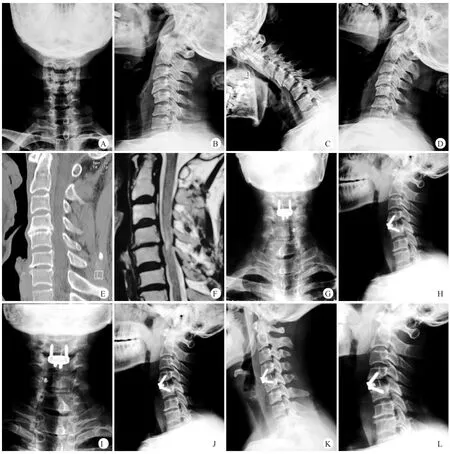
图2 患者,男,55岁,脊髓型颈椎病,行Zero-PACIFC颈前路减压植骨融合内固定术治疗
Zero-PACIFC与传统cage一样具有足够的支撑、抗弯及抗滑脱功能,能够增加椎间隙高度,扩大椎间孔,缓解神经根压力,使前、后纵韧带及纤维环弹力提高、增大椎管前后径,其自身锁定螺钉又可将其固定于上下椎体而防止移位、塌陷,从而保持椎间隙稳定、保证椎间融合率。既改进了单独使用cage稳定性差,可能出现移位、沉降等的不足,同时克服了前路钛板安装费力,加重椎前软组织损伤等的缺点[6]。Barbagallo等[19]对85例应用Zero-PACIFC内固定系统的颈椎病患者进行研究,包括单节段29例,2~4节段56例,共置入162枚,随访至少4年,认为该装置安全、有效,也适用于多节段病变患者,可明显降低术后吞咽困难的发生率。该研究结果与本研究结果类似,根据术后的JOA和VAS评分评价,手术疗效满意。一般置入Zero-PACIFC及螺钉固定操作在手术间隙范围即可完成,无需完全剥离上下椎体前缘的软组织;Zero-PACIFC置入完成后前部不超过椎体前缘切线,因此对椎前软组织的损伤和干扰也较小。本研究中仅1例术后主诉超过3个月的慢性吞咽困难,
发生率为3.3%,而文献报道使用前路钛板的ACDF术后慢性吞咽困难的发生率可高达10%~21%[13,14]。在生物力学稳定性方面,Scholz等[6,20]研究发现Zero-P ACIFC与传统的cage加前路钛板固定比较无明显差异。本研究中术后3个月及12个月复查时无一例出现内置物移位和沉降。颈椎曲度较术前改善,在随访中无明显丢失。术后前屈后伸位X线片检查手术间隙未见不稳及异常活动,经初步临床观察Zero-P ACIFC的稳定性可靠。
有文献报道,在长节段钛板固定时,钛板、螺钉位置不佳的发生率为0%~12.5%[21,22]。而Zero-P ACIFC前部钉道固定在一定范围内,可在套筒辅助下拧入螺钉,本研究中患者术中未出现内置物位置不佳需再次调整的情况,在C4/5、C5/6椎间隙安装时相对简便,在C3/4、甚至C2/3安装时,由于下颌的阻挡下位椎体螺钉的置入有时较为困难,需要利用带转角的手柄拧入螺钉,且熟悉掌握器械性能,尤其当遇到短颈患者时,C2/3椎间隙不建议使用Zero-P ACIFC。
4 结论
综上,应用Zero-PACIFC对颈椎病患者手术治疗进行植骨融合内固定的早期疗效满意,稳定性可靠,能有效改善并维持颈椎曲度,对软组织损伤小,术后慢性吞咽困难等并发症的发生率低。Zero-P ACIFC螺钉经上下椎体终板拧入进行固定,螺钉不易接近相邻椎间隙,相邻椎体前方亦无固定物,理论上对相邻椎间隙干扰较小。但本研究随访时间较短,尚无法确定使用Zero-PACIFC是否有效减缓相邻节段的退变,有待进一步随访研究;同时应与传统的cage联合前路钛板固定相比较,分析两者对邻近节段退变的影响。
[1]Korinth MC.Treatment of cervical degenerative disc disease-currentstatusand trends.ZentralblNeurochir,2008,69 (3):113-124.
[2]Sham ji M F,M assicotte EM,Traynelis VC,et al.Com parison of anterior surgical options for the treatment ofmultilevel cervical spondyloticmyelopathy:a systematic review. Spine(Phila Pa 1976),2013,38(22 Supp l1):S195-S209.
[3]Song KJ,Choi BW,Kim JK.Adjacent segment pathology following anterior decompression and fusion using cage and plate for the treatment of degenerative cervical spinal diseases.Asian Spine J,2014,8(6):720-728.
[4]KaiserMG,Haid RW Jr,Subach BR,etal.Anterior cervical plating enhances arthrodesis after discectomy and fusion w ith corticalallograft.Neurosurgery,2002,50(2):229-236.
[5]Veeravagu A,Cole T,Jiang B,etal.Revision rates and complication incidence in single-and multilevel anterior cervical discectom y and fusion procedures:an adm inistrative database study.Spine J,2014,14(7):1125-1131.
[6]Scholz M,Schnake KJ,Pingel A,et al.A new zero-profile imp lant for stand-alone anterior cervical interbody fusion. Clin Orthop RelatRes,2011,469(3):666-673.
[7]Vanek P,Bradac O,Delacy P,et al.Anterior interbody fusion of the cervical spine w ith Zero-P spacer:prospective comparative study-clinicaland radiological resultsataminimum 2 years after surgery.Spine(Phila Pa 1976),2013,38 (13):E792-E797.
[8]Pitzen TR,Chrobok J,Stulik J,etal.Implant complications, fusion,loss of lordosis,and outcome after anterior cervical plating w ith dynam ic or rigid plates:two-year results of a multi-centric,randomized,controlled study.Spine(Phila Pa 1976),2009,34(7):641-646.
[9]Fraser JF,Härtl R.Anterior approaches to fusion of the cervical spine:a metaanalysis of fusion rates.J Neurosurg Spine,2007,6(4):298-303.
[10]Quinn JC,Kiely PD,LeblDR,etal.Anterior surgical treatment of cervical spondy lotic myelopathy:review article. HSSJ,2015,11(1):15-25.
[11]Moon HJ,Kim JH,Kim JH,et al.The effects of anterior cervical discectom y and fusion w ith stand-alone cages at two contiguous levels on cervical alignment and outcomes. Acta Neurochir(Wien),2011,153(3):559-565.
[12]Song KJ,Taghavi CE,Lee KB,et al.The efficacy of p late constructaugmentation versus cage alone in anterior cervical fusion.Spine(Phila Pa1976),2009,34(26):2886-2892. [13]Kasimatis GB,Panagiotopoulos E,Gliatis J,etal.Complicationsof anterior surgery in cervicalspine trauma:an overview.Clin NeurolNeurosurg,2009,111(1):18-27.
[14]Tortolani PJ,Cunningham BW,Vigna F,et al.A comparison of retraction pressure during anterior cervical p late surgery and cervicaldisc replacement:a cadaveric study.JSpinalDisord Tech,2006,19(5):312-317.
[15]Lee M J,Bazaz R,Furey CG,etal.Influence of anterior cervical plate design on Dysphagia:a 2-year prospective longitudinal follow-up study.JSpinal Disord Tech,2005,18(5): 406-409.
[16]YueWM,BrodnerW,Highland TR.Persistent swallow ing and voice problems after anterior cervical discectomy and fusion w ith allograft and plating:a 5-to 11-year follow-up study.Eur Spine J,2005,14(7):677-682.
[17]Chin KR,Eiszner JR,Adams SB Jr.Role of plate thickness as a cause of dysphagia after anterior cervical fusion.Spine (Phila Pa1976),2007,32(23):2585-2590.
[18]Riley LH 3rd,Skolasky RL,A lbert TJ,etal.Dysphagia after anterior cervical decompression and fusion:prevalence
and risk factors from a longitudinal cohort study.Spine(Phila Pa 1976),2005,30(22):2564-2569.
[19]Barbagallo GM,Romano D,Certo F,et al.Zero-P:a new zero-profile cage-plate device for single and multilevel ACDF.A single institution seriesw ith four yearsmaximum follow-up and review of the literatureon zero-profile devices.Eur Spine J,2013,22Suppl6:S868-S878.
[20]Scholz M,Schleicher P,Pabst S,et al.A zero-profile anchored spacer in multilevel cervical anterior interbody fusion:biomechanicalcomparison to established fixation techniques.Spine(PhilaPa1976),2015,40(7):E375-E380.
[21]Islam MA,Islam MA,Habib MA,et al.Anterior cervical discectomy,fusion and stabilization by plate and screw--early experience.Bangladesh Med Res Counc Bull,2012, 38(2):62-66.
[22]Singh K,Phillips FM,Park DK,etal.Factors affecting reoperations after anterior cervical discectomy and fusion w ithin and outsideof a FederalDrug Adm inistration investigational device exem ption cervical disc rep lacement trial. Spine J,2012,12(5):372-378.
Early-term clinicaloutcomeof a Zero-profile implant for anterior cervical discectomy and fusion for cervical spondylosis
XUE Xuhong,SONG Jiefu*,JING Zhizhen,LIANG Qingyuan,HU Wei,CUIXiaoping,CHEN Bin,QIN Jibin
(Department of Orthopeadics,Shanxi Provincial Peop le's Hospital,Shanxi MedicalUniversity,Taiyuan 030012,China)
2095-9958(2015)06-0 191-06
10.3969/j.issn.2095-9958.2015.03-001
*通信作者:宋洁富,E-mail:13803466607@qq.com

