非妊娠期糖尿病巨大儿临床分析
冯秀敏
北京市丰台区铁营医院,北京 100079
随着家庭对孕产妇的重视、 生活水平的改善及生活方式的改变,巨大儿的发生率呈逐年上升的趋势,其中非糖尿病巨大儿所占比例增高。胎儿体重超过4000 g 者称为巨大儿,巨大儿属于高危妊娠,对母亲可造成阴道分娩过程中产程延长、难产、软产道损伤、继发性宫缩乏力、产后出血、手术助产、剖宫产率增加;对胎儿可导致新生儿产伤如肩难产、锁骨骨折、臂丛神经损伤、颅内出血、新生儿窒息甚至死亡等[1]。因此,对其临产特征及发生的相关因素进行探讨具有重要意义。该研究采用病例对照方法对2012年6月—2014年6月在该院出生的非妊娠期糖尿病巨大儿270例及同期随机分娩的正常体重儿270例进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料
选择2012年6月—2014年6月在该院分娩的非妊娠期糖尿病巨大胎儿和其母亲270例作为研究对象,标准①孕足月,胎儿出生体重≥4000 g;②孕期OGTT 正常。③孕期无产科合并症及并发症。随机选择同期分娩的并符合下列标准正常体重儿和母亲的270例作为对照,标准①孕足月,胎儿出生体重2500 g≤胎儿体重<4000 g;②孕期OGTT 正常。③无产科合并症及并发症。宫高腹围为入院测量,B 超资料均为临产前1 周内。
1.2 方法
比较两组新生儿的体重、身长、分娩前胎龄、双顶径(BPL)、股骨长(FL)、腹围(AC);比较母亲孕期体重增长、分娩方式及产科并发症。
1.3 统计方法
采用SPSS13.0 统计软件对数据进行分析,巨大儿组与正常体重儿组计数资料的比较采用χ2检验,计量资料用(±s)表示,采用t 检验,P<0.05 作为差异有统计学意义的判定标准。
2 结果
2.1 两组母亲比较
巨大儿母亲的年龄、孕次、产次与对照组比较差异无统计学意义( P>0.05);而孕期体重增长、宫高、腹围均高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组母亲临床资料的比较(±s)
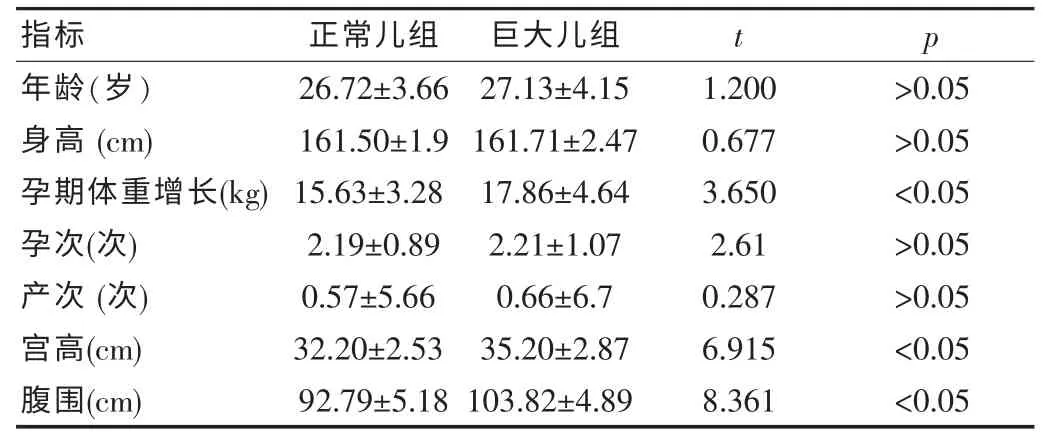
表1 两组母亲临床资料的比较(±s)
年龄(岁)身高(cm)孕期体重增长(kg)孕次(次)产次(次)宫高(cm)腹围(cm)指标26.72±3.66 161.50±1.9 15.63±3.28 2.19±0.89 0.57±5.66 32.20±2.53 92.79±5.18正常儿组27.13±4.15 161.71±2.47 17.86±4.64 2.21±1.07 0.66±6.7 35.20±2.87 103.82±4.89巨大儿组1.200 0.677 3.650 2.61 0.287 6.915 8.361>0.05>0.05<0.05>0.05>0.05<0.05<0.05 t p
2.2 新生儿比较
巨大儿组其平均孕龄、BPD、FL、AC、体重、身长,男性比例均高于对照组(P<0.05)。见表2。
表2 两组新生儿临床资料的比较(±s)

表2 两组新生儿临床资料的比较(±s)
胎龄(d)BPD(cm)FL(cm)AC(cm)体重(kg)身长(cm)指标270.00±9.9 9.38±0.29 7.09±0.32 32.60±2.56 3.58E3±0.30 48.20±2.78正常儿组280.90±9.12 9.73±0.19 7.41±0.26 35.61±1.96 4.17 E3±0.10 51.55±2.60巨大儿组2.119 5.017 9.602 4.120 28.217 10.611<0.05<0.05<0.05<0.05<0.05<0.05 t p
2.3 两组产科并发症比较
巨大儿组活跃期停滞、相对头盆不称、宫缩乏力、软产道损伤、产后出血、剖宫产高于对照组。而新生儿窒息、阴道助产发生率无明显差异。见表3。
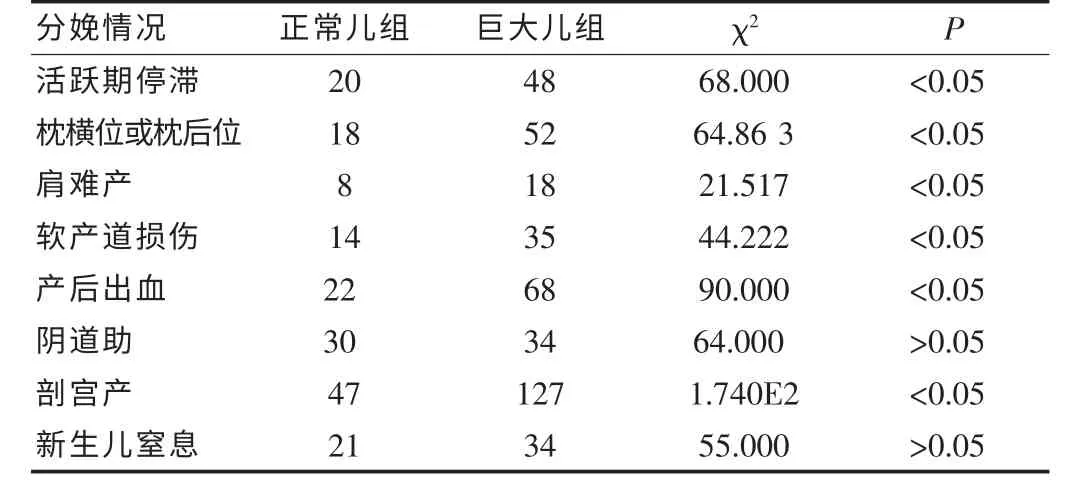
表3 两组母亲产程进展及分娩方式比较(n=270)
3 讨论
胎儿体重超过4000g 者称为巨大儿,随着孕妇孕期饮食结构、生活方式等改变,巨大儿的发生率也在逐年上升,国内发生率7%[1]。既往研究发现入院时宫高+腹围≥140 cm 及B 超双顶径(BPD)≥9.5 cm,股骨长(FL)≥7.0 cm,腹围(AC)≥35 cm,可预测巨大儿[2-4],但是巨大儿不是剖宫产绝对指征,如产妇骨盆明显宽大,无头盆不称和其它产科并发症及合并症,严密监测宫缩、胎头下降及产程进展,可行阴道试产可降低剖宫产率。既往张琼等研究得出结论母亲孕期体重增重是发生巨大儿的高危因素,该研究中巨大儿组母亲孕期体重明显高于对照组,两者意味着监测及管理妊娠期母亲体重增长对于巨大儿的发生具有重要意义;该研究中巨大儿组母亲宫高、腹围增长明显高于对照组,与洪梅等研究结果一致[5-8];同时巨大儿组无论胎龄、BPD、FL、AC、出生体重、身长等均高于正常体重儿组,且男性比例明显多于正常儿组,与国内多数学者研究结果相符[3,5];巨大儿分娩过程中易发生枕横位或枕后位,胎头下降缓慢,从而引起活跃期停滞或延长,阴道助产、软产道裂伤、剖宫产率、产后子宫收缩乏力、产后出血率增加,该研究结果与临床实践相一致。因此,为预防巨大儿的发生,必须使孕妇提高认识,指导孕期科学合理地摄入营养,调整饮食结构,并进行孕期运动指导,注意监测体重,避免孕期体重增长过多过快,同时加强产前检查,重视妊娠图变化及结合超声检查,及早发现大于孕龄儿,并给予干预,只有这样才能减少非妊娠期糖尿病巨大儿的发生率。
[1]谢幸,苟文丽.妇产科学[M].8 版.北京:人民卫生出版社.2013.
[2]王桂梅.非糖尿病性巨大儿355例临床特征及相关因素探讨[J].中国妇幼保健杂志,2011,26(22):3408-3410.
[3]彭学宏.巨大儿310例临床分析[J].现在中西医结合杂志,2014,23(32):3595-3596.
[4]韩如峰,李桂莲.联合应用超声、孕前体重指数及孕期增重预测新生儿出生[J].中国妇幼保健杂志,2014,29(1):62-65.
[5]洪梅,谭庆华,等.714例巨大儿分析[J].中国妇幼保健杂志,2006,20(21):2836-2837.
[6]张琼,张知新,等.北京地区巨大儿高危因素及并发症分析[J].临床儿科杂志,2011,29(6):556-558.
[7]彭悦,江华.巨大儿发生相关因素分析[J].实用临床医药杂志,2013,24(17):181-183.
[8]罗力冰,郭莉丽,等.巨大儿相关因素分析[J].实用医学杂志,2006,3(22):328-29.

