重症脑出血患者早期血压变异性对其预后的影响
任添华 杨铁成 李建国 牛 驰 李丽霞 石红梅
(1.首都医科大学附属北京天坛医院急诊科,北京100050;2.北京市东城区疾病预防控制中心,北京100050)
脑出血,尤其是重症脑出血作为一种发病率高、致残率高、病死率高的疾病、严重威胁着人们的健康。虽然近来脑出血的临床治疗取得了显著进展,但依然存在许多不足和困惑。其中关于急性期降压治疗的获益和标准仍然是该领域争论和探讨的焦点。理论上,血压升高可促进扩大血肿周围水肿以及再出血[1],这些是造成脑出血患者预后不良的重要因素,尤其脑出血后最初数小时内的血压控制似乎更为重要,相关系统评价及中国大样本多中心研究[2]表明,脑出血发病后12 h内测定的收缩压超过140~150 mmHg(1 mmHg=0.133 kPa)可使随后的死亡或生活依赖风险倍增。但如何合理地实现急性期脑出血患者的血压调控以及采用哪些监测指标来评估这些患者血压的变化与其预后的相互关系尚缺乏系统的研究和报道。本文旨在通过系统回顾和分析首都医科大学附属北京天坛医院急诊重症加强护理病房(intensive care unit,ICU)收治的107例重症脑出血患者早期24 h内的血压管理方案,并探讨有关血压变异性的指标与其预后的相关性,为进一步指导重症脑出血患者急性期血压的管理提供依据。
1 资料与方法
1.1 一般资料
回顾性分析首都医科大学附属北京天坛医院急诊ICU 2009年8月至2011年9月收治的808例重症脑出血患者资料[3],根据本研究设计的入选及排除标准采用随机数字表法从其中选出107例病例。入选标准:①所有病例均符合全国第四届脑血管病学术会议修订的诊断标准[4];②患者均在发病2 h内入院;③所有患者入院后立即行头颅CT检查证实为高血压脑出血,且为幕上脑出血,血肿面积(hematoma volume,HV)≤60 mL;④且格拉斯哥昏迷评分(Glasgow coma scale,GCS)评分≤8分,年龄 35~70岁;⑤所有病例入院时初始收缩血压≥180 mmHg(间隔5 min两次测量血压),并接受规律降压治疗24 h以上。排除标准:①无法确定发病时间;②既往有脑瘤病史;③其他脑出血疾病,如动脉瘤、动静脉畸形破裂出血、蛛网膜下腔出血及自发性脑出血破入脑室及单纯脑室出血、外伤引起的脑出血患者;④幕下脑出血,如小脑及脑干出血;⑤观察期间因病情变化而接受手术的患者;⑥除外孕妇或既往有甲状腺功能亢进、恶性肿瘤、尿毒症、贫血等血液系统疾病史的患者;⑦患者在24 h内死亡或观察期内(1周)转院。
1.2 研究方法
1.2.1 血压的监测与调控
根据美国心脏病/卒中学会急性脑出血治疗指南推荐意见[4],监测目标血压控制在收缩压140~160 mmHg。使用微量泵持续静脉泵入尼卡地平(商品名佩尔,由日本安斯泰来制药公司生产)。初始给以1 mg静脉推入,然后以5 mg/h的速度持续泵入,如未能达到目标血压,增加2.5 mg/h,直至增加到总量15 mg/h,如增加到15 mg/h后30 min,血压仍未能达到目标,则需加用或单独使用其他降压药物如乌拉地尔或地尔硫卓。一旦达到目标血压,则需将尼卡地平的泵入速度调整为1~2.5 mg/h维持治疗。如收缩压低于140 mmHg则尼卡地平的泵入速度逐渐减量直至0 mg/h。在初始降压治疗的2 h内每15 min监测1次血压,在治疗2 h后,目标血压相对平稳,每60 min监测一次血压,此治疗方案维持治疗24 h。
1.2.2 观察指标
记录每位患者:①初始收缩压(initial systolic blood pressure,ISBP);②24 h平均收缩压(mean systolic blood pressure,MSBP)、平均舒张压(mean diastolic blood pressure,MDBP);③分别计算出各血压24 h变异系数(blood pressure variability,BPV)及平滑指数(smoothing index,SI)。血压变异系数的计算公式为,BPV=血压标准差/血压均数×100%,血压平滑指数是以治疗后24 h内每小时血压变化值的均值(ΔH)与其标准差(SΔH)的比值;SI= ΔH/SΔH;④24 h尼卡地平总用量(nicardipine total dosage,NTD);⑤入院时格拉斯哥昏迷评分(Glasgow coma scale,GCS)评分。根据入住急诊7 d预后结果分为存活组(survival group,SG)和死亡组(death group,DG)。
1.3 统计学方法
以SPSS 18.0进行数据处理。计量资料采用均数±标准差(±s)表示,组间比较用t检验。多因素分析采用Logistic回归方法。以P<0.05为差异有统计学意义。
2 结果
2.1 基本情况比较
107例患者中男性58人,女性49人,平均年龄(66.8±6.2)岁。各组在年龄、性别构成、血肿面积、入院时GCS评分、初始收缩压方面差异均无统计学意义(P>0.05),而24 h尼卡地平总用量死亡组明显高于生存组(P<0.05),详见表1。

表1 患者入院时一般情况及24 h尼卡地平总用量比较Tab.1 comparison of the general condition of the patient on admission and the total dosage of nicardipine in 24 hours
2.2 两组患者各项血压指标比较
死亡组平均收缩压、平均舒张压、舒张压变异系数(diastolic blood pressure variability,DBPV)与生存组比较差异无统计学意义(P>0.05),收缩压变异系数(systolic blood pressure variability,SBPV)明显高于生存组(P<0.05),而收缩压平滑指数(smoothing index of systolic blood pressure,SISBP)、舒张压平滑指数(smoothing index of diastolic blood pressure,SIDBP)明显低于生存组(P<0.01,P<0.05),详见表2。
2.3 多因素Logistic回归分析
24 h收缩压变异系数、收缩压血压平滑指数、舒张压血压平滑指数、尼卡地平总用量与脑出血患者住院7 d内病死率之间的关系。结果显示经多因素Logistic回归分析后发现患者发病24 h内的收缩压变异系数及血压平滑指数与患者的病死率显著相关(P <0.01),详见表3。

表2 两组患者24 h内各项血压指标比较Tab.2 comparison of the blood pressure index of the each group patients in 24 hours
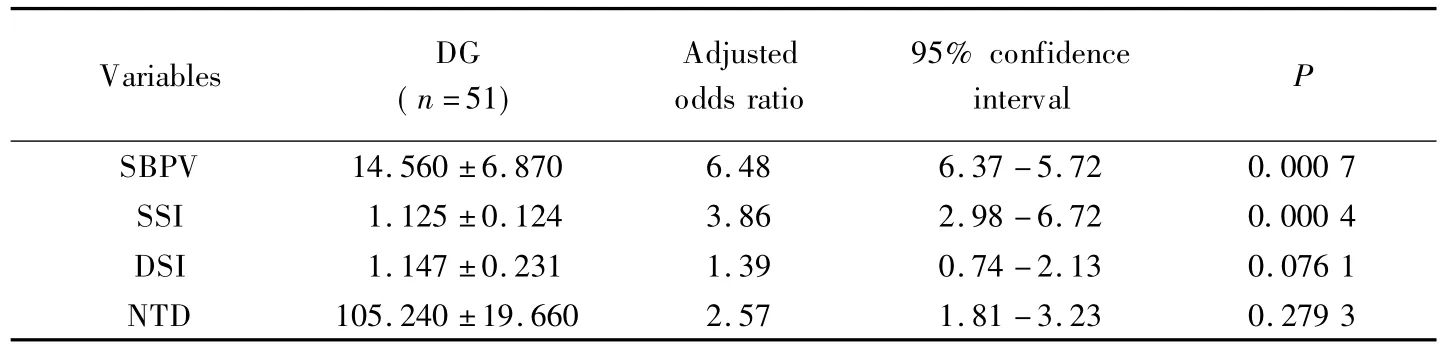
表3 卒中后24 h内影响患者病死率的多因素Logistic回归分析Tab.3 Logistic regression analysis of multiple factors and their association with patient mortality in 24 hours after stroke
3 讨论
急性脑出血患者血压往往显著升高,尽管血压在脑出血发生后数日内将自动降至正常,但是仍有部分患者血压居高不下。高血压不仅是脑出血最主要的危险因素,也是对患者预后进行判断的重要指标,尤其对急性期脑出血患者的血压管理是其诊治的核心。目前,许多国家脑出血治疗指南关于血压管理的推荐是谨慎适度控制血压,将血压维持在较高水平,但这主要是基于专家的观点和建议,缺少随机对照试验证据[5]。近年来急性脑出血强化降低血压试验和急性脑出血抗高血压治疗试验[6-8]提供了有效的证据,可帮助指导脑出血降压治疗的决策。虽然这些研究显示强化降低血压在临床上是可行的而且很可能是安全的,但何时降压、降压目标、持续时间以及用何种血压变化监测指标评价降压治疗能否改善临床转归仍不清楚。脑出血患者血压升高的机制包括神经内分泌系统的应激反应(交感神经系统、肾素-血管紧张素轴及糖皮质激素系统)和颅内压的增高,在治疗过程中研究者更多关注如何迅速降低血压及降低到何种水平,而忽略了急性期血压的变异性和平稳性在患者诊治及预后评估中的作用[9]。
本文系统地研究和分析了本院急诊科ICU收治的107名重症脑出血患者的急性期血压管理和治疗,并对所使用的血压观察指标进行了筛选,选取能够真正反应血压变化波动程度和平稳性的指标,血压变化系数和血压平滑指数作为评估降压效果和关联预后的预测指标。根据入住急诊ICU 7 d预后结果分为存活组和死亡组分别比较各组血压变化的各项指标并进行相关性分析。结果显示,死亡组入院时GCS评分明显低于生存组,而24 h尼卡地平总用量明显高于生存组,死亡组收缩压变异系数明显高于生存组,舒张血压平滑指数明显低于生存组,收缩血压平滑指数显著低于生存组。近年来也有人将24 h血压均值的标准差作为观察血压变异性的指标,但该值与患者血压基础值密切相关。因此对于不同血压的患者无法进行血压变异性的比较。故有学者进一步提出使用血压变异性和血压平滑指数作为新的血压变异衡量指标。BPV是反映血压波动性的一个可靠指标,表示个体在一定时间内的血压波动程度,其比值越高,血压波动性越大,但其不受平均血压水平的影响;而SI包含了24 h内每1 h血压变化的信息,更能反映血压变化的平滑程度,与BPV负相关,其比值越高,血压变异性越小,血压的平稳性越好。
进一步用多因素Logistic回归分析24 h收缩压变异系数、收缩压血压平滑指数、舒张压血压平滑指数、尼卡地平总用量与脑出血患者住院7 d内病死率之间的关系。结果显示经多因素Logistic回归分析后发现患者发病24 h内的收缩压变异系数及血压平滑指数与患者的病死率显著相关,而舒张压血压平滑指数、尼卡地平总用量与患者的病死率无关。提示重症脑出血死亡组患者在急性期内血压的变异和波动明显大于生存组,其中收缩压的变异和平稳性对患者的生存预后具有更大的影响,其变异性越大、平稳性越差患者预后越差。尤其通过对血压平滑指数与患者预后的相关性分析研究后,可以看出血压平滑指数在评估患者的生存预后上似乎更加可靠,说明急性期患者血压的平稳较其变异对预后的影响更加明显。遗憾的是由于本研究为回顾性分析研究,许多影响患者预后的相关性指标无法进行有效采集,对影响预后的诸多因素未能进行多元回归分析和校正,所研究的结果仍需大样本、多中心、前瞻性的研究进一步验证。有研究[10-12]也提示血压变异性对预后的影响独立于平均收缩压,收缩压变异性越大,预后越差。由此可见收缩压的变异性似可以预测急性脑出血患者的不良预后。而本课题组的研究表明在脑出血早期对血压的平稳管理更加重要,要通过早期平稳与持续地控制血压来增强其临床获益。然而,由于患者个体的多样性和复杂性,临床治疗中要全面分析患者的临床条件,降压的同时一定要考虑到患者的循环稳定,颅压平衡、血流灌注与血压之间的关系,结合具体情况为患者选择最合适的治疗方法,从而探索更为合理的个性化血压管理目标和方案,这将对进一步改善重症脑出血患者的治疗策略和提高重症脑出血患者的生存率具有积极的意义。
[1] Rodriguez-Luna D,Piñeiro S,Rubiera M,et al.Impact of blood pressure changes and course on hematoma growth in acute intracerebral hemorrhage[J].Eur J Neurol,2013,920(9):1277-1283.
[2] Zhang Y,Reilly K H,Tong W,et al.Blood pressure and clinical outcome among patients with acute stroke in inner Mongolia[J].China J Hypertens,2008,26(7):1446-1452.
[3] Yang T C,Li J G,Shi H M,et al.Gastrointestinal bleeding after intracerebral hemorrhage:a retrospective review of 808 cases[J].Am J Med Sci,2013,346(4):279-282.
[4] 中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J]. 中华神经科杂志,1996,29(6):379-380
[5] Morgenstern L B,Hemphill J C 3rd,Anderson C,et al.Guidelines for the management of spontaneous intracere-bral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2010,41(9):2108-2129.
[6] Qureshi A I,Palesch Y Y.Antihypertensive treatment of acute cerebral hemorrhage(ATACH)II:design,methods,and rationale[J].Neurocrit Care,2011,15(3):559-576.
[7] Anderson C S,Hung Y,Wang J G,et al.Intensive blood pressure reduction in acute cerebral hemorrhage trial(INTERACT):a randomized pilot trial[J].Lancet Neurol,2008,7(5):391-399.
[8] Anderson C S,Heeley E,Huang Y,et al.Rapid bloodpressure lowering in patients with acute intracerebral hemorrhage[J].N Engl J Med,2013,368(25):2355-2365.
[9] Morgenstern L B,Hemphill J C 3rd,Anderson C,et al.Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association.[J].Stroke,2010,41(9):2108--2129.
[10] Hill M D,Muir K W.Interact-2:should blood pressure be lowered acutely after intracerebral hemorrhage? [J].Stroke,2013,44(10):2951-2952.
[11] Tian Y,Wang Z,Jia Y,et al.Intracranial pressure variability predicts short-term outcome after intracerebral hemorrhage:a retrospective study[J].J Neurol Sci,2013,330(1-2):38-44.
[12]Mannning L,Hirakawa Y,Arima H,et al.Blood pressure variability and outcome after acute intracerebral hemorrhage:a post-hoc analysis of INTERACT2,a randomized controlled trial[J].Lancet Neurol,2014,13(4):364-373.

