东莞地区健康人群空腹血糖、餐后2 h血糖与年龄的相关性分析
荣秀花
中山大学附属东华医院内分泌科,广东东莞 523110
东莞地区健康人群空腹血糖、餐后2 h血糖与年龄的相关性分析
荣秀花
中山大学附属东华医院内分泌科,广东东莞 523110
目的研究东莞地区健康人群空腹血糖、餐后2 h血糖与年龄的相关性。 方法选择2013年5月~2014年7月东莞地区的健康人群作为研究对象,随机抽取≤35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁、>65~70岁、>70~75岁、>75~80岁、>80岁人群各150例,检测入组者的空腹血糖水平、餐后2 h血糖水平、胰岛素水平、糖化血红蛋白水平。结果≤35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁人群的空腹血糖水平、餐后血糖水平、糖化血红蛋白水平低于>65~70岁、>70~75岁、>75~80岁、>80岁人群(P<0.05);其胰岛素水平高于>65~70岁、>70~75岁、>75~80岁、>80岁人群(P<0.05);其空腹血糖受损例数、餐后血糖受损例数少于>65~70岁、>70~75岁、>75~80岁、>80岁人群(P<0.05)。 结论随着年龄增长,血糖代谢发生异常,表现为血糖水平和糖化血红蛋白水平升高、胰岛素水平降低、胰岛素抵抗加重;定期体检有助于早期发现糖尿病。
糖尿病;血糖;糖化血红蛋白;胰岛素抵抗
糖尿病是我国常见的代谢性疾病,据Yang等[1]对14个省市20岁以上高血糖流行病学调查分析,我国糖尿病患者总数已达9240万例,糖尿病患病率为9.7%,糖尿病前期患病率高达15.5%。更为严重的是约有60.7%的糖尿病患者未被诊断,给社会与家庭造成极大的经济损失[2]。血糖是诊断糖尿病的主要参数,糖化血红蛋白和胰岛素则能更为准确地反映血糖代谢情况[1]。近年来关于血糖与年龄相关性文献报道较多[3-4],但较少有从地域上探讨健康人群空腹血糖、餐后2 h血糖与年龄的相关性分析的报道。基于此背景,本研究采取年龄分层的方法,对1350例东莞地区健康体检人群的空腹血糖、餐后2 h血糖、糖化血红蛋白以及胰岛素水平进行调查分析,旨在通过对年龄与空腹血糖、餐后2 h血糖的相关性分析,为地方政府部门针对糖尿病的防控制订预防控制措施提供依据。
1 资料与方法
1.1 一般资料
选择2013年5月~2014年7月东莞地区健康人群作为研究对象。随机抽取≤ 35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁、>65~70岁、>70~75岁、>75~80岁、>80岁人群各150例进行研究,其中男620例,女710例;年龄18~90岁,平均(49.65± 8.45)岁。
1.2 病例纳入及排除标准
纳入标准:①东莞市属机关公务员,企业职工(含离退休人员及家属);②工作或居住在东莞时间>1年;③年龄≥18岁,且≤90岁;④本研究已获得中山大学附属东华医院伦理委员会批准,且所有入组者均签署知情同意书。排除标准:①器质性疾病患者;②已确诊的糖尿病患者。
1.3 检查方法
采集血液样本,采用电化学发光法检测空腹血糖、餐后2 h血糖、糖化血红蛋白以及胰岛素含量。血糖测定采用HITACH17180全自动生化分析仪,试剂由北京利德曼生化技术有限公司提供;已糖激酶法:糖化血红蛋白采用Olympus 640(AU-640)型全自动生化分析仪,试剂由Rancox公司提供;免疫比浊法:胰岛素测定采用瑞士PTC-150-16AKIM-2YMZI仪器,试剂由北京爱康生物技术有限公司提供;检测方法:磁性分离酶联免疫测定法。
1.4 诊断标准
根据美国糖尿病协会 《2012年糖尿病诊疗指南》诊疗标准[5]:空腹血糖<6.1 mmol/L判断正常;6.1 mmol/L≤空腹血糖<7.0 mmol/L判断为空腹血糖受损;空腹血糖≥7.0 mmol/L为糖尿病;餐后2 h血糖<7.8 mmol/L为正常;8.0 mmol/L≤餐后2 h血糖<11.1mmol/L判断为餐后血糖受损;餐后2 h血糖≥11.1 mmol/L为糖尿病。
1.5 质量控制
所有检测均由体检医师提前告知体检注意事项,体检时先做室内质控,合格后再检测标本。
1.6 统计学方法
采用SPSS 18.0软件录入数据,计数资料用均数±标准差()表示,组间比较采用方差分析,两两比较采用LSD-t法。计数资料用频数(n)或率(%)表示,采用卡方检验,相关性分析采用一元线性回归。以P<0.05为差异有统计学意义。
2 结果
2.1 空腹血糖和餐后血糖水平
≤ 35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁人群的空腹血糖水平和餐后血糖水平低于>65~70岁、>70~75岁、>75~80岁、>80岁人群,差异有统计学意义(P<0.05);空腹血糖受损率、餐后血糖受损率低于>65~70岁、>70~75岁、>75~80岁、>80岁人群,差异有统计学意义(P<0.05)。见表1。
表1 各组空腹血糖和餐后血糖水平比较()
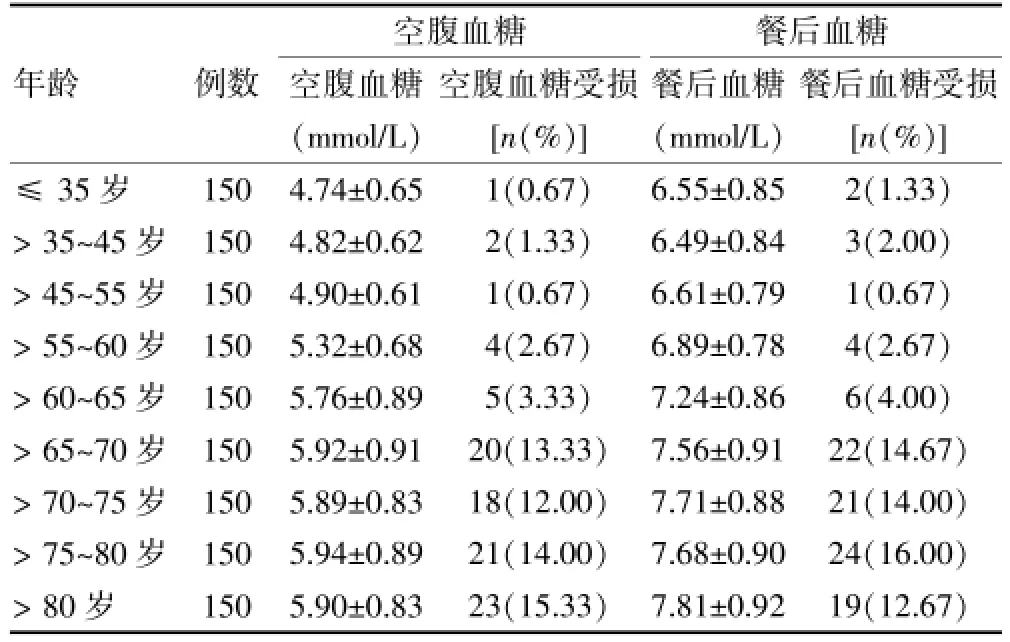
表1 各组空腹血糖和餐后血糖水平比较()
空腹血糖空腹血糖(mmol/L)年龄 例数 空腹血糖受损[n(%)]餐后血糖餐后血糖(mmol/L)餐后血糖受损[n(%)]≤35岁>35~45岁>45~55岁>55~60岁>60~65岁>65~70岁>70~75岁>75~80岁>80岁150 150 150 150 150 150 150 150 150 4.74±0.65 4.82±0.62 4.90±0.61 5.32±0.68 5.76±0.89 5.92±0.91 5.89±0.83 5.94±0.89 5.90±0.83 1(0.67)2(1.33)1(0.67)4(2.67)5(3.33)20(13.33)18(12.00)21(14.00)23(15.33)6.55±0.85 6.49±0.84 6.61±0.79 6.89±0.78 7.24±0.86 7.56±0.91 7.71±0.88 7.68±0.90 7.81±0.92 2(1.33)3(2.00)1(0.67)4(2.67)6(4.00)22(14.67)21(14.00)24(16.00)19(12.67)
2.2 胰岛素和糖化血红蛋白水平
≤ 35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁人群的胰岛素含量高于>65~70岁、>70~75岁、>75~80岁、>80岁人群,差异有统计学意义(P<0.05);糖化血红蛋白含量含量低于>65~70岁、>70~75岁、>75~80岁、>80岁人群,差异有统计学意义(P<0.05)。见表2。
表2 各组胰岛素和糖化血红蛋白含量比较()
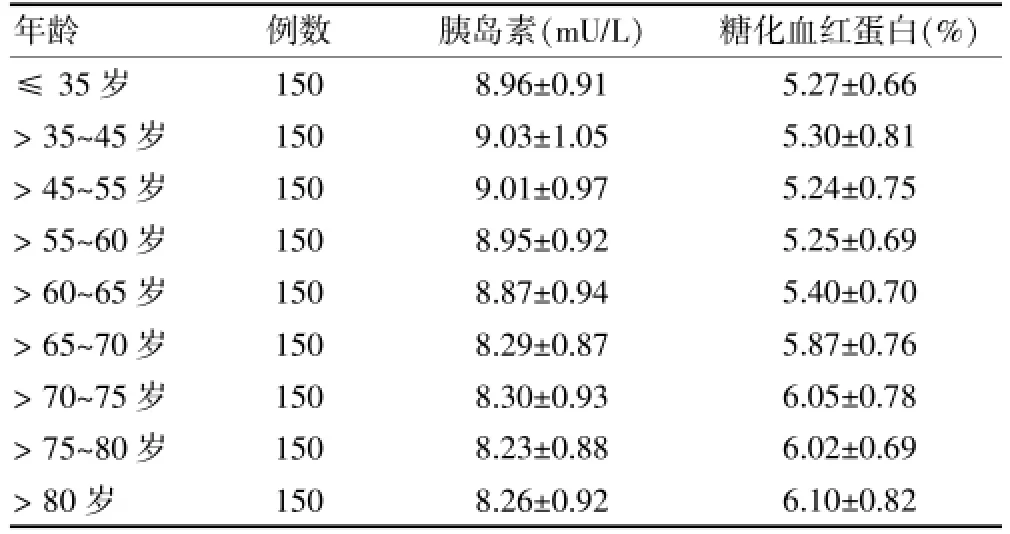
表2 各组胰岛素和糖化血红蛋白含量比较()
年龄 例数 胰岛素(mU/L) 糖化血红蛋白(%)≤35岁>35~45岁>45~55岁>55~60岁>60~65岁>65~70岁>70~75岁>75~80岁>80岁150 150 150 150 150 150 150 150 150 8.96±0.91 9.03±1.05 9.01±0.97 8.95±0.92 8.87±0.94 8.29±0.87 8.30±0.93 8.23±0.88 8.26±0.92 5.27±0.66 5.30±0.81 5.24±0.75 5.25±0.69 5.40±0.70 5.87±0.76 6.05±0.78 6.02±0.69 6.10±0.82
2.3 年龄与血糖代谢指标的相关性
一元线性回归分析显示:年龄与空腹血糖含量、餐后血糖含量、糖化血红蛋白含量呈正相关,与胰岛素含量呈负相关。见表3。
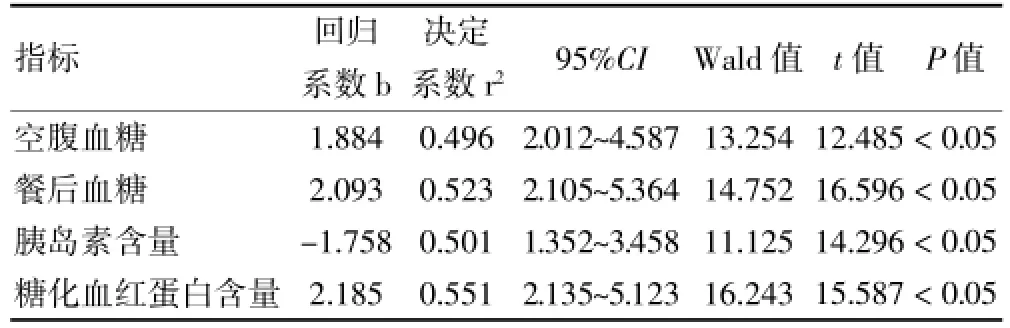
表3 年龄与血糖代谢指标的相关性分析结果
3 讨论
糖尿病是最常见的慢性代谢性疾病,糖尿病肾病是其最严重的慢性并发症,相关资料表明,我国糖尿病肾病发病率占糖尿病的0.90%~36.12%,且终末期糖尿病肾病远期(5年)生存率低于50%[6]。流行病学资料显示,我国糖尿病的发病率呈年升高的趋势,且年龄>60岁老年人群的糖尿病发病率为10%[7],显著高于整体发病率[8]。美国美国临床生化学会文件中显示,空腹血糖从30~39岁人群至60~69岁人群呈上升趋势,且从70岁往后就不再升高,且维持在较高水平[9]。本研究通过对东莞地区不同年龄层次健康人群血糖水平的分析可知:≤35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁人群的空腹血糖水平和餐后血糖水平高于>65~70岁、>70~75岁、>75~80岁、>80岁人群间血糖水平无差异。这一结果与国外学者的研究一致[10],提示66岁以后,随着年龄的增长、血糖水平增加,血糖水平不会进一步增加,而会稳定地维持在高水平状态[11-12],应对此类人群引起足够的重视。
糖尿病的发生过程包括高危人群阶段、血糖升高阶段和临床糖尿病阶段[13]。糖尿病高危人群是指血糖完全正常,且诱发糖尿病危险较大的人群,血糖升高阶段是指血糖增高但没有达到糖尿病诊断标准者,也称糖调节受损。本研究参照相关文献资料,将纳入对象均为健康人群,尚未发展至糖尿病阶段,部分人群属于高危阶段[14]。通过分析不同年龄层次人群的空腹血糖受损、餐后血糖受损情况发现:≤35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁人群的空腹血糖受损发生率、餐后血糖受损发生率明显少于>65~70岁、>70~75岁、>75~80岁、>80岁人群。提示年龄越大、血糖水平越高,空腹血糖受损和餐后血糖受损的发生风险也随之增加。血糖水平随年龄增长而升高的原因可能包括以下几方面:①随着年龄的增加,体力活动相对减少、糖耐量相应下降,进而容易出现血糖水平升高的现象[15];②各项身体功能退化,胰岛功能减退、胰岛素分泌不足、外周组织对胰岛素的敏感性降低,这也会造成血糖水平升高[16-17]。研究表明,年龄作为糖尿病独立而重要的危险因素,对于预防中老年糖尿病发生起着关键的作用。
在临床实践中,餐后血糖和空腹血糖受机体因素的影响较大,在反映机体血糖代谢时存在较大差异和偏倚,而糖化血红蛋白含量和胰岛素则能更为准确地反映血糖代谢情况,其灵敏度与特异性相对来说更高。在糖尿病发生的过程中因为胰岛功能的减退,胰岛素含量减少、以及伴随外周组织的胰岛素抵抗,血糖水平逐步升高,糖化血红蛋白水平亦随之增高[18-20]。这一现象在糖尿病早期便已出现,因此分析其变化对调查结果会更有说服力。本研究的结果显示:≤35岁、>35~45岁、>45~55岁、>55~60岁、>60~65岁组人群的胰岛素水平低于>65~70岁、>70~75岁、>75~80岁、>80岁人群,糖化血红蛋白水平高于>65~70岁、>70~75岁、>75~80岁、>80岁人群。提示年龄越大,胰岛素水平越低、糖化血红蛋白越高、胰岛素抵抗越明显。为了进一步了解年龄与空腹血糖水平、餐后血糖水平、糖化血红蛋白水平的关系,本研究采用一元回归分析,旨在探讨多个变量相互依赖的定量关系。研究表明,年龄与空腹血糖水平、餐后血糖水平以及糖化血红蛋白水平呈正相关,而与胰岛素含量呈负相关。国内外也有类似的文献报道[21-24]。提示在考察糖尿病患者年龄这一独立危险因素时,应随时关注其空腹血糖水平、餐后血糖水平、糖化血红蛋白水平、胰岛素含量的变化。
本研究表明,随着年龄增长,血糖代谢发生异常,表现为血糖水平和糖化血红蛋白水平升高、胰岛素水平降低、胰岛素抵抗加重,定期体检有助于早期发现糖尿病。由于受到样本对象来源与数量的限制,且本研究仅仅从年龄结构分析了年龄与空腹血糖、餐后2 h血糖的关系,而没有深入探讨不同年龄组性别上的差异性,可能会对结果造成偏倚,有待于今后扩大样本,展开多中心、多维度的前瞻性研究去加以求证。
[1]Yang W,Lu J,Weng J,et al.Prevalence of diabetes among men and women in China[J].N Engl J Med,2010,362(25):1090-1101.
[2]陈育,马学毅,吴系美,等.东莞市健康体检人群空腹高血糖流行病学调查分析[J].海南医学,2013,24(1):126-128.
[3]Bianchi C,Miccoli R,Trombetta M,et al.Elevated 1-hour postload plasma glucose levels identify subjects with normal glucose tolerance but impaired β-cell function insulin resistance and worse cardiovascular risk profile:the GENFIEV study [J].J Clin Endocrinol Metab,2013,98(5):2100-2105.
[4]张柏梁,张璇,刘文英.辽宁地区表观健康人群代谢综合征患病情况及期影响因素分析[J].现代预防医学,2013,40(24):4500-4502,4513.
[5]王新军,于文.2012年糖尿病诊疗指南-美国糖尿病协会[J].国际内分泌代谢杂志,2012,32(3):211-214.
[6]王玲,张卫华,刘恒.2型糖尿病住院患者慢性并发症患病率及相关因素分析[J].中国现代医生,2014,52(8):31-33.
[7]Gallwitz B,Kazda C,Kraus P,et al.Fasting and postpran-dial adiponectin alterations anticipate NEFA and TNF-α changes in prepubertal obese children [J].Acta Diabetol,2013,50(1):39-45.
[8]陈少敏,吕肖锋,宫倩倩,等.血糖波动对2型糖尿病合并冠心病患者冠状动脉病变的影响[J].解放军医药杂志,2014,26(8):17-20.
[9]汪关宝,王素燕,伍学勤,等.中青年健康体检者超重与空腹血糖的相关性分析[J].中华健康管理学杂志,2010,4(3):180.
[10]Sacks DB,Bruns DE,Goldstein DE,et al.Guidelines and recommendations for laboratory analysis in the diagnosis and management of diabetes mellitus[J].Clin Chem,2002,48(3):436-437.
[11]Singh N,Singh N,Kumar Singh S,et al.Reduced antioxidant potential of LDL is associated with increased susceptibility to LDL peroxidation in typeⅡ diabetic patients[J].Int J Endocrinol Metab,2012,10(4):582-586.
[12]左江华,徐宁,孙春秀,等.邢台市健康人群空腹血糖水平及其危险因素分析[J].河北医药,2014,36(19):2997-2999.
[13]焦明远,聂庆东,王雪,等.糖化血红蛋白和空腹血糖的关系在不同年龄和性别间的差异[J].临床医学与检验,2013,10(16):2080-2082.
[14]田文葭,周华丽,李成江.2型糖尿病患者血清鸢尾素水平与胰岛素抵抗的相关性[J].中华糖尿病杂志,2014,6(9):655-659.
[15]吴菊芬.昆明地区体检人群血糖异常发生率及其相关因素分析[J].医学检验与临床,2014,25(2):73,76-78.
[16]孙般若,成晓玲,马丽超,等.老年糖尿病男性人群代谢异常与全因死亡及心血管死亡关系的分析[J].中华医学杂志,2014,94(8):591-595.
[17]Gallwitz B,Kazda C,Kraus P,et al.Contrjbution of insulin deficiency and insulinrestance to the development of type 2 diabetes:nature of early stage diabetes[J].Acta Diabetol,2013,50(1):39-45.
[18]张凤霞,贺岩,张立群,等.北京地区体检人群血脂紊乱及高血糖患病率的研究[J].国际检验医学杂,2012,33(9):1057-1059.
[19]洛佩,武晋晓,程千鹏,等.应用动态血糖监测系统评估糖尿病患者低糖与血糖波动的关系[J].解放军医药杂志,2013,25(11):20-23.
[20]张淑群,耿坤,曹志贤.某区居民2型糖尿病现状调查与干预对策[J].护理实践与研究,2012,9(21):4-7.
[21]Gonzalez-Ortiz M,Martinez-Abundis E,Robles-Cervantes JA,et al.Effect of metformin glycinate on glycated hemoglobin A1Cconcentration and insulin sensitivity in drug-naive adult patients with type 2 diabetes mellitus[J]. Diabetes Technol Ther,2012,14(12):1140-1144.
[22]杨文,于晓红,王玉柱,等.糖尿病与糖代谢异常/糖耐量异常与非酒精性脂肪肝的相关研究[J].胃肠病学和肝病学杂志,2014,23(4):438-440.
[23]李晔.老年糖尿病患者在治疗中的安全隐患及防治对策[J].护理实践与研究,2012,9(5):105-107.
[24]徐丽萍,彭亚琴.某社区退休老年人糖尿病现状调查分析[J].护理实践与研究,2007,4(3):93-94.
Correlation analysis of age and fasting blood glucose,2 h postprandial blood glucose of healthy population in Dongguan area
RONG Xiuhua
Department of Endocrinology,Donghua Hospital Affiliated to Zhongshan University,Guangdong Province,Dongguan 523110,China
Objective To study correlation between age and fasting blood glucose,2 h postprandial blood glucose of healthy population in Dongguan area.Methods Healthy population from May 2013 to July 2014 in Dongguan area were enrolled in this study,≤35 years,>35-45 years,>45-55 years,>55-60 years,>60-65 years,>65-70 years,>70-75 years,>75-80 years,>80 years healthy population were randomly collected,with 150 cases in each group.Fasting blood glucose level,2 h postprandial blood glucose level,insulin level,glycosylated hemoglobin level,insulin resistance index and insulin sensitive index were detected.Results Fasting blood glucose level and 2 h postprandial blood glucose level,glycosylated hemoglobin level of≤ 35 years,>35-45 years,>45-55 years,>55-60 years,>60-65 years groups were lower than those of>65-70 years,>70-75 years,>75-80 years,>80 years(P<0.05);Their insulin levels was higher than those of>65-70 years,>70-75 years,>75-80 years,>80 years(P<0.05);Their fasting blood glucose and postprandial impaired blood glucose cases were less than those of>65-70 years,>70-75 years,>75-80 years,>80 years groups (P<0.05).Conclusion Glucose metabolism become abnormal with age,manifesting as blood glucose and glycosylated hemcglobin levels increasing,insulin level decreasing and insulin resistance aggravating;Regular physical examination is helpful to diagnose diabetes.
Diabetes;Blood glucose;Glycosylated hemoglobin;Insulin resistance
R587
A
1673-7210(2015)11(b)-0108-04
2015-03-10本文编辑:赵鲁枫)
广东省东莞市科技计划医疗卫生类科研一般项目(201310515000153)。

