绿激光前列腺汽化术联合雄激素全阻断治疗前列腺癌的近期疗效观察
刘美德 张英杰
(新乡医学院第一附属医院 泌尿外科 河南 新乡 453100)
近年来,前列腺癌发病率已位列男性恶性肿瘤第2位,在美国已成为危害男性健康肿瘤的第1 位[1]。由于前列腺癌发病早期无特殊症状,出现临床症状时多数表现与良性前列腺增生相似,确诊时已属晚期,常采取保守治疗,患者精神心理负担较重,生活质量较差。如何减轻患者痛苦,提高其生活质量,成为每位泌尿外科医生的重要责任之一。本研究采用PVP 对28 例因前列腺癌导致膀胱出口梗阻的患者进行治疗,解决下尿路梗阻,并辅以雄激素全阻断治疗,现报告如下。
1 资料和方法
1.1 一般资料 选取新乡医学院第一附属医院泌尿外科2012年3月至2014年9月收治的28 例因前列腺癌导致膀胱出口梗阻的患者作为研究对象,年龄为63 ~84岁,平均(72.5 ±6.2)岁;合并尿潴留9 例,双肾积水3例,腰腿疼痛4 例,肉眼血尿2 例;伴高血压16 例、心脏疾病7 例、陈旧性脑梗死5 例、糖尿病7 例。肛门指诊示前列腺增大、质硬、触及结节者23 例,术前经直肠彩超结果均提示前列腺回声异常。MRI 和全身核素骨显像(ECT)检查示:侵犯精囊11 例,盆腔淋巴结转移8例,骨转移5 例。B 超引导下前列腺穿刺活检提示21例为前列腺癌。术后病理证实所有患者均为前列腺癌,其中高分化腺癌5 例,中分化腺癌16 例,低分化腺癌7例。临床TNM 分期:T3 期17 例,T4 期11 例。
1.2 治疗方法 采用瑞尔通绿激光手术系统,能量由6 Fr 传导光纤传递,额定输出气化功率为140 W,电凝功率为80 W。应用Olympus 生产的24Fr 等离子电切镜鞘,0.9%氯化钠生理盐水持续低压冲洗。在全身麻醉或硬膜外麻醉下,取膀胱截石位,连接电视荧光屏摄像系统,经尿道置入镜体,直视下进镜,避免损伤尿道。对膀胱及前列腺进行检查,观察膀胱全貌无异常后,了解前列腺形态及大小,估计膀胱颈与精阜之间的距离。去除光纤前端侧出装置,经操作通道置入光纤,将光纤伸出膀胱镜1 ~2 cm。以精阜为标志,自膀胱颈部向精阜汽化切除中叶,深度与膀胱三角区达同一平面,然后均衡汽化切除两侧叶,避免一侧汽化切割过多,造成通道不畅。手术主要目的是恢复排尿功能,只要切除引起梗阻的癌或腺体组织,汽化出一宽敞平滑的通道即可。术中宜调整光纤角度,对突出的癌或腺体组织行汽化剜除,以缩短手术时间,降低手术打击及保留病理标本。汽化结束后,查无活动性出血,应用Ellik 冲洗器冲洗出组织送病理。术后常规留置20F 导尿管,外用生理盐水持续冲洗12 ~36 h,尿色转清后拔除。PVP 术后同时行双侧睾丸切除术,术后辅以氟他胺治疗。
1.3 观察指标 手术后对所有患者进行为期6 个月的随访。对患者术前及术后前列腺症状评分(IPSS)、生活质量评分(QOL)、剩余尿量(RUV)、最大尿流率(MFR)及前列腺特异性抗原(PSA)进行记录。
1.4 统计学方法 采用SPSS 18.0 软件对数据进行统计学处理,定量资料比较采用t 检验,P <0.05 为差异具有统计学意义。
2 结果
2.1 手术及恢复结果 所有患者手术均获成功,手术时间为65 ~95 min,平均(75.0 ±3.1)min。术中出血量均较少,无1 例输血患者;术后膀胱冲洗时间为12 ~36 h,5 ~7 d 后拔除尿管,均恢复排尿功能,7 例伴有不同程度的尿道刺激症状,2 ~3 d 后自行缓解。
2.2 各项指标变化情况 与手术前比较,患者PISS 评分及QOL 评分均明显下降,MFR 明显升高,RUV 及PSA明显降低,差异均具有统计学意义(P <0.05)。见表1。
表1 所有患者手术前后各项指标变化情况比较(±s)
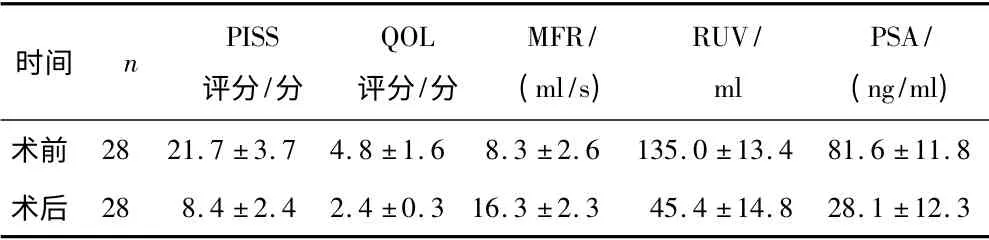
表1 所有患者手术前后各项指标变化情况比较(±s)
时间 n PISS评分/分QOL评分/分MFR/(ml/s)RUV/ml PSA/(ng/ml)术前 28 21.7 ±3.7 4.8 ±1.6 8.3 ±2.6 135.0 ±13.4 81.6 ±11.8术后 28 8.4 ±2.4 2.4 ±0.3 16.3 ±2.3 45.4 ±14.8 28.1 ±12.3
3 讨论
在西方国家,前列腺癌发病率位列男性恶性肿瘤的第1 位。近年我国前列腺癌发病率呈增长趋势,上海地区前列腺癌发病率位居男性泌尿生殖系统肿瘤首位[2]。前列腺癌发病隐匿,早期通常无症状,确诊时常合并血尿、骨转移等,多已失去根治机会,常采取放化疗、内分泌治疗或免疫治疗等保守治疗,如合并尿潴留,常给予导尿治疗或行耻骨上膀胱造瘘,患者生活质量较差。
随着腔内泌尿外科的发展,经尿道前列腺切开术(TUIP)被应用于临床[3],以解除膀胱出口梗阻,提高生活质量。TUIP 同经尿道前列腺电切术(TURP)一样,是治疗良性前列腺增生(BPH)的经典外科手术方法,但其远期复发率较TURP 高,而TURP 术中及术后的严重并发症仍不容忽视,绿激光的出现兼容了二者的优点,并被应用于临床[4]。
绿激光所产生的高能量可被氧合血红蛋白高度吸收,汽化组织后可在组织表面迅速形成一层凝固层。这一凝固层不仅封闭了血管,减少了出血及防止电切综合征,还降低了肿瘤细胞通过静脉血管进入血液循环的可能性[5-6]。此外,PVP 还具有住院时间短、术后恢复快等优点,尤其适用于高危、高龄人群[7-10]。但PVP 治疗并不能根除患者体内的癌细胞,术后仍存在尿潴留的可能,需辅以其他治疗方法。本研究采用手术去势联合非类固醇药物氟他胺行雄激素全阻断治疗,可以使前列腺组织上皮细胞和间质凋亡,缩小前列腺及肿瘤体积,进一步改善患者下尿路症状[11-12]。
本研究对28 例晚期前列腺癌合并尿潴留患者行PVP 治疗,同时行去势手术,术后辅以氟他胺治疗。所有患者术后均恢复排尿功能,无严重并发症发生,术后随访6 个月,近期效果较确切,所有患者下尿路症状均得到明显缓解,IPSS 评分、QOL 评分、MFR、RUV、PSA等指标均较术前有明显改善(P <0.05)。
本研究结果表明,PVP +CAB 治疗晚期前列腺癌患者符合微创、安全、有效原则,虽不能完全根除病灶,但可缓解下尿路梗阻症状,提高患者生活质量,近期疗效较好,具有一定的临床应用价值。
[1]那彦群,叶章群,孙颖浩,等.中国泌尿外科疾病诊断治疗指南(2014 版)[M].北京:人民卫生出版社,2014:259-261.
[2]史沛清,叶章群,张旭.当代泌尿外科热点聚焦[M].北京:人民卫生出版社,2014:187-192.
[3]梅骅,陈凌武,高新.泌尿外科手术学[M].第3 版.北京:人民卫生出版社,2009:706-709.
[4]欧阳昀,周茂军,孙广海,等.绿激光技术在前列腺增生手术中的应用[J].中国临床医生,2013,41(11):6-8.
[5]朱刚,Muir H Gordon.绿激光前列腺汽化(PVP)治疗前列腺癌导致的下尿路梗阻降低前列腺癌播散危险性的临床研究[J].现代泌尿外科杂志,2007,12(2):106-109.
[6]刘翠龙,赵豫波.绿激光在泌尿外科的临床应用[J].中国临床医生,2013,41(11):1-3.
[7]艾星,贾卓敏,孙凤岭,等.高功率绿激光前列腺汽化切除术治疗前列腺增生的疗效分析[J].中国临床医生,2013,41(11):31-33.
[8]陈立军,唐飞,李学超,等.选择性120W 绿激光汽化术治疗大腺体良性前列腺增生症的近期疗效观察[J].中华外科杂志,2013,51(2):108-111.
[9]孙杰,李东,黄翼然.光选择性前列腺汽化术治疗抗凝状态下良性前列腺增生的短期疗效评价[J].中华泌尿外科杂志,2013,34(5):366-368.
[10]赵豫波,刘翠龙,于春杰,等.抗凝替代治疗在经尿道前列腺绿激光汽化术中的应用价值分析[J].中国全科医学,2014,17(11):1317-1319.
[11]钟狂飚,李维,桂明,等.雄激素全阻断对前列腺癌患者下尿路症状的改善作用[J].中南大学学报(医学版),2011,36(9):849-853.
[12]那彦群,叶章群,孙颖浩,等.中国泌尿外科疾病诊断治疗指南(2014 版)[M].北京:人民卫生出版社,2014:72-73.

