醋甲唑胺致HLA-B5901阳性患者中毒性表皮坏死松解症一例
徐永豪 苏英 赵杰 杜玉洁 孙青
醋甲唑胺致HLA-B5901阳性患者中毒性表皮坏死松解症一例
徐永豪 苏英 赵杰 杜玉洁 孙青
患者女,56岁,汉族。因全身红斑、水疱6 d,高热2 d入院。入院前20 d因青光眼用醋甲唑胺和糖皮质激素加手术治疗。既往有磺胺类抗生素过敏史。入院时全身广泛分布红斑、水疱,尼氏征阳性,糜烂面偶见,双眼睑和口腔黏膜受累,右肺有哮鸣音。基因检测HLA-B5901(+)。诊断为醋甲唑胺致中毒性表皮坏死松解症(TEN)合并肺炎。给予人免疫球蛋白(25 g/d,共5 d)、糖皮质激素(最大剂量为甲泼尼龙160 mg/d)、新鲜血浆、抗生素及其他支持和对症处理,2周后病情控制,住院25 d痊愈出院。患者HLA-B5901(+)提示除日韩裔外,华裔或汉族人醋甲唑胺致TEN及Stevens-Johnson综合征可能与HLA-B5901有相关性。
醋甲唑胺;表皮坏死松解症,中毒性;药物毒性;HLA抗原
中毒性表皮坏死松解症(TEN)是急性皮肤黏膜疾病,几乎都与药物有关,是药物不良反应中最严重的类型,常见的致敏药物包括抗生素、非甾体类抗炎药和抗癫痫药,抗生素中以磺胺类的相关性最强[1]。我们诊治一例由醋甲唑胺诱发的TEN,报道如下。
一、临床资料
患者女,56岁,汉族。因全身红斑、水疱6 d,发热2 d,于2013年8月12日入院。患者入院前6 d口唇、口腔黏膜疼痛,咽部不适,咳嗽,隔夜双眼睑红肿,口腔黏膜糜烂,躯干、四肢迅速出现红斑、水疱并逐渐增多。2 d前咳嗽加重,咳黄痰,伴高热,体温最高39.9℃,来我科急诊留观,查外周血白细胞3.42×109/L,中性粒细胞比例0.9061,淋巴细胞比例0.0762,血糖15.39 mmol/L,血清白蛋白35.6 g/L,肝功能和血生化检查正常,应用甲泼尼龙80 mg/d及维生素C、葡萄糖酸钙等药物治疗2 d,体温可降至38℃左右,皮疹仍持续加重发病前20 d因青光眼在当地医院住院治疗,口服醋甲唑胺5 d并用甲泼尼龙、噻吗洛尔眼药水等治疗,17 d前行手术治疗。2013年8月5日出院时糖皮质激素减量为口服泼尼松50 mg/d,次日因口咽不适及皮疹怀疑对泼尼松过敏,自行减量为泼尼松15 mg/d顿服1次后停用。患者既往有磺胺类抗生素过敏史,否认高血压、糖尿病史,慢性胃炎病史20余年否认化工产品接触史。
入院体温 38.8℃,血压 121/74mmHg(1mmHg=0.133kPa)体重62 kg。双眼睑高度水肿,睁眼困难,睑缘糜烂,覆脓性分泌物,球结膜轻度充血。口唇结血痂,口腔黏膜和下颌见糜烂面,面、颈、躯干、四肢广泛分布红斑和松弛性水疱、大疱,躯干水疱尤为密集,尼氏征阳性,皮损超过80%体表面积。双肺呼吸音粗,右肺可闻及哮鸣音。入院诊断:TEN合并肺炎。
取血样提DNA后进行HLA-B位点筛查(采用北京曼泰里生物技术有限公司LABType SSO试剂盒),结果HLA-B 5901阳性。考虑致敏药物为醋甲唑胺。
治疗:住隔离病房,给予人免疫球蛋白(IVIg,25 g/d,共5 d),甲泼尼龙120 mg/d、磷霉素6 g每日两次治疗2 d,病情不能控制,仍咳黄痰,高热达39.4℃,皮损范围扩大,水疱增多。复查外周血白细胞2.7×109/L,中性粒细胞比例0.92,淋巴细胞比例0.06,单核细胞比例0.02,红细胞4.36×1012/L,血小板 98×109/L;尿糖2+,尿白细胞 2+;空腹血糖 9.28 mmol/L,血清白蛋白31.4 g/L,肝功能、肾功能、血生化正常,弓形虫/风疹病毒/巨细胞病毒/单纯疱疹病毒筛查(-)。电子计算机X射线断层扫描(CT)示双肺炎症。甲泼尼龙加量至 160 mg/d,加用新鲜血浆(200 ml/d,共 10 d),加强皮肤黏膜保护,并对症处理,控制血糖。呼吸科、重症监护科、血液科会诊考虑严重感染导致骨髓抑制,预后不良,抗生素升级为美罗培南1 g,每12小时1次。入院第4天皮疹继续进展,外周血白细胞降至1.61×109/L,皮下注射重组人粒细胞刺激因子白细胞可暂时恢复正常。血压逐渐升高,入院第7天达180/91 mmHg,皮损已累及全身体表面积,躯干、四肢表皮广泛剥脱形成大片糜烂面,尤以腰背等卧床摩擦部位为重,渗出明显(图1),血钾、钠、氯降低,给予降压、补液、补充电解质等对症治疗,应用气垫床,每日1~2次更换无菌床单,糜烂面大面积换药,外用抗菌敷料。入院第11天根据体表分泌物培养结果(溶血性葡萄球菌和屎肠球菌)和药敏结果加利奈唑胺0.6 g,每12小时1次,并停用美罗培南。多次痰培养和血培养均(-),其中1次痰标本涂片见少许曲霉;1-3-β-D 葡聚糖(G)试验(+),半乳甘露聚糖(GM)试验(-),血清前降钙素0.062 μg/L。继续应用甲泼尼龙160 mg/d。至入院2周后,头面、胸背皮损逐渐干燥、结痂、脱屑,但四肢皮损仍重(图2),体表分泌物培养和痰培养分别报告鲍曼不动杆菌、嗜麦芽窄食单孢菌+鲍曼不动杆菌,CT示支气管炎并右肺下叶局限性炎症,停利奈唑胺,根据药敏结果给予左氧氟沙星0.5 g每日1次,甲泼尼龙减量为120 mg/d。此后病情逐渐好转,糜烂面愈合、脱屑。2013年9月6日病情痊愈出院,出院时口服泼尼松40 mg/d。
二、讨论
醋甲唑胺为碳酸酐酶抑制剂,主要用于口服治疗青光眼及眼科术后降低眼压,临床应用已至少50年以上。由醋甲唑胺引起严重药物不良反应的文献报道极为罕见,以“toxic epidermal necrolysis OR Stevens-Johnson syndrome AND methazolamide”为检索词,在PubMed在线数据库中检索到4篇英文文献并从中析出5篇日文和4篇韩文报道[2-5]。自1989年日本首报[6]以来国外共报道32例,包括8例TEN和24例Stevens-Johnson综合征(SJS),12例患者为日裔,20例为韩裔。1997年,Shirato报道的4例醋甲唑胺所致SJS中有3例HLA-B59阳性,第一次将醋甲唑胺所致SJS与HLAB59联系起来[3]。B59是HLA-B分子的一种特异血清型,已经明确的有5条等位基因(B5901-B5905),主要存在于亚洲人群,日韩裔中大约有2%的携带者。2010年,Kim等[5]进一步指出日韩裔HLA-B5901与醋甲唑胺所致TEN/SJS具有强相关性。以“醋甲唑胺”为主题词在中国学术文献网络出版总库(CNKI)检索到97篇相关文献,以“醋甲唑胺”为关键词在万方数据库检索到29篇相关文献,共筛查出3篇发表于国内杂志的由醋甲唑胺致敏的病例报道:在2011年首报1例醋甲唑胺所致“重症多形红斑型药疹”(按文献[1]纳入SJS诊断),应用血液灌流、甲泼尼龙(最大剂量160 mg/d)等治疗13 d痊愈出院[7];2012年报道的第2例SJS患者服醋甲唑胺后约2周出现皮疹,应用甲泼尼龙(最大剂量250 mg/d)、IVIg及去甲万古霉素等治疗,约2周后皮疹好转,18 d出院[8]。2013年报道另1例“重症药疹”,患者口服醋甲唑胺3 d后出现皮疹,应用糖皮质激素(简称激素,最大剂量甲泼尼龙120 mg/d+地塞米松10 mg/d)和IVIg等治疗,14 d好转,29 d出院[9]。3例患者均未做HLA-B59检测。
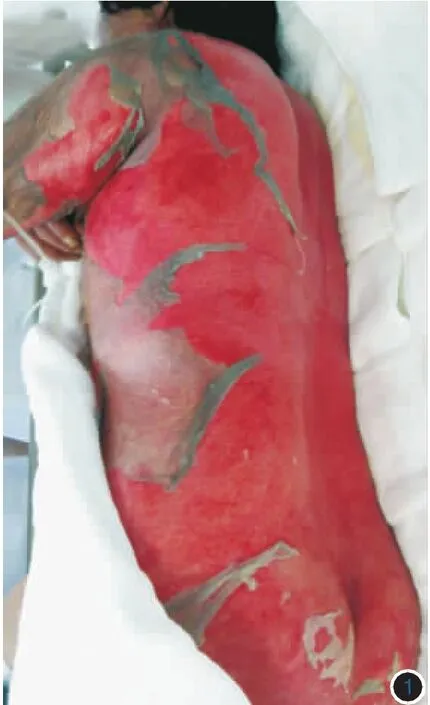
图1 中毒性表皮坏死松解症患者入院第8天皮损表现 皮损累及100%体表面积,躯干、四肢表皮广泛剥脱形成大片糜烂面,尤以腰背等卧床摩擦部位为重,渗出明显
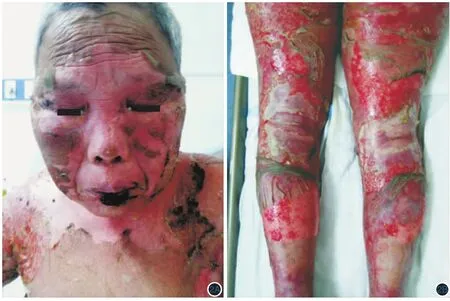
图2 中毒性表皮坏死松解症患者病情控制后皮疹情况 2A:入院第15天时头面、胸背皮损明显干燥、结痂、脱屑;2B:入院第17天时双下肢皮肤仍广泛糜烂
以上国内外文献未见醋甲唑胺所致HLA-B5901(+)华裔TEN/SJS病例报道。结合现有文献,本病例HLA-B5901(+)除了进一步印证醋甲唑胺致敏的诊断外,更在于提示HLA-B5901与醋甲唑胺所致TEN/SJS的强相关性不仅限于日韩裔,可能同样适用于华裔或汉族人。类似于HLA-B 5801(+)、HLA-B 1502(+)分别提示患者对别嘌醇、卡马西平TEN/SJS的易感性,检测HLA-B5901在预防华裔或汉族人醋甲唑胺导致TEN/SJS或求证可疑致敏药物方面有积极意义。
醋甲唑胺化学结构内含有与磺胺类抗生素相似的磺酰胺基,有研究认为磺胺类抗生素所致过敏反应分别由N1杂环和N4氨基态氮介导,非抗生素类磺胺药均不具备这些结构,但少数严重皮肤反应可能与其他不明机制有关而使得交叉过敏成为可能[10],有磺胺过敏史的患者依然有可能因服用醋甲唑胺发生TEN/SJS等严重的药物不良反应。本例患者和既往报道中的1例韩裔女性(TEN)[4]有磺胺类抗生素过敏史,支持存在此种不明机制的可能性。
已报道的醋甲唑胺所致TEN/SJS病例潜伏期长短不一,多在2周左右,一旦发生皮疹病情则迅速进展。本例患者在暴露于醋甲唑胺的同时应用了中大剂量激素,暴露后14 d激素减量时出现皮疹,激素的应用是否延缓了TEN的发作尚不可知,但皮疹初发时断然停用激素可能加速了TEN的进展。
本例的诊治过程提示,醋甲唑胺所致TEN/SJS在没有血浆置换或者血液灌流的情况下,2周之内皮疹可能持续加重,似乎与激素用量等因素并无明显关联,此期间支持治疗、对症处理和皮损的优质护理可能更需要重视。大面积表皮剥脱以及激素应用所导致的继发感染往往难以避免,本例患者入院时合并肺炎,早期即具备应用抗生素指征,但多数TEN/SJS患者早期的发热和外周血白细胞升高不足以判定感染,及时的细菌培养和药敏结果以及相关专业会诊是应用和调整抗生素的依据,并要充分考虑二次过敏的可能性,能否适时、合理地应用抗生素有时会成为影响预后的决定性因素。
[1]Bolognia JL,Jorizzo JL,Schaffer JV.Dermatology[M].3rd ed.Philadelphia:Elsevier Saunders,2012:323-333.
[2]Flach AJ,Smith RE,Fraunfelder FT.Stevens-Johnson syndrome associated with methazolamide treatment reported in two Japanese-American women[J].Ophthalmology,1995,102(11):1677-1680.
[3]Shirato S,Kagaya F,Suzuki Y,et al.Stevens-Johnson syndrome induced by methazolamide treatment[J].Arch Ophthalmol,1997,115(4):550-553.
[4]Cotter JB.Methazolamide-induced Stevens-Johnson syndrome:a warning![J].Arch Ophthalmol,1998,116(1):117.
[5]Kim SH,Kim M,Lee KW,et al.HLA-B*5901 is strongly associated with methazolamide-induced Stevens-Johnson syndrome/toxic epidermalnecrolysis[J].Pharmacogenomics,2010,11(6):879-884.
[6]Tanaka M.Methazolamide induced toxic epidermal necrolysis[J].Rhisho Derma,1989,43:327-330.
[7]程仁洪,倪铭孔,张伟,等.血液灌流联合激素治疗重症药疹2例[J].福建医药杂志,2011,33(3):106-108.
[8]闫成,薛洪源,蔡长春.醋甲唑胺片致Stevens-Johnson综合征[J].中国药物应用与监测,2012,9(3):179-181.
[9]朱磊,巫毅.醋甲唑胺导致重症药疹1例[J].中国麻风皮肤病杂志,2013,29(11):730-731.
[10]Brackett CC,Singh H,Block JH.Likelihood and mechanisms of cross-allergenicity between sulfonamide antibiotics and other drugs containing a sulfonamide functional group [J].Pharmaco-therapy,2004,24(7):856-870.
Methazolamide-induced toxic epidermal necrolysis in a patient with HLA-B5901 allele
Xu Yonghao,Su Ying,Zhao Jie,Du Yujie,Sun Qing.Department of Dermatology,Qilu Hospital of Shandong University,Jinan 250012,China Corresponding author:Sun Qing,Email:suqing_tg@126.com
A 56-year-old female patient of Han nationality presented with generalized erythema and vesicles for 6 days,as well as high fever for 2 days.Twenty days prior to hospitalization,the patient
surgical treatment combined with oral methazolamide and glucocorticoids for glaucoma.The patient had a history of allergy to sulfanilamides.On admission,the patient presented with generalized erythema,vesicles and occasional erosions with bilateral eyelid and oral involvement.Nikolsky′s sign was positive.Wheezing sound was heard over the right lung.Genetic testing showed that HLA-B5901 allele was positive.The patient was diagnosed with methazolamide-induced toxic epidermal necrolysis (TEN)complicated by pneumonia,and managed with immunoglobulin (25 g/day,5 days),glucocorticoids (the largest dose equivalent to methylprednisolone 160 mg/day),fresh plasma,antibiotics,as well as other supporting and symptomatic treatments.The condition was controlled after 2 weeks,and the patient was cured and discharged from hospital after 25 days.The fact that the patient carried HLA-B5901 allele suggests that HLA-B5901 is strongly correlated with methazolamide-induced TEN or Stevens-Johnson syndrome in Chinese descendants or Han population,besides in Japanese and Korean descendants.
Methazolamide;Epidermal necrolysis,toxic;Drug toxicity;HLA antigens
10.3760/cma.j.issn.0412-4030.2015.02.018
250012济南,山东大学齐鲁医院皮肤科
孙青,Email:suqing_tg@126.com
2014-04-13)
(本文编辑:尚淑贤)

