慢性阻塞性肺疾病患者系统化自我效能干预的效果
李 娜 初雪云 修麓璐 朱秀丽.青岛大学医学院护理学院,山东青岛660;.山东省单县中心医院,山东单县7400;.青岛大学医学院附属医院,山东青岛660
慢性阻塞性肺疾病患者系统化自我效能干预的效果
李娜1初雪云2修麓璐3朱秀丽1
1.青岛大学医学院护理学院,山东青岛266021;2.山东省单县中心医院,山东单县274300;3.青岛大学医学院附属医院,山东青岛266021
目的探讨系统化自我效能干预方案对慢性阻塞性肺疾病(COPD)患者的影响。方法采用“不平衡指数最小的方法”将2013年4月~2014年10月单县中心医院104例COPD患者随机分为干预组和对照组,每组各52例。对照组行常规治疗与护理,干预组在此基础上给予系统化自我效能干预,干预时间为16周。干预前后分别对两组进行自我效能、肺功能、健康相关生存质量(HRQOL)、血气分析和6 min步行距离(6MWD)比较。结果干预16周后干预组的自我效能、HRQOL总分、动脉氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、血氧饱和度(SaO2)、6MWD分别为(43.45±6.84)分、(55.59±25.71)分、(68.28±8.51)mm Hg、(45.14±10.14)mm Hg、(92.82±2.48)%、(274.73±81.29)m,对照组的自我效能、HRQOL总分、PaO2、PaCO2、SaO2、6MWD分别为(40.57±3.43)分、(74.41± 7.63)分、(59.57±10.42)mm Hg、(52.17±11.31)mm Hg、(91.18±2.37)%、(269.29±57.13)m,干预组较对照组明显改善(P<0.05或P<0.01);干预组患者的肺功能较对照组有所提高,但差异无统计学意义(P>0.05)。结论系统化自我效能干预对提高COPD患者自我效能及健康相关生存质量有重要意义。
慢性阻塞性肺疾病;系统化;自我效能;健康相关生存质量
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种以气流受限为特征的肺部疾病,该气流受限不完全可逆、且呈进行性发展。世界卫生组织有关资料显示,COPD的病死率居所有死因的第4位,且逐年增加。该病不仅影响肺,其病情恶化时可使肺功能下降、运动耐力下降、劳动力丧失、导致生活质量降低[1],造成了巨大的社会经济负担。为了预防COPD的急性加重及反复发作,稳定期有效的护理干预对COPD患者生存质量的提高发挥着重要的作用[2]。但有证据表明患者的治疗依从性普遍较低,使患者的生活质量下降。相关研究表明,患者自我效能与其治疗依从性的高低有着密切联系[3]。因而,提高COPD患者的自我效能水平,对提高其治疗依从性、生活质量和减轻社会经济负担有极其重要的作用。
自我效能(self-efficacy)是社会认知理论中的一个核心概念,由美国斯坦福大学著名心理学专家Bandura[4]提出,指个体对自己能否成功实施和完成某个行为目标或应付某种困难情境的能力判断、信念或主体自我把握与感受。自我效能的形成与变化受直接性经验、替代性经验、言语劝说、其他四种信息源的影响。它们分别传递着一定的效能信息,影响人的效能水平[5]。自我效能的主要功能是调节和控制行为,并通过行为调控对个体的健康结果产生影响。系统化自我效能干预以自我效能理论为框架,制订全面、系统、可操作的自我效能干预方案,并探讨对其患者自我效能、健康相关生存质量的影响,为进一步护理干预提供指导依据。

表1 干预前两组患者一般资料比较[n(%)]
1 资料与方法
1.1一般资料
选择2013年4月~2014年10月在山东省单县医院呼吸科住院的COPD患者为研究对象。纳入标准:参照中华医学会呼吸病学分会制订的全国慢性阻塞性肺疾病的诊治指南[6];年龄>40岁;意识清楚,无交流障碍者;知情同意,并自愿参加和签署知情同意书者。排除标准:合并心、脑、肺、肝、肾和代谢性慢性疾病活动性病变者;有严重躯体功能损害者;智力障碍者;语言表达不清,不能正常交流者;严重的视听障碍者。最终符合上述标准并完成此次研究的COPD患者共104例。本研究经过医院伦理委员会通过。
1.2方法
将符合入选标准的COPD患者按照“不平衡指数最小的原则”[7]随机分配,分别分配到干预组和对照组。入组时考虑的非处理因素有:性别、文化程度、同住情况、月收入水平、医疗付费方式、病程,每个因素的每个水平分别记作1或0,所有研究对象入组之前先计算各组各因素对应水平的得分之差的绝对值,最后求出绝对值之总和(即不平衡指数),最终将对象分配到不平衡指数最小的一组,以此类推。干预组和对照组每组各52例,两组患者年龄、性别、文化程度、同住情况,月收入水平、医疗付费方式、病程、自我效能评分和健康相关生存质量(HRQOL)评分方面比较差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2.1调查方法
采取统一调查问卷,由研究本人和一名经过培训的具有中级职称的呼吸内科护士在患者入院72 h内病情稳定后调查。向患者说明研究目的、意义、方法并签订知情同意书。资料收集主要采取面对面无诱导的方式进行。患者填写后,护士检查有无遗漏,有遗漏者当场补填。
1.2.2系统化自我效能干预方案
包括强化疾病相关知识、治疗行为标准化干预、增强社会支持度3部分。
1.2.2.1强化疾病相关知识通过发放COPD健康教育手册,健康教育大课堂等措施向患者传授疾病相关知识,使患者对COPD有正确的认识。每次讲授前提问上次讲授的内容,对于错误的及时纠正。疾病相关知识教育:COPD的概念、危险因素、常见症状、治疗原则、自我防护和预防等。药物治疗:常见药物的作用、副作用、剂量、用法、注意事项,药物治疗的的必要性及重要性,以提高服药的依从性。良好生活方式:均衡饮食、少量多餐、避免辛辣刺激食物,每天3次刷牙、餐后漱口、保持口腔卫生,规律运动,有效进行呼吸肌锻炼,戒烟、限酒,勿焦勿躁、心理平衡等。
1.2.2.2治疗行为标准化干预①日常生活行为干预。主要包括有氧运动、合理饮食等。干预形式包括:加强对患者有氧运动和合理饮食的健康教育,提高患者对其重要性的认识;强化成功经验,通过病友联席会,请病情控制较好的患者介绍成功经验,并对其进行口头表扬,以增强患者成就感和自豪感,并使患者树立养成良好日常生活行为的信念。定期督导,家庭访视、电话随访、健康教育大课堂时询问患者日常生活改变情况,正确地给予鼓励,错误的给予相应指导,帮助患者养成并保持良好的健康的日常生活行为。②药物治疗行为干预。包括按正确服药和坚持服药两个部分。在患者住院期间、家庭访视和电话随访时,加强对患者药物治疗的健康教育,告诉患者遵医嘱正确服药、坚持服药的重要性和必要性及漏服药物的弊端,增加其对COPD药物治疗的正确认识,树立其对COPD病情的控制及其预防并发症的信念。巩固药物治疗行为,每次家庭访视时检查患者的服药情况,对正确服药者给予鼓励,以强化正确药物治疗行为。针对老年人记忆力减退特点,可提前一星期将药物分天分次包装,并注明服用时间,将其放于明显处,或随身携带;并设置手机闹铃或家人提醒服药;以避免漏服药或重复服药的发生。③健康行为干预。吸烟是COPD重要的发病因素,而戒烟在其疾病的任何阶段都有益于预防COPD的发生和发展。健康行为干预主要是向患者发放关于吸烟危害身体健康的相关资料和图片,使患者对烟草有正确的认识,并使其产生戒烟的意愿。强化成功经验,通过病友联席会,请已经戒烟的患者介绍成功经验,并对其进行口头表扬,以增强患者成就感和自豪感,并使患者树立和养成戒烟的信念和行为。向患者讲解戒烟的方法,如:寻找好的替代方法,扔掉吸烟用具,尽量避免吸烟的引诱,尝试转移生活习惯等。根据患者个人情况,制订一个切实可行的戒烟计划。电话随访、家庭访视时督导戒烟计划执行情况,对已完成任务的患者给予鼓励,对于未完成者给予指导和加强家庭的支持。④遵医嘱行为干预。遵医嘱行为干预主要指康复训练、家庭氧疗、情绪控制、定期复诊四个方面。在患者住院期间、健康大课堂时,通过讲授和演示等方法向患者传授康复训练、家庭氧疗的方法和注意事项,并指导患者当场演示。家庭访视时查看康复训练和家庭氧疗的落实情况,并及时给予指导。康复训练和家庭氧疗见效慢,为避免患者厌烦情绪和保持良好的心态,应适时给予鼓励、表扬,增强患者正确康复锻炼和家庭氧疗的信心。及时提醒,电话随访和家庭访视提醒患者康复训练、家庭氧疗、情绪控制、定期复诊的重要性及必要性,促进患者养成良好的遵医嘱行为习惯。
1.2.2.3增强社会支持度主要包括家庭支持、病友支持和社区支持。家庭支持包括物质支持、精神支持和督导。主要表现在家庭成员关心患者的生理、心理、躯体健康,监督患者正确服药、日常生活行为、遵医嘱行为改变及其病情控制的情况。家庭支持是社会支持中的重要组成部分,家庭支持可使患者以乐观的态度和坚定的信念对待疾病。病友支持:通过患者与病友交流的形式,使患者互相鼓励和学习,并使其共同分享预防和治疗COPD的成功经验。社区支持:主要表现在社区卫生服务中心的支持,指导卫生服务中心定期更换宣传栏内容,提高患者对COPD的重视和认知程度。并指导卫生服务中心在流感期间,对COPD患者进行流感疫苗接种,以提高其免疫力,从而避免COPD的复发和加重。患者出院时,给患者温馨提示卡和告知每位患者主治医生和责任护士电话,方便患者遇到疑难问题能及时得到解答。
1.3观察指标及评价方法
干预前及干预16周后分别对两组患者的自我效能、肺功能、健康相关生存质量(HRQOL)、呼吸困难评分、血气分析、6min步行距离(6MWD)进行比较。
1.3.1自我效能评价
采用Lorig等[8]研制的专为慢性疾病患者设计的自我效能量表,该量表,共6个条目,每条目最低分1分表示毫无信心,最高分10分表示完全有信息,总分60分。根据得分,将自我效能分为高水平和低水平两个等级,自我效能得分≥42分为高水平;而<42分为低水平。该量表Cronbach'sα系数为0.96,在国内使用较高的信度和效度[9]。
1.3.2成人慢性阻塞性肺疾病生存质量评分
采用蔡映红等[10]研究开发的成人慢性阻塞性肺疾病生存质量评分表测评COPD患者的健康相关生存质量,该量表经过效度和信度检验,已经应用于临床和科研工作中,用于COPD的病情评估、预后评估、以及疗效评估等。该量表包括日常生活能力(13个条目)、社会活动情况(7个条目)、抑郁心理症状(8个条目)和焦虑症状(7个条目)四维度,共35个条目,每个条目分值范围为1~4分,分值范围为35~140分,得分越高,提示生存质量越差。
1.3.3 6MWD测验
6MWD测验[11]是评估患者心肺功能的一项简单、安全、易行的临床运动试验,能客观反映患者日常实际活动量等特点。
1.3.4呼吸困难评分
采用改良的英国医学研究委员会呼吸困难量表(modified medical research council,MMRC)[12]测定研究对象的运动耐力。
1.4统计学方法
采用SPSS 13.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1干预组与对照组患者自我效能比较
系统化自我效能干预方案实施16周后,两组患者自我效能得分均有所提高(P<0.05或P<0.01),但是干预组患者提高程度大于对照组,差异有统计学意义(P<0.05)。见表2。
表2 干预前后两组患者自我效能比较(分,±s)

表2 干预前后两组患者自我效能比较(分,±s)
注:与同组干预前比较,*P<0.05,**P<0.01;与对照组干预16周后比较,#P<0.05
?
2.2干预前后两组患者HRQOL评分比较
系统化自我效能干预方案实施16周后,两组患者健康相关生存质量得分均有所提高(P<0.05或P<0.01),但是干预组患者提高程度大于对照组,差异有高度统计学意义(P<0.01)。见表3。
2.3两组患者干预前后肺功能、血气指标、6MWD比较
系统化自我效能干预16周后,干预组除用力肺活量(FVC)、一秒用力呼气容积(FEV1)、FEV1/FVC外,血氧分析(PaO2)、二氧化碳分压(PaCO2)、动脉血氧含量(SaO2)、6MWD均优于对照组(P<0.05),干预组呼吸困难评分优于对照组(P<0.01)。见表4~5。
表3 干预前后两组患者生存质量评分比较(分,±s)
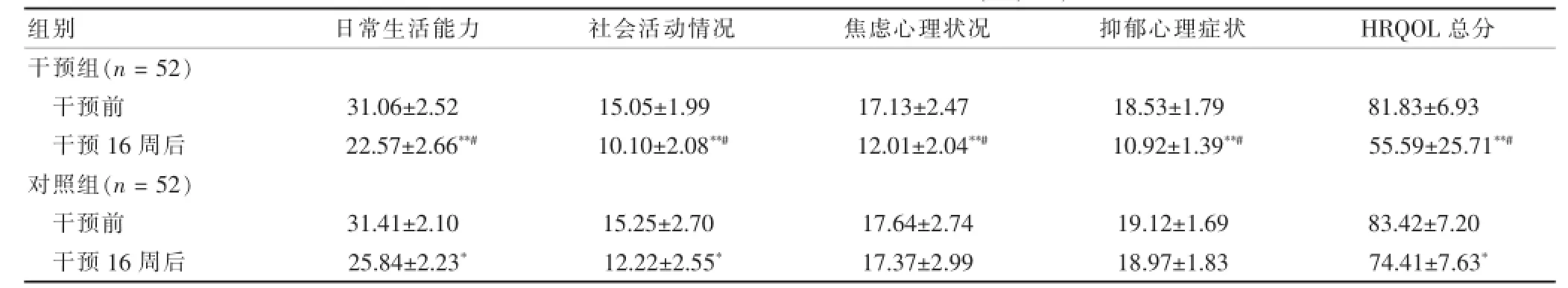
表3 干预前后两组患者生存质量评分比较(分,±s)
注:与同组干预前比较,*P<0.05,**P<0.01;与对照组干预16周后比较,#P<0.01
组别日常生活能力社会活动情况焦虑心理状况抑郁心理症状HRQOL总分干预组(n=52)干预前干预16周后对照组(n=52)干预前干预16周后31.06±2.52 22.57±2.66**#15.05±1.99 10.10±2.08**#17.13±2.47 12.01±2.04**#18.53±1.79 10.92±1.39**#81.83±6.93 55.59±25.71**#31.41±2.10 25.84±2.23*15.25±2.70 12.22±2.55*17.64±2.74 17.37±2.99 19.12±1.69 18.97±1.83 83.42±7.20 74.41±7.63*
表4 干预前后两组患者肺功能、血气值及6MWD比较(±s)

表4 干预前后两组患者肺功能、血气值及6MWD比较(±s)
注:与对照组干预16周后比较,*P<0.05;1 mm Hg=0.133 kPa;FVC:用力肺活量;FEV1:1 s用力呼气容积;PaO2:血氧分压;PaCO2:二氧化碳分压;SaO2:动脉血氧含量;6MWD:6 min步行距离
PaO2(mm Hg)PaCO2(mm Hg)SaO2(%)6MWD(m)65.21±8.36 68.28±8.51*48.13±12.09 45.14±10.14*91.72±2.99 92.82±2.48*262.13±51.27 274.73±81.29*65.39±12.16 59.57±10.42 49.52±12.07 52.17±11.31 92.07±2.49 91.18±2.37 260.27±49.11 269.29±57.13
表5 干预前后两组患者呼吸困难评定结果比较(分±s)

表5 干预前后两组患者呼吸困难评定结果比较(分±s)
注:与同组干预前比较,*P<0.05,**P<0.01;与对照组干预16周后比较,#P<0.01
?
3 讨论
随着环境污染、吸烟及人口老龄化等因素的影响,COPD患者的发病率呈上升趋势[13]。COPD的发展是一个渐进的慢性过程,且反复发作,对患者的劳动能力和生活质量造成严重影响,同时给患者及家庭带来了沉重的经济负担。
3.1 COPD患者的自我效能水平偏低
自我效能是预测健康行为改变与维持的主要因素,在个体的行为改变中起关键作用,自我效能水平高的人更能坚持健康行为[14]。自我效能与疾病的治疗和康复过程有着相互影响、相互制约的关系,其能改善患者的生活质量、调节患者的情绪、增强患者的心理社会适应能力等。本研究结果显示,104例COPD患者的自我效能平均得分为37.27分(<42分),可见本研究中患者的自我效能处于低等水平,这与于书慧等[3]研究基本一致。这提示在COPD患者的护理中应针对提高患者的自我效能水平进行干预,以提高患者的健康水平。
3.2 COPD患者的HRQOL处于中等水平
健康相关生存质量是一个多维度概念,包括身体状态、心理社会的良好状态、健康感觉及与疾病或治疗有关的症状。本研究结果显示COPD患者的HRQOL总分为(82.78±7.1)分,与总分(140分)比为0.58,可见本研究中的患者HRQOL处于中等水平,这与方颖等[2]研究基本一致,有待改善。
3.3系统化自我效能干预方案
本研究在设计和实施系统化自我效能干预方案时,以Bandura自我效能理论为指导,以四大信息来源为框架,结合COPD自我效能影响相关因素及呼吸内科专科护理技术制订系统化干预方案和措施,从强化疾病相关知识、治疗行为标准化干预、增强社会支持度三部分制订系统化自我效能干预方案。以护理程序为指导,首先评估COPD患者一般资料、自我效能及生存质量现状,然后确定相应护理措施,有针对性的进行护理干预。
3.4系统化自我效能干预方案效果
系统自我效能干预方案实施后,COPD患者自我效能的水平,健康相关生存质量、PaO2、PaCO2、SaO2、6MWD及MMRC等水平优于对照组(P<0.05或P<0.01)。16周后干预组与对照组相比FVC、FEV1、FEV1/ FVC无明显改变,但干预组组内比较可见,患者的肺功能水平是在不断提高的。COPD患者社会支持水平高、心理素质好的患者其自我效能水平高,其改善情况好,这与相关研究[15-18]基本一致。可见在以后护理干预中,要重视COPD患者社会支持和心理护理。
本研究从护理学及社会医学的角度出发,能提高患者对疾病相关知识认识和康复训练技能的掌握,加强预防和控制疾病加重和复发的意志,养成良好的行为习惯和生活方式,减少并发症的发生,改善患者的生存质量,提高健康水平。从预防医学的角度出发,COPD患者系统化自我效能干预方案有利于形成维持健康行为,提高患者的治疗依从性。从卫生经济学角度出发,系统自我效能增强方案能改变患者不良的行为习惯和生活方式,减少并发症的发生,改善患者的生存质量,提高健康水平,减轻了社会经济负担,有效节约卫生资源。
[1]李俊.护理干预对慢性阻塞性肺病缓解期患者肺功能的影响[J].护理实践与研究,2012,9(8):15-16.
[2]方颖,张敏,王琳.慢性阻塞性肺疾病病人生存质量及其影响因素分析[J].护理研究,2013,27(8):2450-2452.
[3]于书慧,郭爱敏,邹小芳,等.慢性阻塞性性肺疾病患者生活质量与自我效能相关性研究[J].中国护理管理,2012,12(5):36-39.
[4]Bandura A.Self-efficacy:toward a unifying theory of behavioral change[J].Psychological Review,1977,84(2):191-215.
[5]Bandura A.Self-efficacy:The exercise of control[M].New York:W H Freeman,1997:1.
[6]中华医学会护理病学分会慢性阻塞性肺疾病组.慢性阻塞性肺疾病诊治指南(2013年版)[J].中华结核和呼吸杂志,2013,36(4):1-10.
[7]胡良平,关雪.如何正确把握实验设计的随机与对照原则[J].中华脑血管杂志:电子版,2010,4(5):399-407.
[8]Lorig K,Stewart A,Ritter P,et al.Outcome measure for health education and other health care interventions[M]. Thousand Oaks(CA):Sage Publications,1996:41-44.
[9]张美芬,张利峰,张俊娥.肾移植受者出院后自我管理行为与自我效能的相关性研究[J].护士进修杂志,2009,24(9):778-780.
[10]蔡映红,李倬哲,房宗君.慢性阻塞性肺疾病患者生存质量评估[J].中华全科医师杂志,2004,3(4):225-227.
[11]Morales-Blanhir JE,Palafox Vidal CD,Rosas RomeroMde J,et al.Six-minute walk test:a valuable tool for assessing pulmonary impairment[J].JBras Pneumol,2011,37(1):110-117.
[12]Camargo LA,Pereira CA.Dyspnea in COPD:beyond the modified Medical Research Council scale[J].J Bras Pneumol,2010,36(5):571-578.
[13]钟南山.慢性阻塞性肺疾病在中国[J].中国实用内科杂志,2011,31(5):321-322.
[14]钱红英,韩燕霞,钮美娥,等.慢性阻塞性肺疾病患者自我效能与生存质量相关性分析[J].护理管理,2011,11(10):688-690.
[15]曾德文,廖素群.社会支持对慢性阻塞性肺疾病患者情绪调节效能感的影响[J].中国医药导报,2012,9(24):126-128.
[16]陈逶,余晓丹,汪俊,等.心理干预对慢性阻塞性肺疾病患者住院期间合并抑郁情绪的效果分析[J].西部医学,2014,26(10):1299-1300.
[17]南昊宇,刘学军,钱力,等.慢性阻塞性肺疾病急性加重患者住院治疗相关危险因素分析[J].中国医药,2013,8(11):1558-1560.
[18]周兰英,罗彩凤,周荣娟,等.家属参与健康教育对慢性阻塞性肺疾病患者自我效能的影响[J].现代医院,2012,12(12):145-147.
Effect of systematical self-efficacy intervention on patients with chronic obstructive pulmonary disease
LINa1CHU Xueyun2XIU Lulu3ZHU Xiuli1
1.Nursing School of Qingdao Medical University,Shandong Province,Qingdao 266021,China;2.Shanxian Central Hospital,Shandong Province,Shanxian 274300,China;3.The Affiliated Hospital of Qingdao Medical University,Shandong Province,Qingdao 266021,China
Ob jective To investigate the effect of systematical self-efficacy intervention program on patients with chronic obstructive pulmonary disease(COPD).Methods 104 patients with COPD from April 2013 to October 2014 in Shanxian Central Hospitalwere randomly divided into intervention group and control group by themethod ofminimization,with 52 patients in each group.The subjects in the control and intervention group received routine treatment and nursing,meanwhile those patients of the intervention group were underwent the systematical self-efficacy intervention,intervention time was 16 weeks.The two groupswere observed for changes on self-efficacy,pulmonary function,health related quality of life(HRQOL),blood gas analysis,6minuteswalking distance(6MWD).Results After intervention,the level of self-efficacy,the scores of HRQOL,PaO2,PaCO2,SaO2,6MWD were(43.45±6.84)scores,(55.59±25.71)scores,(68.28±8.51)mm Hg,(45.14±10.14)mm Hg,(92.82±2.48)%,(274.73±81.29)m respectively in the intervention group. The level of self-efficacy,the scores of HRQOL,PaO2,PaCO2,SaO2,6MWD were(40.57±3.43)scores,(74.41±7.63)scores,(59.57±10.42)mm Hg,(52.17±11.31)mm Hg,(91.18±2.37)%,(269.29±57.13)m respectively in the control group,those indexes in the intervention group significantly improved than those in the control group(P<0.05 or P<0.01);lung functions of the intervention group were higher than those in the control group,but no statistically significant difference(P>0.05).Conclusion Systematical self-efficacy intervention significantly improves the level of patient's selfefficacy and health related quality of life.
Chronic obstructive pulmonary disease;Systematic;Self-efficacy;Health-related quality of life
R47
A
1673-7210(2015)05(a)-0156-05
2015-01-06本文编辑:任念)
青岛大学附属医院青年科研基金项目。
李娜(1982.2-),女,青岛大学护理学院护理学专业2011级在读硕士研究生;研究方向:危重症监护。
朱秀丽(1972.2-),女,硕士,副教授;研究方向:慢性病的防治和健康教育。

