2型糖尿病合并急性脑梗死患者血糖波动与神经功能缺损程度的相关性分析
付立明 张荣珍
安徽芜湖市中医医院急诊内科 芜湖 241000
1 资料与方法
1.1 一般资料 选取2010-08—2014-08在我院接受治疗的2型糖尿病患者80例。其中合并急性脑梗死患者37例为观察组,43例不合并急性脑梗死患者为对照组。2组患者均符合2型糖尿病的诊断标准,且无其他系统严重疾病[1]。观察组男21例,女16例,年龄41~82岁,平均(67.43±7.42)岁。对照组男24 例,女19 例,年龄39~83 岁,平均(68.83±8.21)岁。2组患者在性别、年龄方面差异无统计学意义(P>0.05),具有可比性。
1.2 方法及评价指标 患者均每天测血糖7次,并采用超声诊断仪探测颈内动脉中膜厚度。评价指标:日内平均血糖波动幅度(MAGE)[2];日间血糖波动幅度(MODD);最大血糖波动幅度(LAGE);血管内中膜厚度;NIHSS评分。
1.3 统计学分析 运用SPSS 19.0统计学软件进行分析,计量资料以均数±标准差表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者各项检测指标对比 2组各项指标差异均有统计学意义(P<0.05)。见表1。
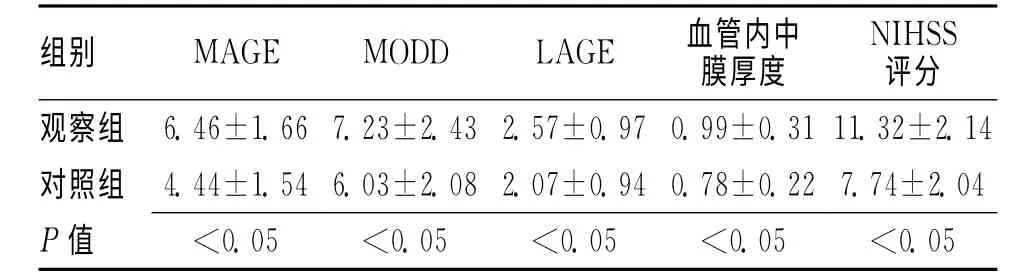
表1 2组患者各项检测指标对比
2.2 NIHSS评分与各项指标相关性分析 NIHSS评分与日内血糖波动幅度、血管内中膜厚度有相关性(P<0.05)。见表2。
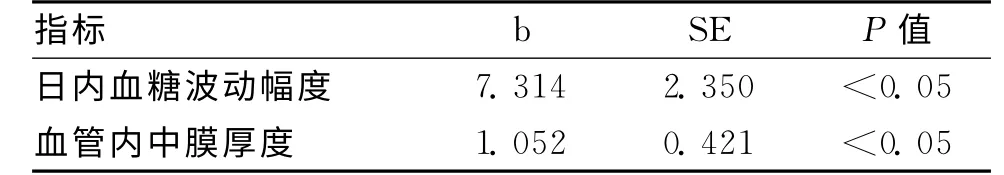
表2 NIHSS评分与各项指标相关性分析
3 讨论
糖尿病与血栓形成密切相关,其血液含糖量高,且2型糖尿病患者常常有高胰岛素血症,这些都会加大纤溶酶原激活物抑制剂-1的表达,抑制组织行纤溶酶原激活剂的活性,最终造成急性脑梗死的高发生率[3]。糖尿病是急性脑梗死的独立危险因素,据报道,糖尿病患者发生急性脑梗死的概率高于非糖尿病患者3倍左右[4]。尤其在老年糖尿病患者中,一旦发生急性脑梗死,通常后期均伴有不同程度的认知或肢体等神经方面的缺陷,严重影响其生活质量[5]。
随着现代科技的迅猛发展,血糖的动态实时波动可以进行监测,专家们逐渐发现,除糖化血红蛋白外,血糖波动情况亦是评价糖尿病的一大指标[6]。血糖波动可能会造成患者情绪的波动,影响脑梗死患者预后甚至导致死亡[7]。同时,持续性的、间歇性的或应激下的血糖波动对于患者的影响可能也有所差异[8]。目前认为,MAGE指标可以有效评价患者体内血糖波动情况,而观察组的MAGE 高指标表明其患者体内平均血糖波动大于对照组波动水平。观察组的血管内中膜厚度为(0.99±0.31)mm,明显高于对照组水平,该结果说明,在急性脑梗死患者中,合并糖尿病的患者体内血脂存在一定异常,同时,血管内中膜厚度在长期高血糖的刺激下也显著增厚。其次,合并糖尿病患者的NIHSS评分也明显高于未合并糖尿病患者,说明其在神经功能缺损方面预后相对较差,与其他文献中所提及结果基本相似。总之,合并糖尿病的急性脑梗死患者体内血糖波动幅度大,伴有体内血脂异常,体内血管中膜显著增厚,且神经功能障碍情况较为严重。血糖平均值普遍较高同时血糖波动幅度较大,可以有效刺激细胞应激相关反应的发生,从而加强NF-κB与蛋白激酶的活性,导致血管中膜的显著增厚甚至内皮细胞的进展性损伤。同时,结果显示,NIHSS评分与日内血糖波动幅度、血管内中膜厚度有明显相关性(P<0.05)。
综上所述,探讨2型糖尿病合并急性脑梗死患者神经功能缺损程度与血糖波动幅度有关,临床上要注意血糖监测,保持血糖稳定。
[1] 周强,陈波,黄海樱,等.抵抗素联合胰岛素抵抗指数在2型糖尿病诊断中的价值[J].中国热带医学,2013,13(6):728-731.
[2] 张鹏,葛娟,苏建彬,等.高压氧综合治疗对2型糖尿病急性脑出血患者血糖波动性的影响[J].实用医学杂志,2011,27(21):3 927-3 929.
[3] 王洪敏.老年急性脑梗死患者神经功能恶化危险因素分析[J].中国老年学杂志,2012,32(3):470-473.
[4] 赵喆,金俊,刘佳,等.糖尿病及脑梗死与老年人轻度认知功能障碍的相关性[J].中国老年学杂志,2011,31(5):873-874.
[5] 张俊,袁勇,朱本亮,等.脑动脉粥样硬化性脑血栓形成患者梗死体积和神经功能评分与多种危险因素的关系[J].卒中与神经疾病,2013,20(3):169-171.
[6] 汪国宏,朱幼玲,穆燕芳,等.脑卒中患者血清同型半胱氨酸水平变化及其与神经功能缺损程度的关系[J].山东医药,2013,53(32):22-24.
[7] 吴玉彬,季荣霞.重症卒中血糖变异与神经功能恶化的相关性分析[J].中国误诊学杂志,2012,12(16):4 205.
[8] 张永红,赵仁华,薛元明,等.2型糖尿病合并高血压对自主及周围神经病变的影响研究[J].中国全科医学,2013,16(7):752-754.

