老年人卒中后偏瘫侧股骨颈骨折的高危因素分析
张兆慧 黄利珍
山东莱芜市人民医院 1)门诊部 2)特需科 莱芜 271199
有报道老年人脑卒中后发生的股骨颈骨折发生率为16.4%~38.5%,且大部分发生于偏瘫侧,影响其健康和生活[1]。因此,本研究对老年人卒中后偏瘫侧发生股骨颈骨折的相关高危因素进行研究,现总结如下。
1 资料与方法
1.1 一般资料 回顾性分析2012-09—2014-08收治入院的259例老年人卒中后偏瘫患者的临床资料,男158例,女101例,年龄58~75岁,平均(64.2±6.5)岁,其中发生偏瘫侧股骨颈骨折的67例患者为观察组,未发生偏瘫侧股骨颈骨折的192例患者为对照组。观察组男46 例,女21 例,年龄(68.3±11.2)岁,收缩压(146.8±8.4)mmHg,舒张压(88.3±6.5)mmHg,血糖(6.91±1.42)mmol/L,高密度脂蛋白(0.93±0.31)mmol/L,低 密 度 脂 蛋 白(3.12±0.67)mmol/L,总胆固醇(6.32±1.23)mmol/L,甘油三酯(3.43±1.24)mmol/L,骨质疏松38例,吸烟史47例,摔伤史42例,骨折病史22 例,BMI(27.32±2.37)kg/m2。对照组男103例,女89例,年龄(61.5±8.5)岁,收缩压(145.8±8.6)mm-Hg,舒张压(87.9±6.7)mmHg,血糖(6.25±0.94)mmol/L,高密度脂蛋白(1.01±0.23)mmol/L,低密度脂蛋白(3.09±0.69)mmol/L,总胆固醇(6.34±1.17)mmol/L,甘油三酯(3.49±1.27)mmol/L,骨质疏松45 例,吸烟史55 例,摔伤史45例,骨折病史27例,BMI(24.23±2.14)kg/m2。
2组患者在性别、年龄、骨折疏松、使用激素类药物、骨折史、摔伤史、血糖、体重指数BMI等方面比较差异无统计学意义(P>0.05)。
1.2 标准
1.2.1 缺血性脑卒中诊断标准:参照中华医学会神经病学分会脑血管病学组缺血性脑卒中二级预防指南撰写组[2]制定的各项脑血管病诊断标准制定:患者曾出现头晕或眩晕、恶心、言语不清、肢体麻木感、半身不遂、一过性眼前发黑,口眼歪斜及流口水等症状;并通过颅脑CT 或MRI等检查发现相应病灶。
1.2.2 股骨颈骨折诊断标准:出现髋部疼痛、不敢站立、行走,并出现疼痛、畸形、肿胀、功能障碍及患侧粗隆升高等体征,并经髋关节正侧位X 线或CT 等影像学检查确诊[3]。
1.3 方法与指标 先对2 组患者的基础资料进行比较分析,再以是否发生偏瘫侧股骨颈骨折为因变量,以年龄、性别、血压、是否骨折疏松、骨折史、体重指数、摔伤史、血糖、吸烟史、三酰甘油、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇等为自变量,用Logistic多元逐步回归分析观察组67例老年人卒中后偏瘫侧发生股骨颈骨折患者的相关高危因素。
1.4 统计学处理 选用SPSS 17.0统计学软件,计量资料以表示,采用t检验,计数资料以率(%)表示,采用χ2检验,应用Logistic多元逐步回归分析法,P<0.05为差异有统计学意义。
2 结果
2.1 67例老年卒中后偏瘫侧发生股骨颈骨折危险因素的单因素分析 单因素分析显示,老年卒中后偏瘫侧发生股骨颈骨折有统计学意义的相关影响因素包括年龄、性别、血糖、骨质疏松、使用激素类药物、骨折史、体重指数等。具体见表1。
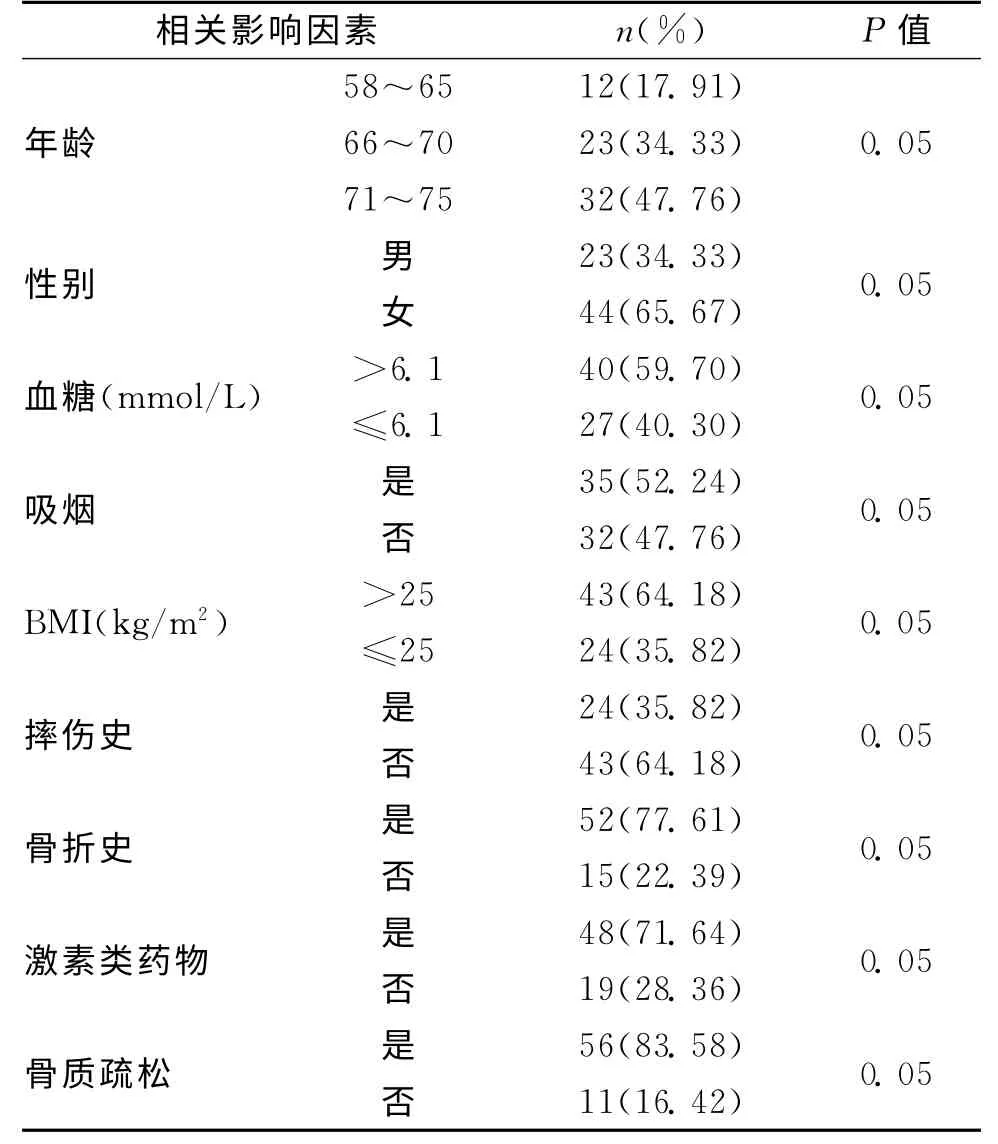
表1 67例老年卒中后偏瘫侧发生股骨颈骨折危险因素的单因素分析 [n(%)]
2.2 67例老年卒中后偏瘫侧发生股骨颈骨折危险因素的多因素分析 Logistic多因素回归分析表明,老年卒中后偏瘫侧发生股骨颈骨折的独立影响因素是年龄(OR=2.362,P=0.003)、女性(OR=2.187,P=0.002)、血糖(OR=1.273,P=0.047)、体重指数(OR=2.187,P=0.018)、骨质疏松(OR=0.872,P=0.069)、骨折史(OR=1.864,P=0.031)等;见表2。
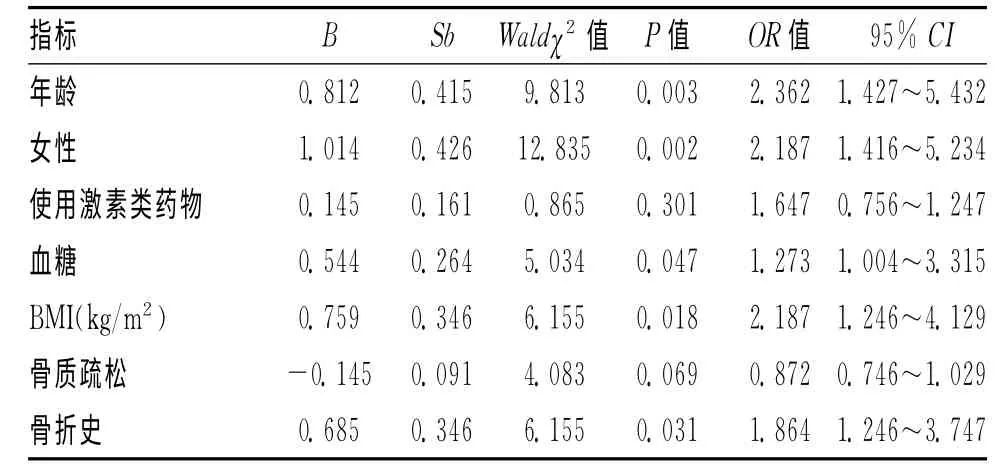
表2 67例脑卒中后偏瘫侧发生股骨颈骨折危险因素的多因素分析
3 讨论
随着老年人脑卒中发生率的增加,伴随发生的肢体偏瘫也随之增加,加之偏瘫侧自身的特点,易发生骨折,其中尤以髋部股骨颈骨折多见[4]。老年脑卒中偏瘫侧易发股骨颈骨折的机制考虑与长期卧床,肢体运动量较少有关,有研究发现日常活动量和骨质疏松的进程关系密切,偏瘫侧肢体的骨密度相对降低,导致骨骼和局部肌肉的负荷均下降[5];运动量的减少,导致骨组织正常应力作用减弱,进而患肢产生失用性骨质疏松。
本研究单因素分析显示,老年卒中后偏瘫侧发生股骨颈骨折有统计学意义的相关影响因素包括年龄、性别、血糖、骨质疏松、使用激素类药物、骨折史、体重指数等;与边振宇等[6]报道的结果一致。老年脑卒中后偏瘫患者由于活动障碍和诸多因素,发生股骨颈骨折的概率为正常人的4倍,且年龄越高,发生骨折的几率越高,平均每增加10岁,髋部骨折的发生几率增加2倍[7]。女性由于自身生理代谢特点导致较早发生骨质疏松、加上活动量相对较少,较男性容易发生骨折[8]。高血糖患者和使用激素类药物患者,多存在骨密度异常;体重指数高的患者,存在超重或者肥胖,对偏瘫侧肢体造成更多的压力和负重力,从而更容易引发骨折。此外,Logistic多因素回归分析表明,老年卒中后偏瘫侧发生股骨颈骨折的独立影响因素是年龄、女性、血糖、体重指数、骨质疏松、骨折史等;这与高萍[9]等的研究报道相符。骨折疏松患者多数存在骨密度值异常,骨密度值目前被认为可以用于骨折风险度的预测和骨折疏松的诊断,与正常骨密度平均值比降低2.5个标准差的人群中,约多于95%的人发生骨折,髋部骨折的危险随着股骨颈密度降低而增加,平均每降低1个标准差,风险增加2.6倍[10]。而既往存在骨折史的患者,由于不易完全愈合,更易发生股骨颈骨折。对老年脑卒中发生偏瘫侧后患者,除外年龄、性别、既往骨折史等不可逆的高危因素外,应针对可纠正因素,加强骨折风险的防范,应做到以下几点:积极治疗脑卒中及并发的高血糖等其他基础疾病,以利于患者功能的恢复;注重饮食调理,多摄入牛奶、虾类、鱼类、蔬菜、豆制品及蛋类等的,以益于钙、磷、维生素和蛋白等的补充摄入;重视对其骨折风险的预测和诊断,应加强对骨密度等骨质疏松程度高危因素的观察和监测,并积极治疗;注意适度规律的锻炼,可以改善肌肉力量和骨骼强度,对骨量的丢失和骨矿物质密度的保持有重要意义[11]。
总之,老年人卒中后偏瘫侧股骨颈发生骨折的高危因素与年龄、女性、血糖、骨质疏松、骨折史、体重指数等密切相关,平时预防和临床治疗时需充分考虑上述因素。
[1] 郭沂.老年人脑血管意外偏瘫侧股骨颈骨折人工关节置换术后脱位的原因分析及防治对策[J].微创医学,2014,9(3):290-292.
[2] 中华医学会神经病学分会脑血管病学组缺血性脑卒中二级预防指南撰写组.中国缺血性脑卒中和短暂性脑缺血发作二级预防指南[J].中华神经科杂志,2010,43(2):146-152.
[3] 王洪彬,张卫平,常广.老年脑血管疾病偏瘫侧患者髋部骨折临床分析[J].临床误诊误治,2011,24(4):42-44.
[4] 邓信昌,李长虎,蔡康,等.人工股骨头置换和全髋关节置换术治疗老年股骨颈骨折的疗效分析[J].中国实用医药,2010,5(7):104-105.
[5] 解旭东,张菲.脑卒中后骨折的研究进展[J].医学综述,2010,16(17):2 649-2 652.
[6] 边振宇,李茂强,何齐芳,等.脑卒中后髋部骨折的特点及治疗体会[J].医学研究杂志,2011,40(11):145-146.
[7] 邓晓清,方芳,蒋红焱,等.脑卒中患者康复期间跌倒的特点及危险因素分析[J].中华脑科疾病与康复杂志:电子版,2014,4(2):89-94.
[8] 苏观,刘文芹,林欢欢,等.人工髋关节置换术后继发脑梗死的危险因素及护理[J].护士 进修杂志,2014,29(14):1 289-1 291.
[9] 高萍,梁喆,栾玲.老年髋关节骨折内固定术临床路径的应用体会[J].中国老年学杂志,2010,30(24):3 796-3 797.
[10] 胡晨姣.老年髋部骨折的致伤原因及危险因素分析[J].中国现代医生,2013,51(26):40-42.
[11] 李省伟,伍书氏.浅析创伤性髋关节骨折脱位的临床治疗[J].中外医学研究,2012,10(27):112.

