腹腔镜膀胱侧入层次分离法行大子宫全切除术的效果分析
卢杰平,耿丹,韩晓凤,刘长丽,赵福杰
·论著·
腹腔镜膀胱侧入层次分离法行大子宫全切除术的效果分析
卢杰平1,耿丹1,韩晓凤1,刘长丽1,赵福杰2
(1.辽宁省沈阳市苏家屯区妇婴医院 妇产科,辽宁 沈阳 110101,2.中国医科大学附属盛京医院 妇产科,辽宁 沈阳 110004)
目的探讨腹腔镜下经膀胱侧入、层次分离法行大子宫全切除术的可行性和优越性。方法以大子宫、多发性子宫肌瘤入院,无生育要求、无手术禁忌证患者22例作为观察组,采用膀胱侧入、层次分离法行腹腔镜下全子宫切除术治疗。取常规法腹腔镜全子宫切除术患者,21例作为对照组,其病例入选条件和肿瘤类型与观察组相似。分析比较两组间的术中和术后情况。结果观察组的手术时间、术中出血量、离床活动时间和住院天数均明显少于对照组,差异有统计学意义(P<0.01)。术后体温和排气时间两组差异无统计学意义(P>0.05)。对照组有1例膀胱轻度副损伤转开腹手术,有2例术后有慢性腹痛症状。结论膀胱侧入、层次分离法腹腔镜下全子宫切除术治疗大子宫、多发性子宫肌瘤临床疗效好、安全可行,较常规法腹腔镜全子宫切除术具有泌尿系统损伤率降低、手术时间短、术中出血量少、离床活动时间短、住院天数少,术后恢复快的优点。
大子宫;多发性子宫肌瘤;膀胱侧入、层次分离法;腹腔镜全子宫切除术
子宫肌瘤是妇科常见的良性肿瘤。其中,肿瘤≥孕12周,肌瘤结节≥3个的多发性子宫肌瘤或发生在特殊部位(宫颈峡部、宫颈部)的复杂性子宫肌瘤[1-2],可严重影响妇女的健康和生活质量,既往多采用开腹进行全子宫切除术治疗。但该术式具有腹壁切口大,疼痛重、恢复慢等不足。目前腹腔镜全子宫切除术已成为妇科常规的手术术式,但由于大子宫、多发性或复杂性子宫肿瘤可能导致盆腔解剖关系发生异常变化,如使输尿管、子宫血管的走行发生变异、变位等,给常规的腹腔镜下全子宫切除术带来更大风险,比如发生输尿管、膀胱以及盆腔血管的意外损伤[3-5]。因此,普遍认为上述情况不是常规腹腔镜下全子宫切除术的适应证[5]。笔者从2012年1月对腹腔镜下全子宫切除术常规术式进行改良,采取膀胱侧入法按解剖层次分离、阻断子宫血管的方法,进行了大子宫、多发性子宫肌瘤全子宫切除术研究,并将2011年1月-2011年12月采用腹腔镜常规全子宫切除术的大子宫、多发性子宫肌瘤病例作为对照进行比较分析。现报道如下:
1 资料与方法
1.1一般资料
选择2012年1月-2012年12月在本院因多发性子宫肌瘤住院的患者22例作为观察组,其病例入选标准:①巨大子宫肌瘤(子宫≥孕12周),多发性子宫肌瘤(肿瘤结节≥3个);②具备手术切除子宫指征;③无生育要求。对照组病例入选标准:回顾性选取2011年1月-2011年12月对大子宫、多发性子宫肌瘤,采用腹腔镜常规全子宫切除术病例,21例为对照组。两组患者术前均排除严重的内外科合并症。两组患者临床一般资料的比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者临床一般资料的比较
1.2仪器设备
美国史赛克988腹腔镜。
1.3方法
常规气管插管静脉复合下全麻。患者取头低、臀高“大”字形体位。行人工二氧化碳CO2气腹。气腹压设为11 mmHg。腹壁穿刺孔位置选择,视肿瘤位置高低在脐与剑突之间平宫底上3.0~4.0 cm处置镜,两侧下腹均视子宫大小高于常规穿刺点穿刺。探查腹腔、盆腔情况,了解子宫大小、肌瘤部位、附件情况和腹盆腔粘连情况。
1.3.1观察组手术的操作步骤首先用双极电凝左侧圆韧带近宫体侧约3~4 cm处,然后切断,随即打开阔韧带前叶及膀胱反折腹膜、从膀胱左侧缘进入膀胱宫颈组织间隙,下推膀胱至宫颈外口水平,显露举宫杯缘。之后再电凝切断右侧圆韧带,打开右侧阔韧带前叶,并向上处理右侧输卵管及卵巢固有韧带(保留卵巢)或断卵巢悬韧带(去掉卵巢)顺势下推,剪开右侧阔韧带后叶,去除血管表面组织,仔细暴露宫旁的子宫血管,平举宫杯缘钳夹子宫血管,使其成一束,然后用双极电凝、切断。同法处理对侧。在整个操作过程中,将举宫杯用力向上推举,将大子宫推出盆腔,翻转宫体将右侧宫旁血管等暴露在下腹侧前方,便于操作。在举宫杯口处钳夹双侧子宫血管,用双极电凝双侧子宫血管1.20 cm并切断残端加固电凝。
用单极铲沿举宫杯内口上缘,切开阴道前穹窿,电凝切断骶骨韧带并切开阴道后穹窿,切除子宫从阴道内取出标本。如瘤体过大,可旋切部分瘤组织以缩小体积便于取出[6-7]。用1号可吸收线,在腹腔镜下连续缝合阴道断端和盆底腹膜,并将子宫血管断端和骶韧带端一并捆扎悬吊在阴道断端上,加固盆底组织。冲洗盆腹腔查无渗出血、术终。关键步骤见附图。

附图 观察组手术的操作步骤
1.3.2常规法全子宫切除术操作步骤参照文献[7]报道。
1.4统计学方法
采用SPSS 13.0软件包进行统计分析。计量资料以均数±标准差()表示,各组间数据的比较依据资料的性质,采用t检验或方差分析。计数资料用率表示,两组间率的比较采用四格表χ2检验,P<0.05认为差异有统计学意义。
2 结果
2.1两组术中指标比较
从表2可见,观察组术中平均手术时间及平均出血量与常规组比较有显著差异,t值分别为3.79 和4.05,P<0.01。观察组无副损伤发生。常规组有1例在分离下推有粘连的膀胱时发生膀胱的轻度损伤、盆腔粘连严重且子宫肿瘤多发、结节大而转开腹手术。观察组无转开腹手术情况。
2.2两组术后恢复情况比较
从表3可见,两组术后平均体温、肛门排气时间的差异均无明显的统计学意义(P>0.05)。而观察组平均离床时间、平均住院天数较常规组缩短,差异有明显的统计学意义(P<0.01)。
2.3术后病理结果
观察组子宫平滑肌瘤16例,子宫腺肌瘤6例;常规组子宫平滑肌瘤17例,子宫腺肌瘤4例,皆无恶变。
2.4术后随访
术后随访6个月,除常规组有2例术后发生慢性腹痛外,两组患者均未发现盆腔粘连增厚、排尿障碍等症状,腹壁创口及阴道断端愈合良好。

表2 两组术中各项观察指标比较
表3 两组术后恢复情况比较 ()
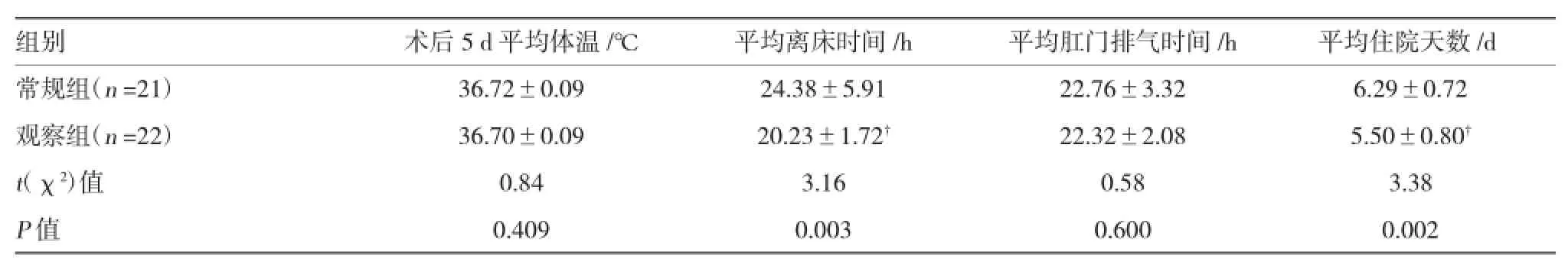
表3 两组术后恢复情况比较 ()
注:†观察组与常规组比较,P<0.01
组别 术后5 d平均体温/℃ 平均离床时间/h 平均肛门排气时间/h 平均住院天数/d常规组(n=21) 36.72±0.09 24.38±5.91 22.76±3.32 6.29±0.72观察组(n=22) 36.70±0.09 20.23±1.72† 22.32±2.08 5.50±0.80†t(χ2)值 0.84 3.16 0.58 3.38 P值 0.409 0.003 0.600 0.002
3 讨论
3.1腹腔镜下膀胱侧入层次分离法大子宫全切除术的特点与优越性
该方法是经膀胱左侧缘进入膀胱宫颈间隙,此处的解剖特点是组织疏松、无血管、无坚韧筋膜和肌纤维组织附着,所以很容易将膀胱与宫颈组织分离开,利于下推膀胱进而扩大组织间隙。而常规传统方法,从膀胱顶缘分离下推膀胱,由于此处有膀胱子宫筋膜或韧带附着,组织致密,分离困难且易损伤宫颈组织血管而引起出血,造成下推膀胱困难,影响手术进行增加手术操作时间。
从手术路径上看,该方法采用的是经膀胱左侧缘进入膀胱宫颈疏松组织间隙处,在切断左侧圆韧带后随即打开阔韧带前叶和膀胱反折腹膜,从膀胱侧缘组织间隙进行分离并向下推膀胱至宫颈外口,分离膀胱逐步扩大宫旁组织间隙,并暴露好子宫血管,而不是从膀胱顶部向下分离,再先向上去切断卵巢固有韧带和输卵管或切断附件。因此,操作非常简单易行。同时术中按盆腔脏器的解剖关系进行层次分离,暴露清楚子宫肿瘤与毗邻脏器界限和血管走行,尤其是与输尿管、膀胱的关系。这样在直视下,于远离输尿管走行部位电凝切断子宫血管,既可防止膀胱损伤又有利于分清子宫血管与输尿管之间的关系,使手术能顺利进行,可完全避免误伤输尿管和膀胱,也不会误伤盆底血管。因此,增强了腹腔镜下对大子宫、多发性子宫肌瘤、有剖宫产手术史的瘢痕子宫肌瘤和特殊部位子宫肌瘤等进行全子宫切除术的安全性和可行性。而打开阔韧带后叶更能最大限度的将输尿管向外向下推移,也是防止电凝血管时造成电损伤输尿管的重要措施[8-9]。对已暴露清楚的子宫血管,直接确切的进行双极电凝切断,可以完全避免发生电损伤输尿管的危险。本研究术中和术后的各项观察指标与腹腔镜常规法全子宫切除术相比,两组的术中出血量、手术时间、离床活动时间和住院天数差异均有统计学意义(P<0.01)。此结果与文献报道一致[10-11]。
此法对有腹盆腔粘连手术史者,尤其是有剖宫产手术史,形成膀胱、盆腔子宫严重粘连者,更易于在腹腔镜下松解粘连下推膀胱。对子宫后壁多发性大子宫肌瘤结节或颈峡部、颈部的子宫肌瘤,通常被认为不是腹腔镜下全子宫切除术的适应证[12-14],但应用该方法行解剖层次分离找出子宫血管与输尿管部位的关系后,行电凝切断子宫血管,使手术可以顺利完成,从而拓宽了腹腔镜对大子宫、多发性子宫肌瘤和剖宫产术后瘢痕子宫肌瘤手术的适应证。此法只用单极、双极电刀即可完成,无需特殊器械(如超声刀、Ligasure、PK刀)[13]等,所以很适用于基层医疗机构开展此种手术。本研究观察组与对照组腹腔镜下全子宫切除术的术后情况比较看,观察组术中、术后情况均明显优于对照组,差异有显著的统计学意义(P<0.01),只是术后平均体温、排气时间无明显差异(P>0.05)。但对照组术后有2例慢性腹痛、1例膀胱轻度损伤转开腹手术。因此,说明腹腔镜下膀胱侧入层次分离法对大子宫、多发性子宫肌瘤行全子宫切除术是安全可行的,优于常规法腹腔镜下全子宫切除术,当然对施术者的手术技巧要求较高,需有较熟练的腹腔镜手术操作经验[14]。
3.2腹腔镜下膀胱侧入层次分离法大子宫全切除术围手术期的注意事项
为确保患者安全,对高龄患者且有明显心脑血管病者应避免腹腔镜手术。在按解剖层次进行分离过程中,应细心、认真、勿急于求成,要稳、准、轻、快,不能粗暴操作和强度牵拉子宫,防止撕裂损伤子宫盆底血管,时刻严防电损伤,不宜在一处较长时间进行电凝操作,尽量紧贴瘤壁侧电凝操作。手术结束前,应确切检查盆腔,确认无渗出血、无损伤,如有疑虑必要时可向膀胱内注入美兰试验,以确认无误。术后留置腹腔引流,观察腹腔渗出血情况,尽早发现问题、及时处理。
[1]甘精华,阮和云,农文政.腹腔镜下困难及复杂全子宫切除术129例临床体会[J].中国临床新医学,2013,6(6):669-671.
[2]夏亲华,姚红梅.腹腔镜辅助下阴式子宫切除术切除巨大子宫肌瘤58例体会[J].中国内镜杂志,2010,16(1):77-78.
[3]张庆,石继红.困难腹腔镜全子宫切除73例[J].中国微创外科杂志,2012,12(11):1015-1016.
[4]徐平,王丹霞,谭玉珠,等.腹腔镜全子宫切除与开腹全子宫切除术的并发症比较[J].中国微创外科杂志,2010,10(3):223-229.
[5]王海波,李秀娟,逯彩虹,等.腹腔镜大子宫全切除术手术方式的探讨[J].中国内镜杂志,2010,16(2):146-149.
[6]王瑾,肖惠琴,谢芳,等.改良腹腔镜辅助阴式较大子宫切除术125例临床分析[J].腹腔镜外科杂志,2013,18(5):354-356.
[7]雷林,赵志敏.改良式腹腔镜全子宫切除术的临床对比研究[J].国际生殖健康/计划生育杂志,2013,32(5):382-383.
[8]周可水,黄英,王妮.腹腔镜血管缝扎及阴道残端悬吊子宫切除术162例分析[J].中国内镜杂志,2013,19(7):757-759.
[9]李平军,李德珍,韩璐,等.腹腔镜困难子宫全切除术280例临床分析[J].中国内镜杂志,2011,17(10):1080-1082.
[10]万择秋,任月芳,吴丽芳.腹腔镜联合手指触诊法剔除多发性子宫肌瘤的随机对照研究[J].中国内镜杂志,2013,19(5):473-475.
[11]江莉.腹腔镜辅助与腹式肌瘤剔除术治疗子宫肌瘤临床比较[J].中国内镜杂志,2012,18(6):644-646.
[12]郭久柏,程玉芬,张琦.腹腔镜下宫颈肌瘤剔除术临床分析[J].中国现代医药杂志,2008,10(6):75-76.
[13]沈怡,闵洁,熊宙芳,等.超声刀在腹腔镜全子宫切除术中的作用[J].中国内镜杂志,2009,15(10):1059-1061.
[14]邱青梅.腹腔镜子宫肌瘤切除术术中出血的临床分析(附46例报告)[J].腹腔镜外科杂志,2013,18(3):232-234.
(吴静编辑)
·综述·
Hysterectomy for large uterus by bladder side and anatomical level separation method
Jie-ping LU1,Dan GENG1,Xiao-feng HAN1,Chang-li LIU1,Fu-jie ZHAO2
(1.Department of Gynecology and Obstetrics,Sujiatun district Maternity and Infant Hospital,Shenyang,Liaoning 110101,P.R.China;2.Department of Gynecology and Obstetrics,Shengjing Hospital of China Medical University,Shenyang,Liaoning 110101,P.R.China)
【Objective】To discuss the advantage and the feasibility of total laparoscopic hysterectomy treatment for large uterus or multiple myoma of uterus by bladder side and anatomical level separation method.【Methods】The observation group:22 patients with large uterus or multiple myoma of uterus and no fertility requirements,no malignant transformation and operation contraindication were collected in the treatment of total laparoscopic hysterectomy by bladder side,anatomical level separation method.The control group:A retrospective analysis with the treatment of conventional Total Laparoscopic Hysterectomy,a total of 21 patients as control,the cases selected conditions is similar with the observation group.Some indexes during and after operation were recorded.【Results】The observation group in the operation time,bleeding volume,off bed activity time and hospital stay were significantly less than the control group,the difference was statistically significant(P<0.01).There were no significant differences between the two groups in the postoperative body temperature and exhaust time(P>0.05).There was 1 case because the bladder mild injury into open abdominal operation treatment and 2 cases with 1postoperative chronic abdominal pain in the control group.【Conclusion】The Total Laparoscopic Hysterectomy treatment for large uterus or multiple myoma of uterus by bladder side,anatomical level separation method is safe and feasible,compared with conventional method of hysterectomy has advantages of short operation time,less bleeding volume,and duration from the bed and less hospitalization time and faster postoperative recovery.
large uterus;multiple uterus myoma;bladder side and anatomical level separation method;total laparoscopic hysterectomy
R713
A
1007-1989(2015)10-1085-05
2015-01-15

