C反应蛋白与血清乳酸判断老年患者危重急腹症感染预后的临床意义*
黄洋峰,蒋 薇,曾 杰
(1.四川省人民医院城东病区急诊科,成都 610101;2.四川省人民医院手术中心,成都 610072;3.四川省人民医院急诊科,成都 610072)
在临床实践中,诊断和判断危重急腹症及其预后主要是依据影像学检查与患者疼痛的性质、程度等临床症状。然而,临床研究表明,以患者疼痛为诊断参考标准只有47%~76%的准确性[1]。而老年急腹症合感染发病率高,早期诊断困难,且多伴有其他慢性疾病,病情复杂,病死率高[2]。若延迟判断又将大大增加急腹症的发病率和病死率。然而,目前尚无系统的诊断和预测危重急腹症的临床方案。因此在疼痛与影像学检查的基础上,建立一种简单而准确的检查方法成为判断与预测危重急腹症的迫切需要。乳酸(lactic acid,LAC)是体内葡萄糖无氧酵解的产物,它不仅是代谢性酸中毒的原因之一,而且是判断组织缺氧和血液灌流不足的重要指标,危重急腹症患者往往伴随LAC的升高[3-4];C反应蛋白(C-reactive protein,CRP)是指在机体受到感染或组织损伤时血浆中一些急剧上升的蛋白质,CRP水平在急性心肌梗死、创伤、感染、炎症、外科手术、肿癌浸润时迅速增高,可达正常水平的2000倍[5]。二者在判断与预测危重急腹症感染的临床使用价值尚未明确。本研究对本院2013年6月至2014年5月92例以危重急腹症感染收治入院手术的老年患者血清CRP和LAC变化情况进行评估并比较分析,以期为临床实践提供借鉴和参考依据。
1 资料与方法
1.1 一般资料 从2013年6月至2014年5月在本院进行手术的206例急腹症感染手术患者中选取92例危重急腹症感染老年手术患者(试验组),年龄72~86岁,平均(78.0±4.1)岁,男60例,女32例。根据ACCP指南,患者按感染严重程度分为4个亚组:全身炎性反应综合征(systemic inflammatory response syndrome,SIRS)组、脓毒血症组、重度脓毒血症组、脓毒血症并休克组;排除标准:(1)未签知情同意书患者;(2)精神病患者;(3)慢性胰腺炎患者;(4)肝肾功能障碍或不全患者;(5)年龄小于70岁患者。与此同时,采集92名健康老年人血清作为正常参考的对照组,其中男54例,女38例,年龄71~86岁,平均(77±3.9)岁,试验组与对照组性别、年龄比较差异无统计学意义(P>0.05),具有可比性。研究经伦理委员会批准,所有入选者均知情同意并签订知情同意书。
1.2 方法 血液标本的采集和保存:分别收集3mL于干燥管,静置1h后,4℃ 低温离心机4000r/min离心15min,收集上清保存于-80℃冰箱以备用。LAC采用东芝120TBAFR全自动生化分析仪进行测定,CRP采用免疫比浊法试剂盒测定(北京利德曼生化公司),所有检测均按仪器及试剂说明书操作。
1.3 观察指标 记录观察试验组的一般临床资料,包括感染严重程度、并发症等;危重急腹症急性疼痛期6h内各组血清LAC水平和CRP水平;评估对比试验组患者的预后情况与血清LAC水平和CRP水平的关系。
1.4 统计学处理 采用SPSS13.0统计学软件进行分析,计量资料以表示,组间比较采用单因素方差分析,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 患者一般情况 试验组中并发急性阑尾炎30例(32.61%),急性肠穿孔34例(36.95%),急性肠梗阻28例(30.43%)。出现SIRS者18例(19.57%),并发脓毒血症者24例(26.09%),并发重度脓毒血症40例(43.47%),出现脓毒血症性休克10例(10.87%)。术后恢复正常出院64例(26.09%),出现并发症住院时间延迟24例(69.57%),死亡4例(4.35%),见表1。
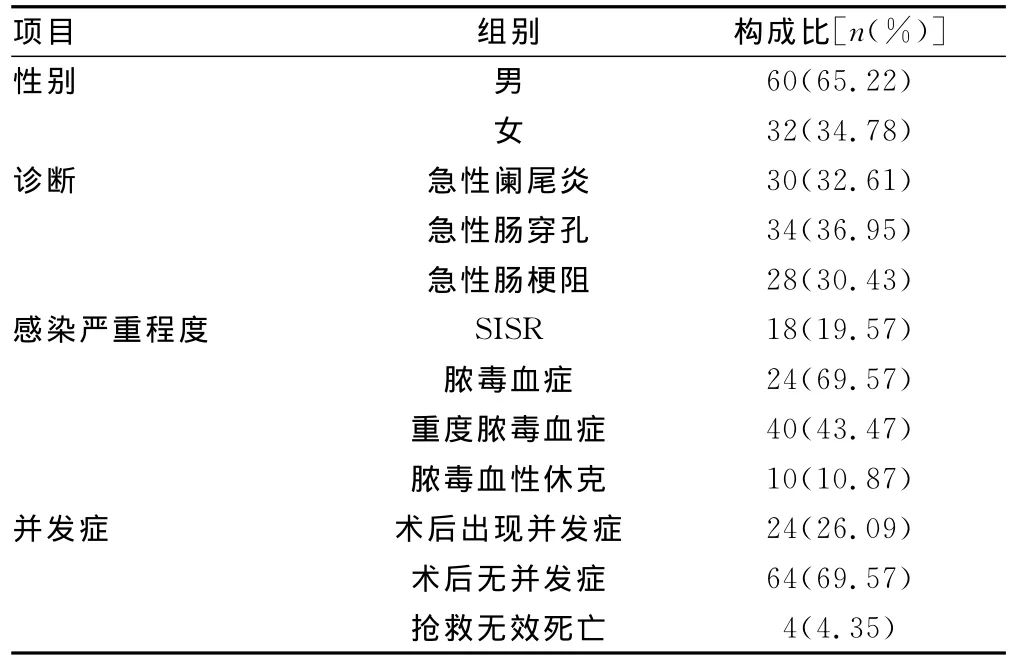
表1 试验组患者一般资料(n=92)
2.2 试验组与对照组血清CRP和血清LAC水平的比较 与对照组比较,SISR组、脓毒血症组、重度脓毒血症组和脓毒血症并休克组血清LAC水平与CRP水平均明显升高(P<0.05);试验组4组中,血清LAC水平与CRP水平均随着脓毒血症严重程度增加而升高,其中脓毒血症并休克组LAC水平明显比SISR组、脓毒血症组和重度脓毒血症组高(P<0.05),重度脓毒血症组LAC水平明显比SISR组和脓毒血症组高(P<0.05),而SISR组与脓毒血症组比较,差异无统计学意义(P>0.05);此外,与SISR组比较,脓毒血症组、重度脓毒血症组和脓毒血症并休克组CRP水平均明显升高(P<0.05),但脓毒血症组、重度脓毒血症组和脓毒血症并休克组组间两两比较,差异无统计学意义(P>0.05),见表2。
2.3 血清CRP和LAC与急腹症感染的相关性及预后 危重急腹症患者中,试验组CRP水平明显比对照组升高(r2=0.7908,P<0.01),试验组LAC水平明显比对照组升高(r2=0.7635,P<0.01),见图1;试验组中预后不良组血清CRP和LAC和水平明显较预后良好组高(P<0.05),见表3。
表2 各组血清CRP和血清LAC水平的比较()
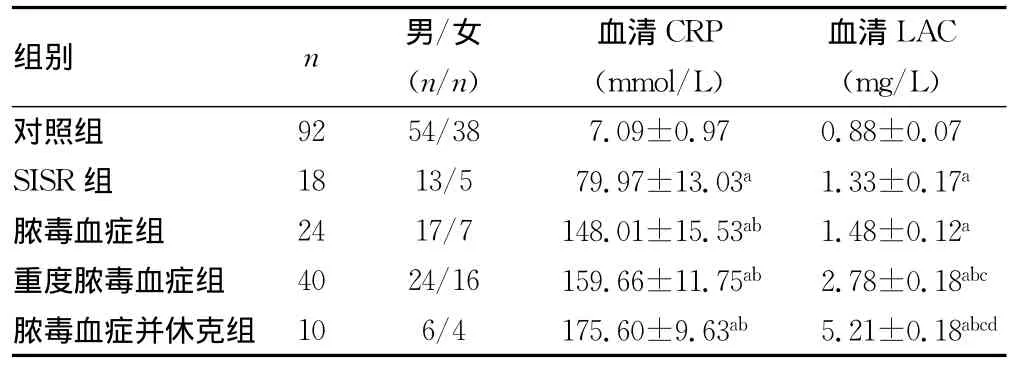
表2 各组血清CRP和血清LAC水平的比较()
a:P<0.05,与对照组比较;b:P<0.05,与SISR组比较;c:P<0.05,与脓毒血症组比较;d:P<0.05,与重度脓血症组比较。
组别 n 男/女(n/n)血清CRP(mmol/L)血清LAC(mg/L)38 7.09±0.97 0.88±0.07 SISR组 18 13/5 79.97±13.03a1.33±0.17a脓毒血症组 24 17/7 148.01±15.53ab 1.48±0.12a重度脓毒血症组 40 24/16 159.66±11.75ab 2.78±0.18abc脓毒血症并休克组 10 6/4 175.60±9.63ab 5.21±0.18对照组 92 54/abcd
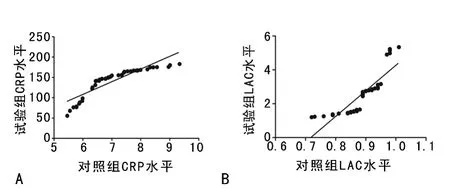
图1 CRP和LAC在危重急腹症感染的相关性分析
表3 预后良好组与预后不良组血清CRP和血清LAC水平的比较()
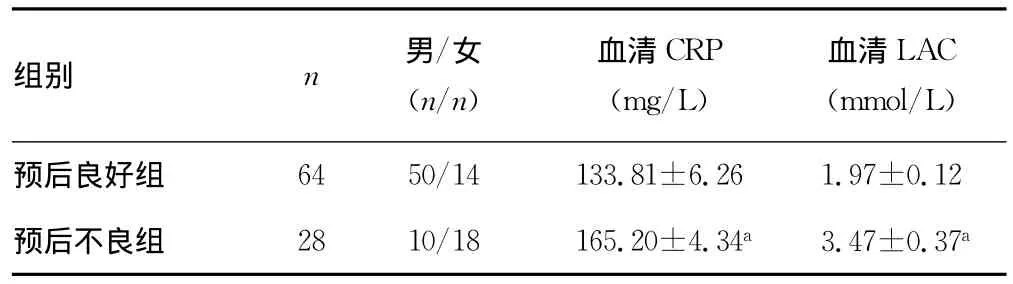
表3 预后良好组与预后不良组血清CRP和血清LAC水平的比较()
a:P<0.05,与预后良好组比较。
组别 n 男/女(n/n)血清CRP(mg/L)血清LAC(mmol/L)预后良好组 64 50/14 133.81±6.261.97±0.12预后不良组 28 10/18 165.20±4.34a 3.47±0.37a
3 讨 论
危重急腹症是临床上的常见疾病,常常危及到患者的生命,急腹症感染导致脓毒症以及合并多器官功能障碍综合征(multiple organ dysfunction sydrome,MODS)是危重急腹症患者主要的死亡原因,因此需要快速而准确地诊断。危重急腹症所导致的严重感染会使得炎症相关的细胞因子及炎症介质增加,如外周血肿瘤坏死因子(TNF-α)、白细胞介素-6(IL-6)、血栓素A2(TXA2)、前列环素(PGI2)等均有不同程度的增加,从而直接诱导MODS的发生,增加死亡风险[6-7]。目前临床上主要依靠病史、查体、实验室及影像学检查来查找明确病因,但仍无统一的判断其严重程度的指标。临床上较常用的实验室指标有血培养、降钙素原、D-二聚体、IL-6、血清淀粉样蛋白A、中性粒细胞VCS参数等[8]。血培养是诊断脓毒血症的金标准,但其至少需要48h,且阳性率不高,在快速诊断中可行性差。LAC是体内葡萄糖无氧酵解的产物,它不仅是代谢性酸中毒的原因之一,而且是判断组织缺氧和血液灌流不足的重要指标[8]。CRP是机体在应激状态下由肝脏合成的一种急性相反应蛋白,危重急腹症感染引起的应激反应会导致CRP水平升高,测定血清CRP水平有利于患者病情变化及治疗疗效的监测[9]。
本研究同步检测老年患者血清CRP与LAC两项指标,通过比较分析,评价二者在危重急腹症感染患者中的判断与预测预后的临床使用价值。研究结果显示,血清CRP和LAC水平随着脓毒血症严重程度增加而升高,提示血清CRP和LAC的水平与急危重症感染的严重程度高度相关。同时,预后不良组血清CRP和LAC浓度明显比预后良好组高,说明二者的浓度水平与急腹症感染预后高度相关。血清LAC在危重急腹症感染致SISR与轻度脓毒血症时水平升高差异并不明显,危重急腹症感染致脓毒血症,重度脓毒血症以及脓毒血症性休克时,LAC各阶段差异比较明显。而CRP在危重急腹症感染致SISR与轻度脓毒血症时水平升高差异比较明显,但危重急腹症感染程度较重阶段时差异不明显。结果提示,CRP水平对危重急腹症感染早期轻度时有较好预测性,而LAC对危重急腹症感染程度较严重时有较好的预测性。本研究观察了危重急腹症感染早期(6h)CRP和LAC对患者预后作用,未进行多时间点的动态观察,在以后的临床研究工作中将进一步探讨。
当前,越来越多的研究趋向于多个生物标记物共同评价危重急腹症感染的预后。本研究通过同步检测血清CRP与LAC两项指标,并进行比较分析,发现危重急腹症感染患者血清CRP与血清LAC对感染预后的预测均具有重要参考意义,CRP水平对急腹症感染早期轻度时有较好的预测性,而LAC对急腹症感染程度较严重时有较好的预测性。在临床实践中,发挥各项指标的优势,综合评价,可提高对危重急腹症感染患者的诊断和预后的准确性。同时,也有利于指导临床用药。
[1]Rosen MP,Sands DZ,Longmaid HE,et al.Impact of abdominal CT on the management of patients presenting to the emergency department with acute abdominal pain[J].AJR Am J Roentgenol,2000,174(5):1391-1386.
[2]贺华勇,郭伟,杨德民,等.老年急腹症合并感染性休克患者的临床特点与治疗分析[J].广东医学,2007,28(7):1130-1132.
[3]Verma I,Kaur S,Goyal S,et al.Diagnostic value of lactate levels in acute abdomen disorders[J].Indian J Clin Biochem,2014,29(3):382-385.
[4]王明达,邹文武.血清乳酸监测对判断危重病人预后的价值[J].医学临床研究,2011,28(12):2316-2318.
[5]白彩娟,吉尚戎.C-反应蛋白研究进展及热点争议[J].兰州大学学报(自然科学版),2013,59(3):361-376.
[6]杨珂珂,李志军,陈琳洁,等.系统性红斑狼疮伴发急腹症的诊治思考-附18例临床分析[J].现代生物医学进展,2006,6(12):86-87.
[7]方步武,邱奇,吴咸中,等.急腹症并发多器官功能障碍综合征细胞因子及炎症介质与肽类激素的变化[J].中国危重病急救医学,2003,15(1):19-22.
[8]刘杨,马少林,王学斌,等.降钙素原、D-二聚体与乳酸对脓毒血症患者预后评估的临床价值研究[J].内科急危重症杂志,2011,17(1):17-18.
[9]Salem TA,Molloy RG,O′Dwyer PJ.Prospective study on the role of C-reactive protein(CRP)in patients with an acute abdomen[J].Ann R Coll Surg Engl,2007,89(3):233-237.

