血红蛋白水平监测对晚期NSCLC化疗疗效及预后的影响
熊柳冰李秋丽陈 蕾▲
1.汕头大学医学院附属肿瘤医院肿瘤内科,广东汕头 515031;2.内蒙古民族大学医学院,内蒙古通辽 028043
血红蛋白水平监测对晚期NSCLC化疗疗效及预后的影响
熊柳冰1李秋丽2陈 蕾1▲
1.汕头大学医学院附属肿瘤医院肿瘤内科,广东汕头 515031;2.内蒙古民族大学医学院,内蒙古通辽 028043
目的通过回顾性分析研究晚期非小细胞肺癌(NSCLC)患者初诊时和化疗后贫血的发生情况,探讨初诊时贫血和化疗后贫血对NSCLC化疗疗效及生存预后的影响。方法收集2003年5月~ 2010年11月汕头大学医学院附属肿瘤医院内科收治的不可手术切除的晚期184例NSCLC的病历资料。按初诊时血红蛋白(Hb)将患者分成贫血组和非贫血组。男性Hb<120g/L,女性Hb<l10g/L定义为贫血。两样本率的比较采用x2检验,生存分析采用Kaplan-Meier乘积法和log-rank检验,多因素分析采用COX逐步回归模型。结果184例患者中初诊时伴贫血31例(16.8%),随着化疗周期数的增加,贫血的发生率逐渐升高,第2周期及第4周期化疗后相应的贫血发生率分别62%(114/184),76.6%(111/145),P<0.001。NSCLC 初诊时有无贫血对化疗疗效差别无统计学意义(P=0.235),而无论是2周期还是4周期化疗后贫血都与化疗有效率显著相关(P<0.001)。贫血组的中位生存期11个月,1年生存率41.9%,无贫血组12个月,1年生存率53.6%,差异无统计学意义(P=0.921);COX 模型回归显示PS评分(P=0.004)和基础白蛋白水平(P=0.001)是晚期NSCLC 的独立预后因素。结论晚期NSCLC患者无论是治疗前还是治疗后贫血的发生率均高,需引起临床医生的重视,初诊时贫血对化疗效果及预后虽然没有明显影响,但化疗后贫血与化疗疗效显著相关。而基础白蛋白水平和PS评分是晚期NSCLC患者的独立预后因素。
非小细胞肺癌;贫血;化疗;预后
肺癌是全世界癌症死亡原因之首。非小细胞肺癌(non-small cell lung cancer,NSCLC)是肺癌的最主要病理类型。有文献报道,约50%的肺癌患者在病程中会发生贫血[1-2]。NSCLC患者合并贫血既与癌症本身病情进展有关,也与放疗或化疗的毒副作用相关[3]。癌症患者合并贫血常导致患者疲劳感,严重影响患者的生活质量、后续治疗[3-5]。有研究已表明肿瘤患者合并贫血可导致肿瘤耐药及侵袭性增强,降低NSCLC的放化疗疗效,甚至缩短患者的生存期[6-7]。也有的研究认为贫血不会影响肺癌患者的生存[8]。但仍有研究结果表明贫血对各分期NSCLC患者的预后相关性有差异。本研究旨在了解贫血在晚期NSCLC中的发生情况,重点探讨初诊时贫血及治疗后贫血是否会影响化疗疗效及血红蛋白水平(hemoglobin,Hb)是否为晚期NSCLC的独立预后因素,报道如下。
1 资料与方法
1.1 一般资料
回顾2003年5月~2010年11月汕头大学医学院附属肿瘤医院内科收治的不可手术切除的晚期184例NSCLC的病历资料。通过SPSS18.0数据库收集了如下数据:住院号、姓名、年龄、性别、病理类型、分期、体重、PS评分、白蛋白、有无放疗、化疗方案、疗效评价、生存期、初诊时血红蛋白、化疗2周期化疗后最低的血红蛋白、化疗4周期化疗后最低的血红蛋白。
1.2 随访
184例患者均采用电话随访及书信随访的形式,无失访。生存期自明确诊断第1天起计算,生存时间以月表示。
1.3 研究方法
根据《内科学》所采用的适合我国成人的贫血诊断标准:男性<120g/L,女性<110g/L判断贫血。采用日本Sysmex公司生产的XT-1800i全自动血液分析仪测定患者的血红蛋白水平。按照RECIST实体瘤疗效评价标准将治疗效果分为完全缓解(complete response,CR)、部分缓解(partial response,PR)、稳定(stable disease,SD)和进展(progression,PD),客观有效率为(CR+PR)%。
1.4 统计学方法
采用SPSS18.0统计软件包进行数据处理。两样本率的比较采用x2检验,生存分析采用Kaplan-Meier乘积法、log-rank检验。多因素分析采用COX逐步回归模型,P<0.05判断为差异具有统计学意义。
2 结果
2.1 一般临床特征
根据初治前患者的Hb水平,按照内科学贫血诊断标准,将184例不可手术切除的ⅢB期、Ⅳ期NSCLC患者分为贫血组和无贫血组,31例患者初诊时伴有贫血,153例患者初诊时不伴贫血。贫血组中位年龄59岁(28 ~ 73岁),无贫血组中位年龄58岁(27 ~ 77岁)。男137例,中位年龄57岁,女47例,中位年龄59岁。病程中接受放疗者105例,无接受放疗者79例。ECOG评分0分3例,1分109例,2分71例,3分1例。按UICC肺癌的临床分期标准,ⅢB期54例,Ⅳ期130例。按病理类型分为腺癌78例,鳞癌72例,大细胞癌5例,腺鳞癌4例,其他或仅有细胞学检查的25例。第1、2周期化疗含铂方案176例,非含铂方案8例。第3、4周期化疗含铂方案128例,非含铂方案17例。两组患者的年龄、分期、病理类型、PS评分、有无放疗的构成比,差异无统计学意义(P>0.05),而两组间性别,差异有统计学意义(P<0.001)。患者的一般临床特征见表1。
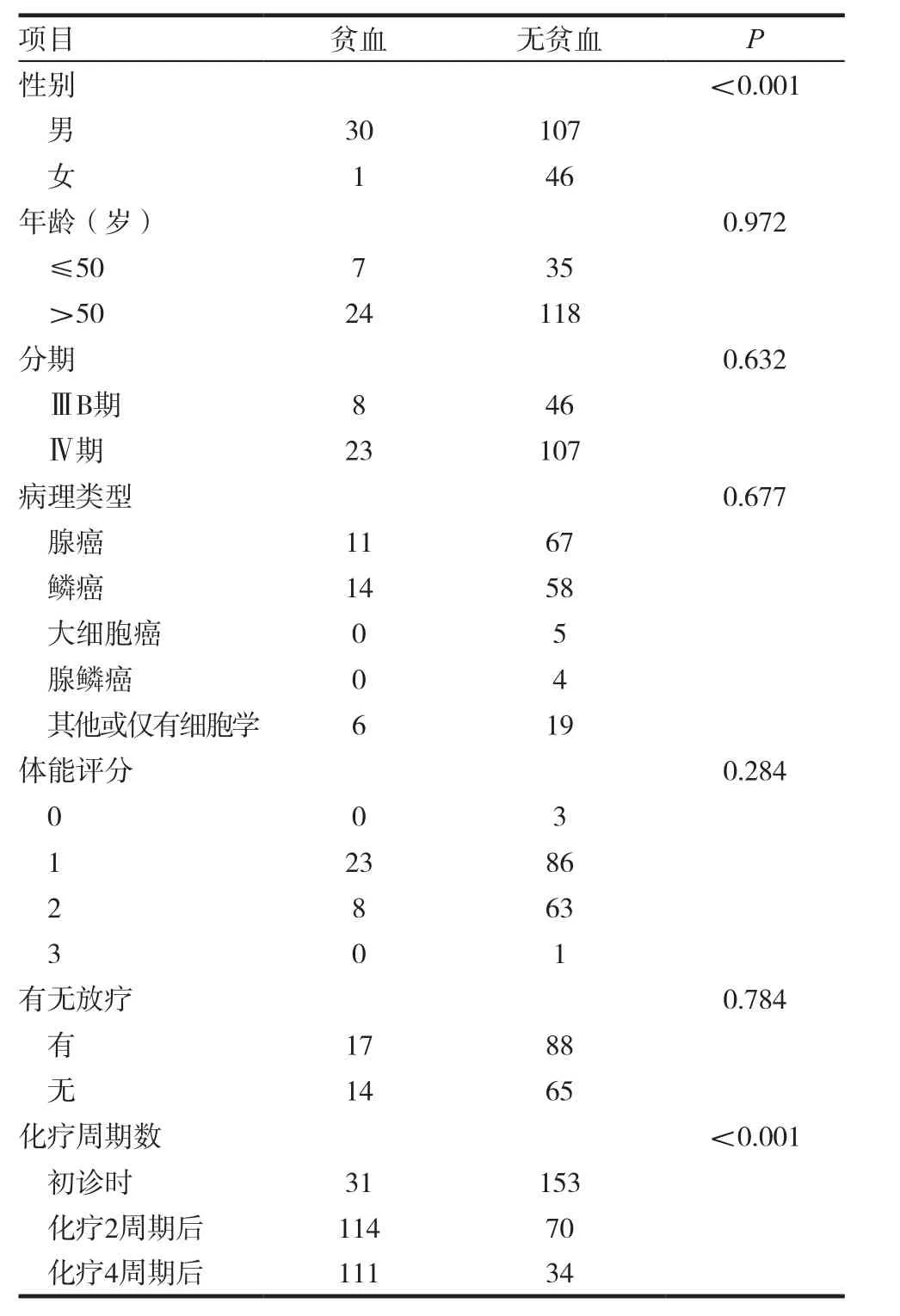
表1 患者的一般临床特征
2.2 贫血发生情况
治疗前贫血发生率为16.8%(31/184)。化疗2个周期后贫血发生率62.0%(114/184),化疗4个周期后贫血发生率为76.6%(111/145),差异有高度统计学意义(x2=132.301,P<0.001)。本研究共入组男性患者137例,治疗前贫血患者30例,无贫血者107例,贫血发生率21.9%,女性患者47例,治疗前贫血患者1例,无贫血患者46例,贫血发生率2.1%,差别有统计学意义(x2=13.179,P<0.01)。化疗2周期后男性贫血者83例,无贫血者54,贫血发生率60.6%,女性贫血者31例,无贫血者16例,贫血发生率66.0%,差别无统计学意义(x2=0.429,P=0.513)。化疗4周期后男性贫血者85例,无贫血者23例,贫血发生率78.7%,女性贫血者26例,无贫血者11例,贫血发生率70.3%,差别无统计学意义(x2=1.092,P=0.296)。从上述数据可看出,化疗前性别对贫血的发生差异有统计学意义,而化疗后不同性别在贫血发生率方面则无显著差异。但无论是男性还是女性患者,随着化疗周期数的增加,男女患者间贫血的发生率均逐渐升高。
2.3 贫血与化疗疗效的关系
本研究完成2周期化疗者184例,其中治疗前贫血者31例,CR+PR达10例,SD+PD 21例,无贫血者153例,CR+PR 67例,SD+PD 86例。差别无统计学意义(x2=1.409,P=0.235),尚不能得出治疗前贫血影响化疗疗效的结论。完成2周期化疗后贫血114例,2周期时疗效CR+PR达34例,SD+PD 80例,无贫血者70例,CR+PR 43例,SD+PD 27例,化疗后无贫血组比贫血组有更高的客观有效率(61.4% vs 29.8%),差别具有高度统计学意义(x2=17.80,P<0.001),可认为化疗后贫血对疗效有明显影响。完成4周期化疗后贫血111例,4周期时疗效CR+PR达48例,SD+PD 63例,无贫血者34例,CR+PR 26例,SD+PD 8例,化疗后无贫血组比贫血组有更高的客观有效率(76.5% vs 43.2%),差异具有高度统计学意义(x2=11.499,P=0.001),再次证明化疗后贫血会降低化疗的效果。
2.4 贫血与生存期的关系
184例患者的中位生存期为12个月,1年生存率51.6%,2年生存率15.2%。初诊时贫血组的中位生存期11个月,1年生存率41.9%,2年生存率16.1%,3年生存率6.4%;初诊时无贫血组12个月,1年生存率53.6%,2年生存率15.0%。两者的差异无统计学意义(x2=0.010,P=0.921)。而化疗2周期后贫血组中位生存期时间12个月,1年生存率49.1%,2年生存率14.0%;无贫血组中位生存期时间13个月,1年生存率55.7%,2年生存率17.1%,两者的差异同样无统计学意义(x2=0.753P=0.385)。
2.5 晚期NSCLC的预后分析
2.5.1 NSCLC预后的单因素分析 在性别、年龄分期、病理类型、PS评分、基础体重、白蛋白值、放疗、初治贫血、化疗后贫血等众多因素中,单因素分析示PS评分(P=0.003)、基础白蛋白(P=0.000)是NSCLC的预后不良因素,单因素分析结果见表2。2.5.2 NSCLC预后的多因素分析 将上述影响NSCLC预后的因素纳入COX多因素回归分析模型中,最终得出PS评分(P=0.004)和基础白蛋白值(P=0.001)是NSCLC的独立预后因素;COX多因素回归结果见表3。
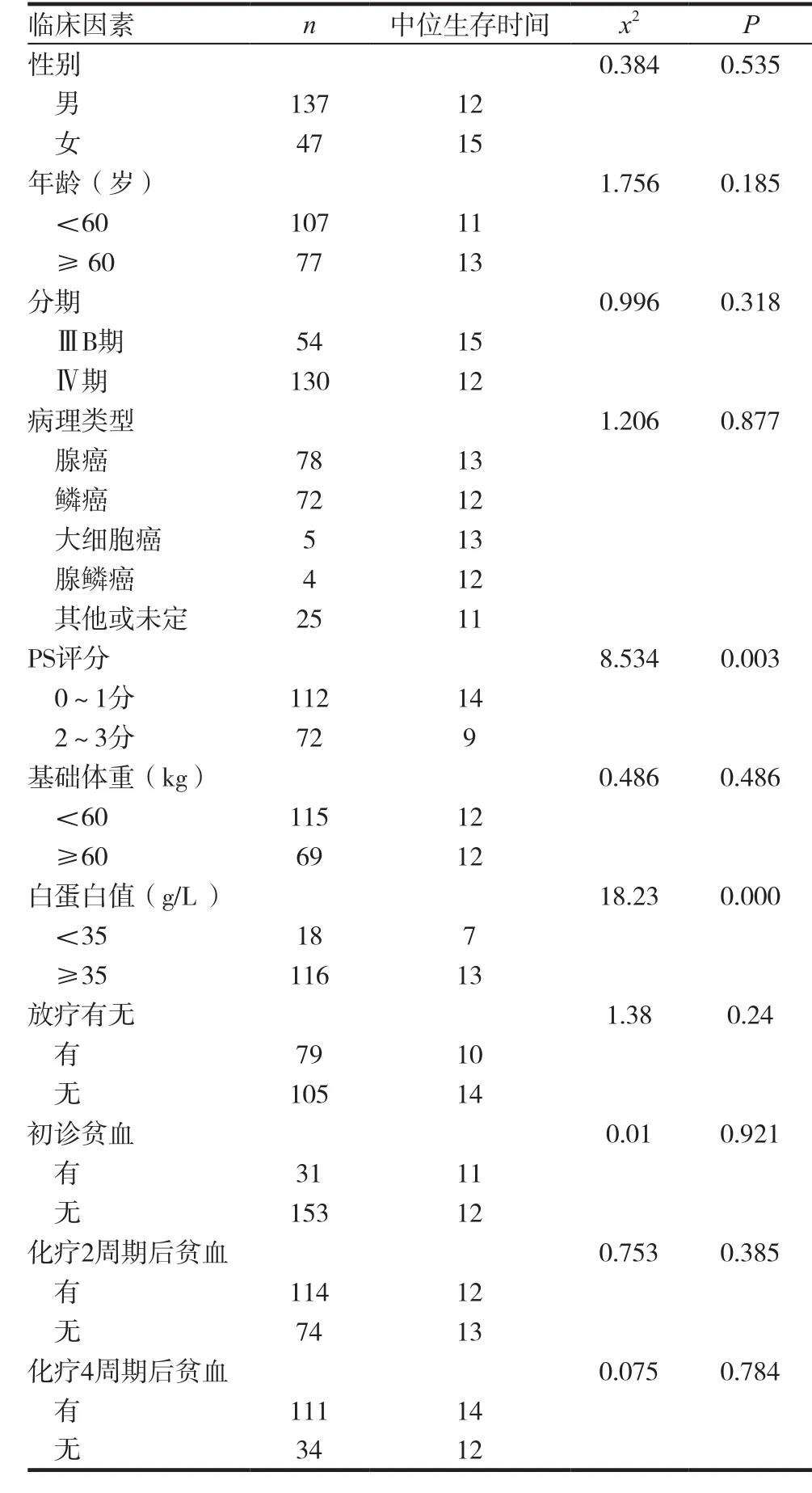
表2 晚期非小细胞肺癌预后的单因素分析
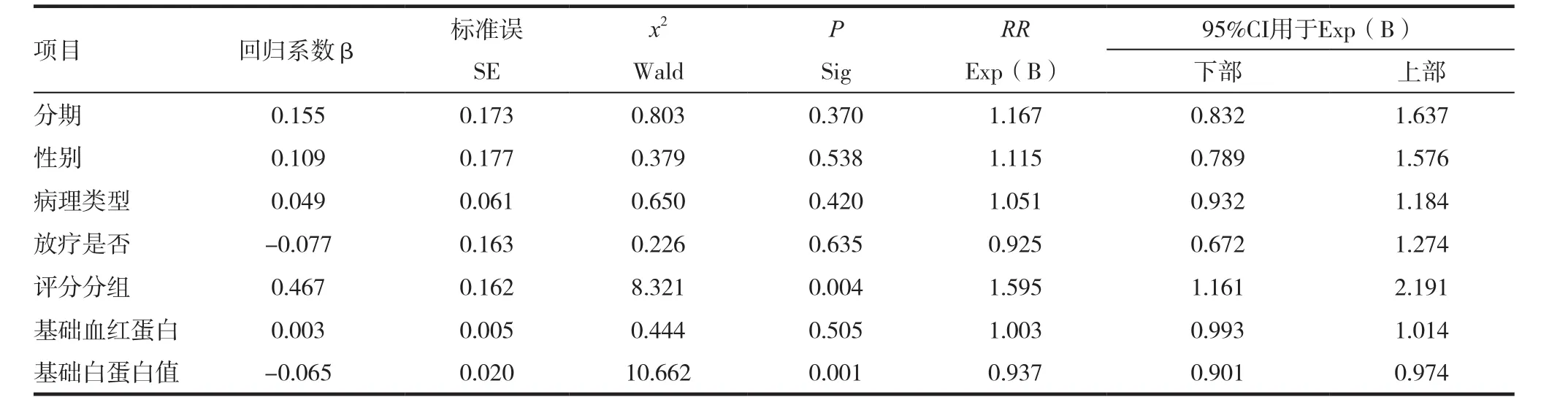
表3 晚期非小细胞肺癌预后的多因素分析
3 讨论
研究表明,贫血可引起肿瘤组织乏氧,而乏氧影响肿瘤放化疗的疗效,导致肿瘤耐药或者肿瘤进展,进而缩短了患者的生存时间,所以HB水平是可能影响肺癌患者的预后因素。
本研究入组不可手术切除的184例晚期NSCLC,初诊贫血发生率为16.8%。化疗2个周期后贫血发生率62.0%,化疗4个周期后贫血发生率为76.6%,贫血的发生率随着化疗周期数的增加而逐渐升高,差异有高度统计学意义(P<0.001),这与Kosmidis等[9]报道的相一致。Ludwig等[10]也发现贫血发生率随着化疗周期的增加而增加。由于已有研究表明铂类的骨髓抑制作用和肾毒性可增加接受含铂联合化疗方案肺癌患者的贫血发生率,而本研究接受化疗的患者中约76%接受的是含铂方案的联合化疗,所以本研究未针对不同化疗方案进行分层分析。本研究就贫血和化疗疗效的分析显示,初诊时有贫血组化疗后临床缓解率32.3%,而无贫血组43.8%,差异无统计学意义(P=0.235),未能得出治疗前贫血影响化疗疗效的结论。这跟赵文华等[11]的报道不一致。这可能与本研究入组患者初诊时的贫血发生率较低有关,而赵文华等[11]入组患者的初诊时贫血发生率高达29.29%。曾晓梅等[12]研究入组患者的初诊贫血发生率为12.6%,与本研究的相近,也未得出治疗前贫血影响临床获益率的结果。本研究进一步发现,化疗后将患者也分为贫血组和非贫血组,无论是2周期化疗后还是4周期化疗后,其客观有效率均明显低于无贫血组(P<0.001)。吴飞雪[13]通过分析化疗前后肿瘤性贫血与疗效的关系,发现无论是治疗前还是治疗后贫血均影响化疗疗效(P<0.05),化疗效果同血红蛋白浓度呈正相关,化疗后贫血可能存在耐药因素,影响疗效。徐朝久等[14]通过实验研究贫血对肿瘤化疗疗效的影响,发现化疗后肿瘤生长受到抑制,随后肿瘤又再生长,化疗后贫血组的肿瘤生长延迟时间要短于非贫血组(6.3d∶9.3d),被纠正的贫血组的肿瘤生长延迟时间与对照组大致相仿(9.3d),证明了贫血可降低肿瘤化疗疗效。总而言之,本研究及多数学者的研究发现癌症患者合并贫血会降低化疗效果。
本研究分析了初诊前贫血和NSCLC预后的关系,初诊贫血组的中位生存期11个月,1年生存率41.9%;无贫血组12个月,1年生存率53.6%,两者的差异无明显统计学差异(P=0.921)。同样分析了治疗后贫血和NSCLC预后的相关性,也是阴性结果。这与曾晓梅等[12]报道的相一致,虽然血红蛋白水平对NSCLC的总生存时间无统计学意义,但从数据上看,非贫血组较贫血组有延长生存时间的趋势。但多项研究[15-16]显示治疗前的血红蛋白水平是影响肺癌患者生存期的独立预后因素之一。徐崇安[17]发现肺癌贫血组的患者生存期明显短于未贫血者(9个月vs 14个月,P<0.001)。但以上关于贫血对肺癌预后的研究未对肺癌分期进行分层分析,顾琳萍等[18]发现NSCLC中Ⅲ期患者中贫血与无贫血组的生存期差异有统计学意义(P=0.035),而I、Ⅱ、Ⅳ期患者中贫血对生存期的影响无统计学意义。而赵文华等[11]发现无贫血组生存期长于贫血组(P<0.001),但分层分析显示IllB期、Ⅳ期及腺癌、未分化癌的生存期差异有统计学意义(P<0.05),ⅢA期及腺鳞癌、鳞癌生存期差异无统计学意义(P>0.05)。目前关于贫血和NSCLC预后的报道不全一致,可能受入组病例数、病理类型、分期、患者后续治疗、有无靶向治疗和身体其他情况影响,未能对总生存时间产生影响。
因此,Hb对NSCLC患者预后的预测价值有多大意义,还需更多的临床及实验研究来证实。可能在疾病病程的不同时期,贫血对NSCLC患者有着不同的预后意义,治疗前Hb可能与LDH升高的意义相似,反映肿瘤负荷,治疗中发生的贫血不同程度的影响着预后。虽然Hb对NSCLC预后的影响尚存争议,但总体来讲,多数研究支持贫血是NSCLC患者的不良预后因素。
[1] Aoe K,Hiraki A,Maeda T,et al.Serum hemoglobin level determined at the first presentation is a poor prognostic indicator in patients with lung cancer[J].Internal Medicine,2005,44(8):800-804.
[2] Waters JS,O’Brien ME,Ashley S.Management of anemia in patients receiving chemotherapy[J].J Clin Oncol,2002,20:601-603.
[3] Beguin Y.Prediction of response and other improvements on the limitations of recombinant human erythropoietin therapy in anemic cancer patients[J].Haematologica,2002,87(11):1209-1221.
[4] Curt GA,Celia D.Impact of cancer related fatigue on the lives of patients: new finds from the fatigue coalition[J].The Oncoogist,2005,5:353-360.
[5] Jacobsen PB,Thors CL,Cawley M,et al.Relation of decline in hemoglobin to cognitive functioning and fatigue during chemotherapy treatment[J].Proc ASCO,2002,21:386a.
[6] Semenza GL.HIF-1 and tumor progression:pathophysiology and therapeutics[J].Thends Mol Med,2002,8(4):62-67.
[7] Dunst J.The use of epoetin alfa to increase and maintain hemoglobin levels during radiotherapy[J].Semin Oncol,2001,28(l8):42-48.
[8] Gauthier I,Ding k,Winton T,et al. Impact of hemoglobin levels on outcomes of adjuvant chemotherapy in resected non-small cell lung cancer the JBR.10 trial experience[J]. Lung Cancer,2007,55:357-363.
[9] Kosmidis P,Krzakowski M.Anemia profiles in patients with lung cancer what have we learned from the European Cancer Anemia Survey(ECAS)[J].Cancer,2005,50(3)401-412.
[10] Ludwig H,Van-Belle S,Barrett-Lee P,et al.Th European Cancer Anemia Survey(ECAS):a large multinational,prospective survey defining the prevalence incidence,and treatment of anemia in cancer patients[J] Eur J Cancer,2004,40(15):2293-2306.
[11] 赵文华,宋向群,于起涛,等.贫血对晚期非小细胞肺癌患者治疗疗效及生存预后的影响[J].中国癌症防治杂志,2011,3(4):312-315.
[12] 曾晓梅,候梅,等.贫血对肺癌患者化疗疗效及预后的影响[A].第七届全国癌症康复与姑息医学大会大会论文集和专题讲座[C].2011.
[13] 吴飞雪.化疗前后肿瘤性贫血的变化与疗效的关系及相关因素分析[J].中国当代医药,2013,20(19): 42-44.
[14] 徐朝久,张灿珍,胡智兴,等.贫血对肿瘤化疗疗效影响的实验研究[J].临床肿瘤学杂志,2003 (3):200-203.
[15] Xu C,Gao Y,Li L,et a1.Impact of anemia on chemotherapy efficacy and prognosis in patients with advanced non-small cell lung cancer[J].Zhongguo Fei A Za Zhi,2010,13(10):968-974.
[16] de Castro J,Belda-Iuiesta C,Isla D,et al.Earl intervention with epoetin beta prevents severe anemi in lung cancer patients receiving platinum-based chemotherapy:a subgroup analysis of the NeoPreven study[J].Lung Cancer,2008,59(2):211-218.
[17] 徐崇安,李琳,高艳,等.癌性贫血对肺癌患者生活质量及预后的影响[J].中华肿瘤防治杂志,2010(10)763-766.
[18] 顾琳萍,郑莹,吴春晓,等.贫血对非小细胞肺癌预后的影响[J].肿瘤,2008,28(7):605-608.
Influence of hemoglobin level on chemotherapy efficacy and survival prognosis of patient with advanced non-small cell lung cancer
XIONG Liubing1LI Qiuli2CHEN Lei1
1.Depatment of Oncology,Medical College of Shantou University Affiliated Cancer Hospital, Shantou 515031, China; 2. Medical College, Inner Mongolia National University,Tongliao 028043, China
ObjectiveTo retrospectively analyze the diagnosis and the occurrence of anemia in advanced non-small cell lung cancer (Non-small cell lung cancer, NSCLC) after chemotherapy in patients, and investigate the impact of anemia and explore newly diagnosed anemia after chemotherapy for NSCLC chemotherapy and survival prognosis.Methods184 cases medical records with advanced unresectable of NSCLC admitted in Affiliated Tumor Hospital of Shantou University Medical from May 2003 to November 2010 were collected. When diagnosed by hemoglobin ( Hb) patients were divided into anemia group and nonanemic group. Men Hb<120g/L, women Hb<l10g/ L was defined as anemia. Were compared using two sample rate ofx2test, using the Kaplan-Meier survival analysis and log-rank product method test, multivariate analysis using COX regression model.Results184 cases of anemia with 31 cases newly diagnosed (16.8%), with the increase in the number of cycles of chemotherapy, the incidence of anemia increased gradually after the second cycle and 4 cycles of chemotherapy, respectively, corresponding to 62% incidence of anemia (114/184), 76.6% (111/145),P<0.001. When newly diagnosed NSCLC chemotherapy with or without anemia on the difference was not statistically significant(P=0.235),but whether it was two cycles or after 4 cycles of chemotherapy were significantly associated with anemia and chemotherapy effective rate (P<0.001). The median survival of 11 months anemia group, 1-year survival rate was 41.9%, non-anemic group 12 months, 1-year survival rate was 53.6%,the difference was not statistically significant(P=0.921); COX regression display PS score (P=0.004) and basic albumin levels(P=0.001) were independent prognostic factors for advanced NSCLC.ConclusionAdvanced NSCLC treatment either before or after treatment, high rates of anemia, need to arouse the attention of clinicians, anemia at diagnosis Although chemotherapy and prognosis of no significant impact, but anemia after chemotherapy was significantly associated with chemotherapy. The foundation albumin levels and PS score is an independent prognostic factor in patients with advanced NSCLC.
Non-small cell lung cancer; Chemotherapy; The prognosis of anemia; Prognosis
R734.2
A
2095-0616(2015)05-16-05
2014-12-22)
▲通讯作者

