急性ST 段抬高心肌梗死患者平均血小板体积与心功能的关系
王新宇 祖凌云 高炜
急性ST 段抬高心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者入院初始平均血小板体积(mean platelet volume,MPV)对冠状动脉病变程度[1]、再灌注效果[2]以及住院期间死亡率[2-3]的预测价值已有较多研究证实,而有关STEMI 急性期MPV 的动态变化及其与心功能的相关性研究较少,尤其接受直接经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的患者,鲜有报道。本文观察行直接PCI 的STEMI 患者住院1周内MPV 的系列变化,旨在探讨其与反映心功能的参数Killip 分级的关系。
1 对象与方法
1.1 研究对象
连续入选2010 年1 月至2013 年3 月于发病12 h 内在北京大学第三医院行直接PCI 的STEMI患者357 例。STEMI 的诊断符合中华医学会心血管病学分会2010 年《急性ST 段抬高型心肌梗死诊断与治疗指南》诊断标准[4]。排除标准:(1)患者合并急慢性感染、肝肾功能不全、血液系统疾病、严重出血、自身免疫性疾病、恶性肿瘤、严重创伤、非动脉粥样硬化导致的急性心肌梗死等情况;(2)发病前服用抗血小板药物1 周以上患者。
1.2 观察指标
所有患者于急诊就诊时(直接PCI 术前)、PCI 术后24 h、72h 和7 d 分别采集外周静脉乙二胺四乙酸(EDTA)抗凝血2 ml,样本在采集30 min 内用日本的Sysmex XE 2100 自动全血细胞分析仪检测血常规得到MPV 等血小板相关参数;所有患者均于入院24 h 内由2 位不同的心血管医师确定患者的Killip 心功能分级[5],定义Killip 分级≥2 级为心功能较差者。血清血脂、空腹血糖、肌酸酐、心肌酶等血生化指标使用美国Beckman 的AU 5400 自动生化分析仪检测。患者入院2 d 内在床旁由GE-Vivid 7 机器行超声心动图检测,用Simpson's 方法计算得到左心室射血分数(LVEF)。
1.3 治疗情况
所有患者于PCI 术前顿服阿司匹林300 mg 及氯吡格雷450 mg 或600 mg,术中酌情应用血小板糖蛋白Ⅱb/Ⅲa 抑制剂替罗非班,术后常规皮下注射低分子肝素(100 U/kg)3 ~5 d,长期服用阿司匹林100 mg,每日1 次;氯吡格雷75 mg,每日1 次。根据临床情况,给予β 阻滞剂、硝酸酯类药物、血管紧张素转化酶抑制剂或血管紧张素Ⅱ受体拮抗剂和他汀类降脂药物等治疗。
1.4 统计学方法
所有数据用SPSS 19. 0 软件进行处理。连续性变量用 珋±s 表示,非正态分布数据采用中位数(最小值,最大值)描述;重复测量方差分析用来比较不同时间点血液学参数的变化,用最小显著差异法(LSD)检验两两之间的差异;计量资料用组间比较采用独立样本t 检验,计数资料用χ2检验;非正态分布的数据组间比较采用秩和检验。采用Logistic 回归模型,变量筛选方法为逐步后退法(backward:Wald),进入标准为P <0. 05,剔除标准为P >0. 1,分析急诊就诊MPV 与较差心功能(Killip 分级≥2 级)的关系。以P <0. 05 为差异有统计学意义。
2 结果
2.1 基本临床资料
357 例STEMI 患者中,男288 例(80.7%),平均年龄(61.1 ±13.5)岁。其中前壁心肌梗死175 例(49.0%)、合并糖尿病122 例(34.2%)、高血压病185 例(51.8%)和高脂血症130 例(36.4%);既往有吸烟史227 例(63.6%)、冠心病家族史53 例(14.8%);发病至就诊时间0.5 ~11(4.8 ±3.9)h,发病至再灌注时间2 ~12.5(5.4 ±3.5)h,就诊至第一次抽血时间0.5 ~1.5(0.8 ±0.5)h。其中临床心功能较差患者(Killip 分级≥2 级)较Killip 分级1 级患者年龄更大(P <0.001),合并糖尿病患者更多(P <0.001),ST 段回落程度更差,空腹血糖、N末端脑利钠肽前体(NT-proBNP)和高敏C 反应蛋白(hs-CRP)水平更高(P 均<0.001),LVEF 值更低(P <0.001),见表1。
2.2 STEMI 急性期MPV 及血小板其他参数的动态变化
MPV 于急诊就诊时达到最高值(10.13 ±1.03)fL,直接PCI 术后24 h 后开始迅速下降,直至术后7 d(F =253,P <0.05)。与之相反,血小板体积分布宽度(platelet distribution width,PDW)在急诊就诊时最低,直接PCI 术后24 h ~7 d 维持在高水平(F=1064,P <0.05)。血小板计数于直接PCI 术后72 h 显著降低至(188 ±52)×109/L,术后7 d 恢复至急诊就诊水平(F=23,P <0.05,图1)。

表1 不同Killip 分级患者临床资料的比较
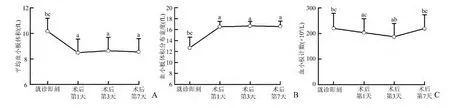
图1 357 例STEMI 患者发病1 周内平均血小板体积(A)、血小板体积分布宽度(B)和血小板计数(C)的动态变化
2.3 不同Killip 分级在心肌梗死急性期不同时间点MPV 的比较
Killip 分级≥2 级的患者在急诊就诊、直接PCI术后1 d、3 d 及7 d MPV 均高于Killip 分级1 级患者(图2)。
2.4 Killip 分级的多因素分析
在校正了年龄、糖尿病、高血压病、是否前壁心肌梗死、空腹血糖、发病至就诊时间、直接PCI 后ST段回落及发病前是否有心绞痛等混杂因素后,Logistic 回归分析显示,急诊就诊时较高的MPV 是较差心功能(Killip 分级≥2 级)的独立预测因子(OR 1.671,95% CI 1.177 ~2.222,P <0.05),见表2。
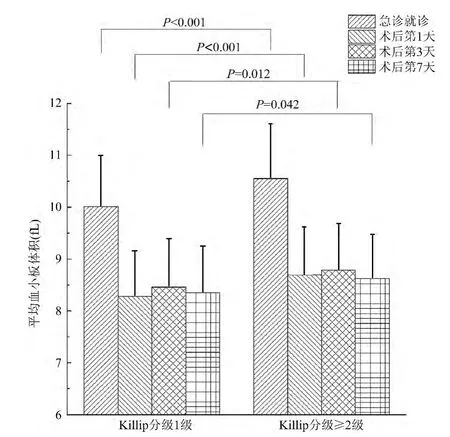
图2 Killip 分级1 级的患者(279 例)与Killip 分级≥2 级的患者(78 例)在发病1 周内平均血小板体积的比较
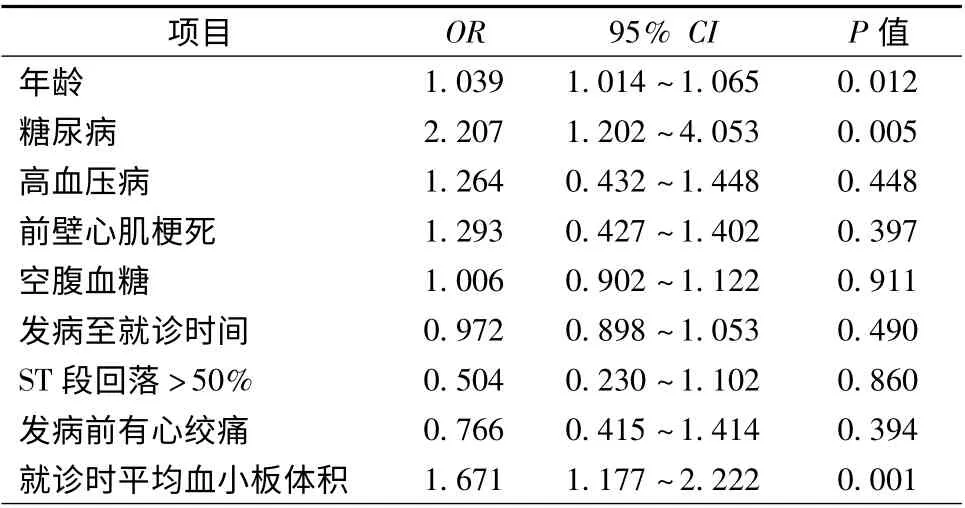
表2 Killip 分级≥2 级的多因素Logistic 回归分析结果
3 讨论
本研究观察了接受直接PCI 的STEMI 患者急性期MPV 的动态变化,结果发现,MPV 于急诊就诊时达到最高值,直接PCI 术后24 h 后开始迅速下降,直至术后7 d;Killip 分级≥2 级的患者在心肌梗死急性期不同时间点MPV 均高于Killip 分级1 级的患者。多因素分析显示急诊就诊时较高的MPV是较差心功能(Killip 分级≥2 级)的独立预测因子。
MPV 是外周血常规检查中简便易得的指标,可以很好地反映血小板的活化[6-7]。基础研究表明,MPV 较大的血小板含有更多的颗粒,可以释放大量的P 选择素、5 羟色胺、β-血栓球蛋白、腺苷二磷酸(ADP)、血栓素A2(TXA2)及血栓素B2(TXB2)等,这些促血栓的因子不仅能够促进动脉内血栓形成,还能诱发和加重炎症反应,促进细胞黏附和聚集,同时诱发血管痉挛及收缩[6-7]。且MPV 较大的血小板还能够表达更多的黏附受体血小板膜蛋白Ⅰb(GP Ⅰb)和血小板糖蛋白Ⅱb/Ⅲa,在胶原和ADP的诱导下更容易聚集[6-7]。既往研究显示,急性心肌梗死患者就诊时MPV 显著升高[8]。对于心肌梗死患者,MPV 对预后也有一定的指导意义,MPV 较高患者发生全因死亡、无复流、再缺血等临床事件的风险显著升高[2-3,9]。但以往临床研究中MPV 仅为就诊时的一次结果,鲜有针对心肌梗死急性期动态观察的研究。本研究结果显示,MPV 于急诊就诊时达到最高值,至直接PCI 术后24 h 显著下降,并持续至术后7 d。有研究显示,血小板体积在生成时已经决定并且终身不变,体积大的血小板并不意味着为活跃的血小板[8]。所以就诊时MPV 升高提示心肌梗死发生前血小板体积就已经增大,体积大的血小板很可能促进机体的炎症和血栓形成,而并不是心肌梗死的结果。
PDW 反映了体内血小板体积变异的参数,水平低反映了血小板体积的均一性高。本研究中PDW呈现先低后高的变化,推测发病后患者经过有效的抗血小板治疗,随着血小板的更新,体积更小更稳定的血小板释放至血液循环中,具体机制尚需基础研究进一步证实。与既往研究一致的是,行直接PCI的心肌梗死患者急性期血小板计数呈现先降低后回升的规律[10],考虑血小板数目早期下降主要与血栓形成过程中血小板的消耗或使用抗血小板药物有关,具体的机制有待进一步研究。
本研究显示,Killip 分级≥2 级的患者在心肌梗死急性期不同时间点MPV 均高于Killip 分级1 级患者;多因素分析显示,急诊就诊时较高的MPV 是较差心功能(Killip 分级≥2 级)的独立预测因子。有研究显示,在合并代谢综合征的首次STEMI 患者中,用超声心动图测定的射血分数(EF)值反映左心室收缩功能,EF 值较差者(≤50%)较正常者(EF值>50%)MPV 水平显著升高,提示MPV 与急性心肌梗死后左心室功能有一定的关系[11]。另一项研究也发现,在不涉及心力衰竭病因的情况下,急性心力衰竭患者MPV 较慢性稳定性心力衰竭患者水平显著升高,多因素分析显示MPV 是失代偿心力衰竭患者死亡的独立危险因素[12]。这与本研究结果一致。Huczek 等[2]研究发现,MPV≥10.3 fL 的患者较MPV <10.3 fL 的患者无复流发生率显著升高(OR 4.7,21.2%比5.5%,P <0.0001),而且较高的MPV 是无复流较强的独立预测指标。此研究结果提示,MPV 对心功能预测作用可能通过无复流等机制实现,具体的机制尚需基础研究进一步证实。
尽管目前有很多检测血小板活性的方法用于预测心血管风险较高的患者,但绝大多数仍在研究阶段,尚不能对临床决策产生影响。这些方法存在着一些弊端:如费用高、耗时长、需要非常专业的仪器、处理血标本需要麻烦的流程等。相比之下,MPV 具备结果简单易得并容易解释的优势。本研究中STEMI 患者MPV 于急诊就诊时达到最高值,提示机体在心肌梗死发病12 h 内处于易栓状态,之后经过有效的治疗,特别是通过抗血小板药物的作用后易栓状态逐渐减弱或消失。Killip 分级≥2 级的患者在心肌梗死急性期不同时间点MPV 水平均高于Killip 分级1 级的患者,并且急诊就诊时较高的MPV 是较差心功能的独立预测因子,提示MPV 与心肌梗死后左心室功能相关。以上临床证据表明,MPV 有可能成为临床筛选急性心肌梗死高危患者的简单指标。
[1]许文亮,王旭,邵一兵,等. 接受直接经皮冠状动脉介入治疗的ST 段抬高型急性心肌梗死患者血小板体积的变化及与冠状动脉影像的关系. 中国介入心脏病学杂志,2012,4:194-198.
[2]Huczek Z,Kochman J,Filipiak KJ,et al. Mean platelet volume on admission predicts impaired reperfusion and long-term mortality in acute myocardial infarction treated with primary percutaneous coronary intervention. J Am Coll Cardiol,2005,46:284-290.
[3]Tekbas E,Kara AF,Ariturk Z,et al. Mean platelet volume in predicting short-and long-term morbidity and mortality in patients with or without ST-segment elevation myocardial infarction. Scand J Clin Lab Invest,2011,71:613-619.
[4]中华医学会心血管病学分会,中华心血管病杂志编辑委员会. 急性ST 段抬高型心肌梗死诊断与治疗指南. 中华心血管病杂志,2010,38:675-690.
[5]Killip T 3rd,Kimball JT. Treatment of myocardial infarction in a coronary care unit. A two year experience with 250 patients. Am J Cardiol,1967,20:457-464.
[6]Bath PM,Butterworth RJ. Platelet size:measurement,physiology and vascular disease. Blood Coagul Fibrinolysis,1996,7:157-161.
[7]Vizioli L,Muscari S,Muscari A. The relationship of mean platelet volume with the risk and prognosis of cardiovascular diseases. Int J Clin Pract,2009,63:1509-1515.
[8]Chu SG,Becker RC,Berger PB,et al. Mean platelet volume as a predictor of cardiovascular risk:a systematic review and metaanalysis. J Thromb Haemost,2010,8:148-156.
[9]Martin JF,Bath PM,Burr ML. Influence of platelet size on outcome after myocardial infarction. Lancet,1991,338:1409-1411.
[10]王新宇,王贵松,高炜.直接经皮冠状动脉介入治疗患者血液学参数的动态变化.中国心血管杂志,2009,14:93-96.
[11]Yazici HU,Poyraz F,Sen N,et al. Relationship between mean platelet volume and left ventricular systolic function in patients with metabolic syndrome and ST-elevation myocardial infarction.Clin Invest Med,2011,34:E330.
[12]Kandis H,Ozhan H,Ordu S,et al. The prognostic value of mean platelet volume in decompensated heart failure. Emerg Med J,2011,28:575-578.

