颈椎弧度对颈椎后纵韧带骨化症手术方式选择的影响
谢雁春,于海龙,王 琪,刘 军,陈 语
沈阳军区总医院骨科,辽宁沈阳 110016
颈椎后纵韧带骨化是颈椎后纵韧带的增厚和异位骨化,可导致椎管狭窄和造成对脊髓的压迫[1]。颈椎后纵韧带骨化主要发生于亚洲人群中,最常累及的节段为C5,C4和 C6则较少累及[1-2]。病变可以从枢椎齿突后缘至C7椎体后缘[2],而且目前还没有对颈椎后纵韧带骨化的有效预防方法。目前,对于颈椎后纵韧带骨化的主要治疗方法为保守治疗和手术治疗,对于无症状的患者通常采取保守治疗,对于脊髓压迫明显且症状体征严重的患者,选择手术治疗[2]。手术治疗主要根据患者的脊髓受压的症状体征、CT平扫椎管侵占情况及MRI检查T2加权脊髓信号改变[1-2],但是手术时机及手术方式的选择目前还存在很大争议[3-4]。一部分学者选择前路手术直接减压、植骨融合内固定术[5-6]。然而,对于颈椎后纵韧带骨化患者,术前需评估骨化的节段、程度、厚度。相比于前路而言,后路手术间接减压具有手术操作简单、手术风险较小的优势[7-10]。但是,后路手术由于未切除脊髓前方骨化的后纵韧带,且术后有后纵韧带骨化继续发展的可能,而且后方间接减压会在一定程度上破坏颈椎稳定性,远期可能会出现颈椎后凸畸形[1-2]。本文主要探讨颈椎弧度对颈椎后纵韧带骨化症患者手术方式选择的影响。
1 资料和方法
1.1 临床资料 收集2002—2006年沈阳军区总医院骨科行颈椎手术的127例后纵韧带骨化症患者的资料。其中,男性61例,女性66例;年龄41~70岁,平均年龄55.2岁。术前症状持续时间1~8年,平均3.5年。主要的临床表现为四肢麻木疼痛、行走困难、四肢肌肉萎缩、肌肉力量减退、肌张力增高的上运动神经元损伤。行前路椎体次全切除68例,后路单开门椎管扩大成形59例。前路及后路手术患者术前各项指标比较,差异无统计学意义。纳入标准:(1)确定诊断为后纵韧带骨化症;(2)行颈椎前路椎体次全切除减压或颈椎后路单开门椎管扩大成形手术;(3)年龄>18岁;(4)术前均评估颈椎弧度。排除标准:(1)随访时间<5年;(2)合并脑梗死、周围神经病、胸椎管狭窄症;(3)未行神经系统检查。
1.2 手术治疗
1.2.1 前路手术 全麻后仰卧位,显露右侧横切口,按规范术前影像学评估行椎体及骨化后纵韧带切除减压、钛网植入、钛板螺钉内固定术。对于后纵韧带骨化与硬膜粘连严重患者,不完全切除后纵韧带,而是采用漂浮法[11]。冲洗切口,放置负压引流管,逐层缝合。
1.2.2 后路手术 全麻后俯卧位,颈后正中切口,显露双侧椎板及关节突,按规范行颈椎后路单开门椎管扩大成形术、迷你钛板内固定术。冲洗切口,放置负压引流管,逐层缝合。
1.2.3 术后处理 术后给予止痛,脱水,抗感染,营养神经支持治疗。72 h下床活动,以颈托保护3个月。
1.2.4 评估 术前均行颈椎侧位X线片检查,术后第1个月随访,以后每隔1年随访一次,行颈椎侧位X线片检查。(1)颈椎弧度的评估:术前、术后均通过颈椎侧位X线片评估C2~C7节段颈椎弧度,评估参数为C2下终板与C7下终板之间的夹角X:X≤-5°为后凸;10°>X> -5°为生理曲度变直;X≥10°为前凸;(2)神经功能评估:神经功能评估分别于术前、术后1周、术后1年、术后5年,采用日本骨科学会系统评分(JOA)[12],计算每例患者的JOA改善率:
JOA改善率=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%。
1.3 统计学方法 应用SPSS 13.0统计软件进行分析,计量资料以均数±标准差(±s)表示;2种手术方式之间的指标比较采用t检验;分类资料分析均采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 手术方式比较 59例行后路手术的患者中,44例行C3~C7单开门椎管扩大成形术,15例行C2~C7单开门椎管扩大成形术;平均手术时间为160 min(120~210 min);平均失血量为330 ml(220~430 ml)。68例行前路手术的患者中,33例行1个椎体次全切除减压,17例行2个椎体次全切除减压,18例行3个椎体次全切除减压;平均手术时间为190 min(120~290 min);平均失血量为460 ml(140~1 100 ml)。
2.2 随访结果 所有患者均获得5年随访。术后1年有2例行3个椎体次全切除减压患者出现钛网下沉,有3例出现植骨不融合,但无内置物破坏。颈椎前路手术中出现的5例脑脊液漏和6例脊髓功能紊乱在术后3个月随访及术后1年随访均见明显恢复;12例出现声音嘶哑,呼吸、吞咽困难,但术后1~3个月均恢复正常。所有前路手术患者均无食管及气管损伤。颈椎后路手术中,4例出现C5神经根麻痹,7例出现颈肩痛。前路及后路手术患者均未出现切口感染,呼吸、循环系统并发症。术后5年随访发现,后路手术患者中,12例合并严重的颈椎曲度的改变,6例由前凸变直,6例由前凸变为后凸。
2.3 2种手术方式术后颈椎曲度的改变 术后颈椎侧位X线片显示,前路手术后,C2~C7前凸比例从术前的27.9%升至术后的73.5%;后路手术前后,前凸比例无明显变化;前路手术后,生理曲度变直,从术前的41.2%降至术后的16.2%,后凸比例从30.9%降至10.3%;后路手术后,后凸比例从20.3%升至33.9%。结合术后5年随访中发现12例后路手术患者合并严重的颈椎曲度改变可见,后路手术对后凸的矫正无明显作用。
2.4 JOA评分 手术前后神经功能改善率主要通过JOA评分评估,对于前凸及生理曲度变直的患者,前路及后路手术近期及远期神经功能改善率比较,差异无统计学意义;对于合并后凸的患者,前路手术近期及远期改善率明显高于后路手术,差异有统计学意义(P<0.05)。见表1。
表1 手术前后颈椎曲度变化及神经功能改善情况(±s)
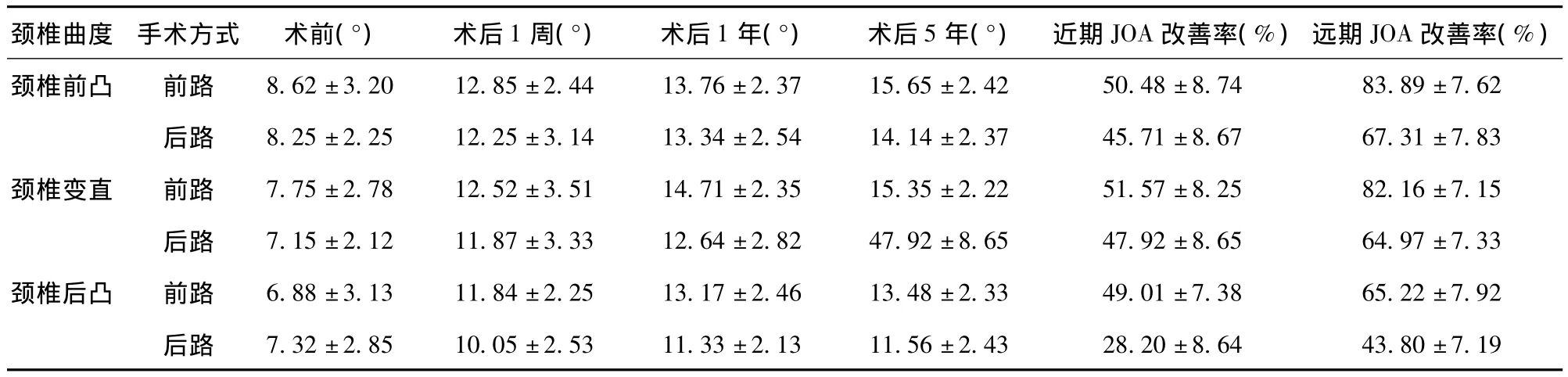
表1 手术前后颈椎曲度变化及神经功能改善情况(±s)
颈椎曲度 手术方式 术前(°) 术后1周(°) 术后1年(°) 术后5年(°) 近期JOA改善率(%)远期JOA改善率(%)颈椎前凸 前路 8.62±3.20 12.85±2.44 13.76±2.37 15.65±2.4250.48±8.74 83.89±7.62后路 8.25±2.25 12.25±3.14 13.34±2.54 14.14±2.37 45.71±8.67 67.31±7.83颈椎变直 前路 7.75±2.78 12.52±3.51 14.71±2.35 15.35±2.22 51.57±8.25 82.16±7.15后路 7.15±2.12 11.87±3.33 12.64±2.82 47.92±8.65 47.92±8.65 64.97±7.33颈椎后凸 前路 6.88±3.13 11.84±2.25 13.17±2.46 13.48±2.33 49.01±7.38 65.22±7.92后路 7.32±2.85 10.05±2.53 11.33±2.13 11.56±2.4328.20±8.64 43.80±7.19
3 讨论
对于颈椎后纵韧带骨化症的患者选择前路手术还是后路手术一直存在争议。目前研究发现,椎管侵占率、颈椎弧度、MRI T2脊髓信号及手术方式均会影响术后神经功能改善率,而这种神经功能改善率是由术后JOA评分评定的,这提示术前根据患者的个体情况选择治疗方式有利于提高术后神经功能改善率[12]。
前路和后路手术都能为颈椎后纵韧带骨化症患者提供减压效果。当减压范围为1个或2个椎体时,前路手术往往更适合;当减压节段超过2个椎体时,后路手术更适合。颈椎后纵韧带骨化症同时累及节段较多,但是后路手术还需要考虑颈椎弧度的影响因素,因为椎管扩大成形术只有在保持颈椎前凸的情况下才能具有有效的减压效果[12-19]。因此,术前及术后对颈椎前凸的维持对后路椎管扩大成形术至关重要。颈椎后纵韧带骨化症患者中生理前凸的消失和后凸的形成都会造成神经功能障碍的进一步发展[20-24]。因此,术中矫正及术后维持颈椎前凸对颈椎后纵韧带骨化症患者术后神经功能改善影响深远。本研究证实,前路手术在矫正前凸及预防后凸的作用明显优于后路手术。
颈椎后纵韧带骨化患者颈椎弧度的外科处理目前仍存在争议。有研究认为,术前颈椎弧度不影响术后神经功能恢复,颈椎后凸并不是颈椎后路手术的禁忌证[17]。本研究认为,尽管由颈椎后路手术导致的后凸程度需要进一步研究,但是术前颈椎前凸的改变可能会影响手术效果。在颈椎前凸的患者中,前路手术较后路手术虽然在术后1周的神经功能改善和JOA评分未见明显改善,但术后1年和5年的随访均提示明显的神经功能改善和JOA评分提高。在合并颈椎后凸的患者中,前路手术的近期和远期随访都提示,前路手术较后路手术有更好的神经功能改善和JOA评分。因此,退行性颈椎生理曲度变直和后凸的患者,行前路手术较后路手术有更好的远期效果。这与Ogawa等[17]的研究结果一致。本研究认为,后路手术后的神经功能改善率与颈椎弧度的改变相关。由于颈椎术后颈椎弧度可发生改变,因此术后合并颈椎不稳及颈椎后凸的患者不适合行颈椎后路手术。对于这类患者可考虑行后路内固定术预防颈椎后凸的发生,但是也同时增加了手术风险。
本研究也存在一些不足之处。首先,手术方式选择的相关指标都是本院的标准,具有局限性;其次,本院行颈椎手术的患者相对较重,不能完全反映所有后纵韧带骨化症患者的特点。对于前路或后路手术都不能进行充分减压、不能阻止症状进展、不能改善颈椎不稳定性、不能预防颈椎后凸出现的情况。前后路联合为最佳的手术方式,但对于这种手术方式,需要进一步研究。
综上所述,前路手术较后路手术能更好地恢复颈椎前凸,后路手术可能加重后凸。对于颈椎前凸及变直的患者,前路或后路手术均能提高神经功能改善率,且二者间差异无统计学意义。对于合并后凸的患者,前路手术对恢复颈椎前凸和提高神经功能改善率方面优于后路手术。
[1]Kalb S,Martirosyan NL,Perez-Orribo L,et al.Analysis of demographics,risk factors,clinical presentation,and surgical treatment modalities for the ossified posterior longitudinal ligament[J].Neurosurg Focus,2011,30(3):E11.
[2]Smith ZA,Buchanan CC,Raphael D,et al.Ossification of the posterior longitudinal ligament:pathogenesis,management,and current surgical approaches.A review[J].Neurosurg Focus,2011,30(3):E10.
[3]Matsunaga S,Sakou T,Arishima Y,et al.Quality of life in elderly patients with ossification of the posterior longitudinal ligament[J].Spine,2011,26(5):494-498.
[4]Belanger TA,Roh JS,Hanks SE,et al.Ossification of the posterior longitudinal ligament.Results of anterior cervical decompression and arthrodesis in sixty-one North American patients[J].J Bone Joint Surg Am,2005,87(3):610-615.
[5]Sugrue PA,McClendon Jr,Halpin RJ,et al.Surgical management of cervical ossification of the posterior longitudinal ligament:natural history and the role of surgical decompression and stabilization[J].Neurosurg Focus,2011,30(3):E3.
[6]Xu J,Zhang K,Ma X,et al.Systematic review of cohort studies comparing surgical treatment for multilevel ossification of posterior longitudinal ligament:anterior vs posterior approach[J].Orthopedics,2011,34(8):e397-e402.
[7]Twisk JWR.Applied longitudinal data analysis forepidemiology:a practicalguide[M].Cambridge:Cambridge University Press,2003.
[8]Chen Y,Guo Y,Chen D,et al.Diagnosis and surgery of ossification of posterior longitudinal ligament associated with dural ossification in the cervical spine[J].Eur Spine J,2009,18(10):1541-1547.
[9]Chen Y,Guo Y,Lu X,et al.Surgical strategy for multilevel severe ossification of posterior longitudinal ligament in the cervical spine[J].J Spinal Disord Tech,2011,24(1):24-30.
[10]Tani S.Diagnosis and management of ossification of the posterior longitudinal ligament of the cervical spine[J].Brain Nerve,2009,61(11):1343-1350.
[11]Sakai K,Okawa A,Takahashi M,et al.5-Year follow-up evaluation of surgical treatment for cervical myelopathy caused by ossification of the posterior longitudinal ligament:a prospective comparative study of anterior decompression and fusion with floating method versus laminoplasty[J].Spine,2012,37(5):367-376.
[12]Yang HS,Chen DY,Lu XH,et al.Choice of surgical approach for ossification of the posterior longitudinal ligament in combination with cervical disc hernia[J].Eur Spine J,2010,19(3):494-501.
[13]Chiba K,Kato Y,Tsuzuki N,et al.Computer-assisted measurement of the size of ossification in patients with ossification of the posterior longitudinal ligament in the cervical spine[J].J Orthop Sci,2005,10(5):451-456.
[14]Mizuno J,Nakagawa H.Ossified posterior longitudinal ligament:management strategies and outcomes[J].Spine J,2006,6(Suppl 6):S282-S288.
[15]Mochizuki M,Aiba A,Hashimoto M,et al.Cervical myelopathy in patients with ossification of the posterior longitudinal ligament[J].J Neurosurg Spine,2009,10(2):122-128.
[16]Wang X,Chen Y,Chen D,et al.Removal of posterior longitudinal ligament in anterior decompression for cervical spondylotic myelopathy[J].J Spinal Disord Tech,2009,22(6):404-407.
[17]Ogawa Y,Toyama Y,Chiba K,et al.Long-term results of expansive open-door laminoplasty for ossification of the posterior longitudinal ligament of the cervical spine[J].J Neurosurg Spine,2004,1(2):168-174.
[18]Iwasaki M,Okuda S,Miyauchi A,et al.Surgical strategy for cervical myelopathy due to ossification of the posterior longitudinal ligament Part 2:advantages of anterior decompression and fusion over laminoplasty[J].Spine,2007,32(6):654-660.
[19]Tani T,Ushida T,Ishida K,et al.Relative safety of anterior microsurgical decompression versus laminoplasty for cervical myelopathy with a massive ossified posterior longitudinal ligament[J].Spine,2002,27(22):2491-2498.
[20]Saetia K,Cho D,Lee S,et al.Ossification of the posterior longitudinal ligament:a review[J].Neurosurg Focus,2011,30(3):E1.
[21]Shin JH,Steinmetz MP,Benzel EC,et al.Dorsal versus ventral surgery for cervical ossification of the posterior longitudinal ligament:considerations for approach selection and review of surgical outcomes[J].Neurosurg Focus,2011,30(3):E8.
[22]Matsuda Y,Miyazaki K,Tada K,et al.Increased MR signal intensity due to cervical myelopathy.Analysis of 29 surgical cases[J].J Neurosurg,1991,74(6):887-892.
[23]Hee HT,Majd ME,Holt RT,et al.Complications of multilevel cervical corpectomies and reconstruction with titanium cages and anterior plating[J].J Spinal Disord Tech,2003,16(1):1-8.
[24]Matz PG,Pritchard PR,Hadley MN.Anterior cervical approach for the treatment of cervical myelopathy[J].Neurosurgery,2007,60(Suppl 1):S64-S70.

