家族性腹腔多发性侵袭性纤维瘤病3例并文献复习
寇歆馨,丁 惠,王 莉
(郑州大学 附属肿瘤医院 妇科 , 郑州 450008)
家族性腹腔多发性侵袭性纤维瘤病3例并文献复习
寇歆馨,丁 惠,王 莉
(郑州大学 附属肿瘤医院 妇科 , 郑州 450008)
侵袭性纤维瘤;家族性;多发性
侵袭性纤维瘤病(aggressive fibromatosis, AF),又称韧带样纤维瘤或硬纤维瘤、纤维组织瘤样增生或肌肉腱膜纤维瘤病。其发病率占所有肿瘤的0.03%,占所有软组织肿瘤的3%[1]。形态上表现良性,而其生物学行为属于低度恶性,是一种具有恶性行为的良性肿瘤,以浸润性生长和易于局部复发为特征,但不发生远处转移。其好发部位为腹壁、臀部、头颈及四肢及腹腔内等处,家族性腹腔内多发性侵袭性纤维瘤病特别是累及子宫异常罕见。病因及发病机制尚未完全明确,可能与以下因素有关:体内雌激素水平如生育期女性多发,原位创伤史即手术外伤可能是发病的潜在启动因素,还与家族性腺瘤性息肉病(familial adenomatous polyposis ,FAP)和Gardner综合征关系密切,即遗传易感性所致的家族聚集现象。该文对郑州大学附属肿瘤医院收治的一家族内3位腹腔多发性侵袭性纤维瘤病的临床表现、治疗和预后进行回顾性分析,并复习相关文献,现报道总结如下。
1 临床资料
患者1,女性,27岁,因发现右下腹肿块1 a余,渐增大10 d就诊。1 a余前无明显诱因发现右下腹肿块、质硬、活动度差、无压痛,无月经改变,不伴腹痛、腹胀等不适,未就诊治疗。10 d前无明显诱因发现右下腹肿块较前增大,余症状同前,就诊于当地县医院行B超示:子宫体积增大,子宫前壁异常回声(6.4 cm×4.5 cm低回声区),考虑肌瘤?瘢痕?于2013年5月31日以“盆腔肿瘤:子宫肿瘤?消化道肿瘤?”为诊断入院。既往患者于8 a前及6 a前分别行“剖宫产术”,于6 a前剖宫产同时行“双侧输卵管结扎术”。妇科检查:宫体前位,于子宫右上方可触及一大小约8 cm×8 cm×6 cm肿块,质硬、表面不光滑、活动度差、无压痛,与子宫关系紧密。双侧附件区未触及明显包块。肛诊于直肠右侧壁距肛门8 cm处可触及一质硬肿块、边界不清、表面凹凸不平、活动度差,与直肠关系紧密,指套无染血。增强CT示:1、右下腹肿块,与邻近宫体关系密切:考虑恶性肿瘤。 2、宫体右旁、右侧附件区、双侧腹直肌、左侧盆壁及结肠旁沟区多发结节、肿块,考虑恶性肿瘤转移灶?3、盆腔积液。4、大网膜、肠系膜多发小结节,考虑为转移结节。5、所示双肾及输尿管上段积水。6、胆囊腔内密度不均:胆汁淤积?电子结肠镜检查示:进境25 cm、35 cm、肝曲分别可见0.5 cm扁平隆起一个,分别切除送检。直肠:进境8~11 cm见黏膜隆起,表面光滑,黏膜完整,指诊该处可触及质硬肿块。镜下诊断:1、直肠黏膜下(或肠外)肿瘤。2、结肠多发息肉(镜下已去除)。结肠镜病理回示:(结肠)符合多发性腺瘤样息肉。血清肿瘤标志物均正常。于2013年6月10日在全麻下行子宫全切加腹壁巨大肿瘤切除加小肠部分切除加大网膜转移瘤切除加腹壁缺损修补术。术中探查见:盆腔组织粘连,子宫右侧肿瘤约10 cm×8 cm×8 cm大小、质硬(见图1),与右侧下腹壁腹直肌等周围组织广泛紧密粘连(见图2)。子宫表面尚光滑、质中,双侧输卵管及双侧卵巢肉眼外观未见明显异常。左侧下腹壁腹直肌肿瘤约5 cm×5 cm×4 cm大小、质硬,大网膜可见转移肿瘤约4 cm×3 cm×3 cm大小、质略硬,余大网膜未见肉眼异常,小肠系膜肿瘤约5 cm×4 cm×4 cm大小、质硬,使部分小肠系膜挛缩(见图3),直肠右侧壁肿瘤约4 cm×3 cm×3 cm大小、质略硬,位于腹膜后骶前,与骶前粘连紧密、活动差,无法完整切除。盆腹腔其他脏器未见明显异常。离体标本见图4、图5。术中因腹壁缺损较大,用医用补片行腹壁缺损修补术(见图6)。该院术后病理示:(宫体、肠、腹壁肿物、大网膜)梭形细胞肿瘤(见图7),免疫组化示:SMA核+,CD10+,Vim+,Ki-67+约1%,河南省病理中心会诊示:(子宫、肠壁、网膜、腹壁)纤维瘤病。河南省抗癌协会肿瘤病理专家会诊中心病理会诊意见:腹腔内和肠系膜纤维瘤病(intra-abdominal and mesenteric fibromatosis),侵及小肠及腹腔软组织,该瘤为中间性(交界性)肿瘤。鉴于该例有家族史,可考虑FAP/Gardner综合征合并肠系膜纤维瘤病: FAP为家族性腺瘤性息肉病(肠道),Gardner综合征表现为肠道息肉病、骨瘤、纤维瘤和皮脂腺囊肿,是一种常染色体显性遗传病,女性较多见。术后患者口服中药治疗数月。现患者术后恢复好,随诊复查1 a余未见复发。
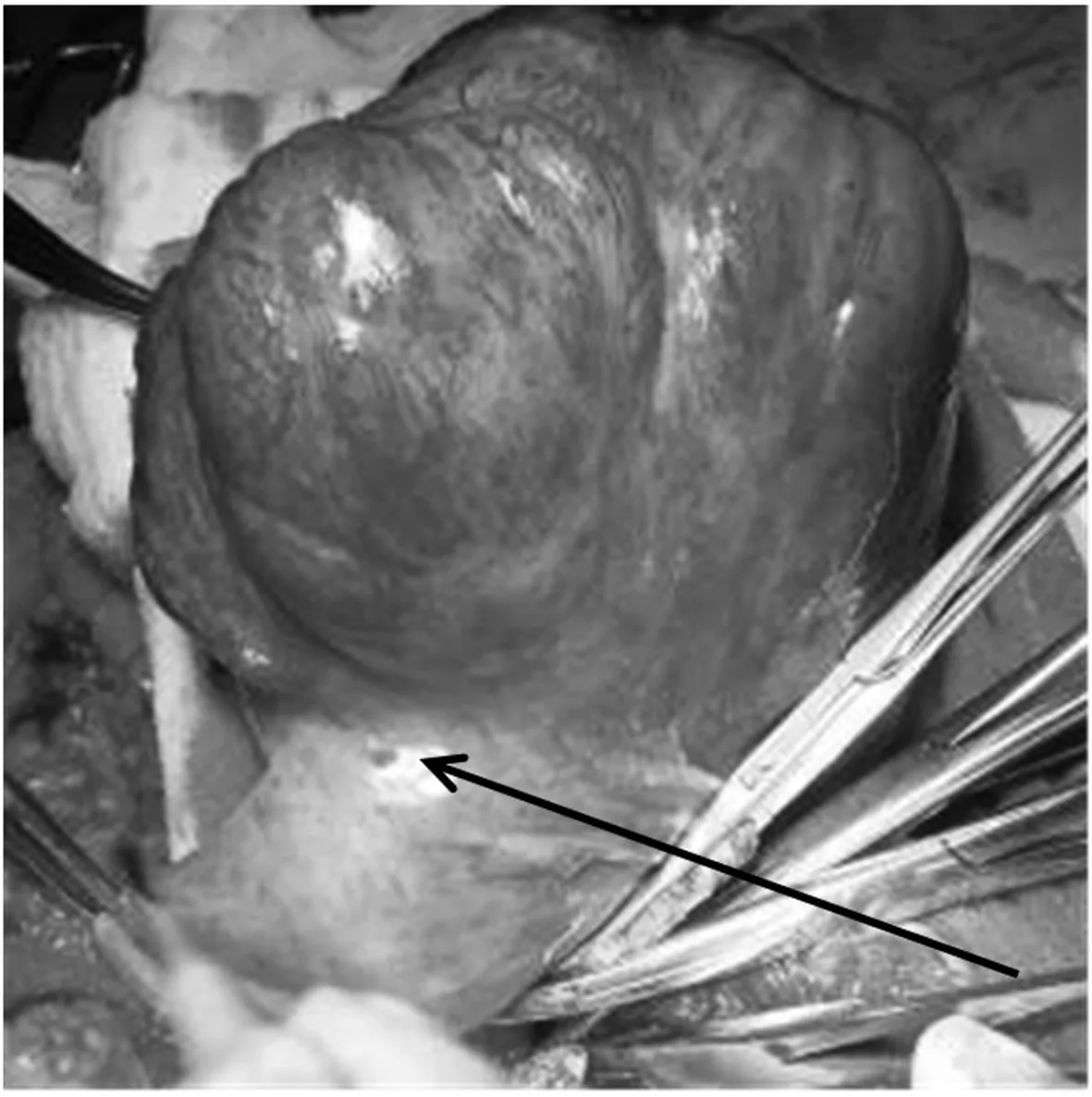
图1 肿瘤侵及子宫体右侧及宫底
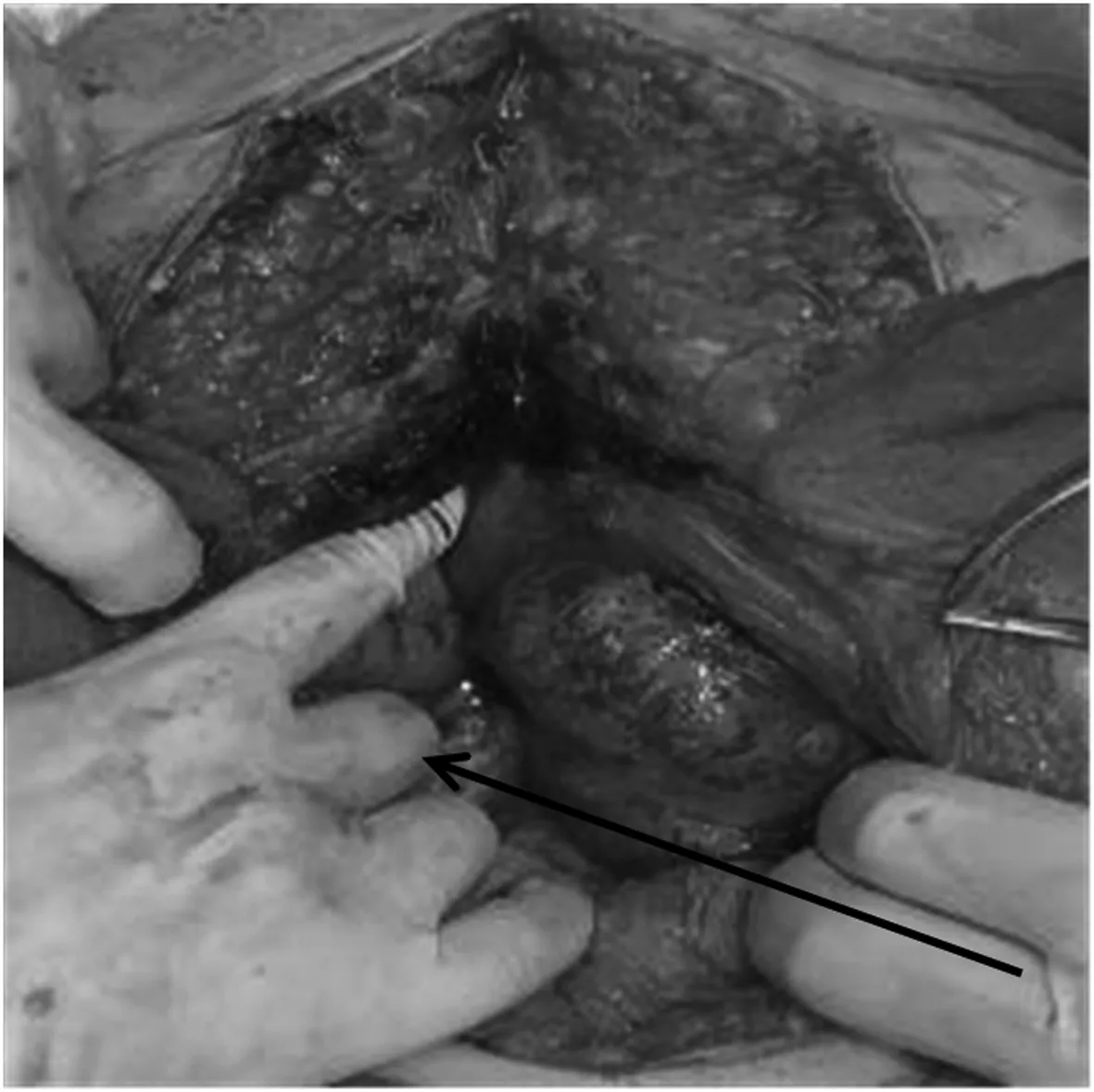
图2 下腹正中纵切口开腹见肿瘤侵
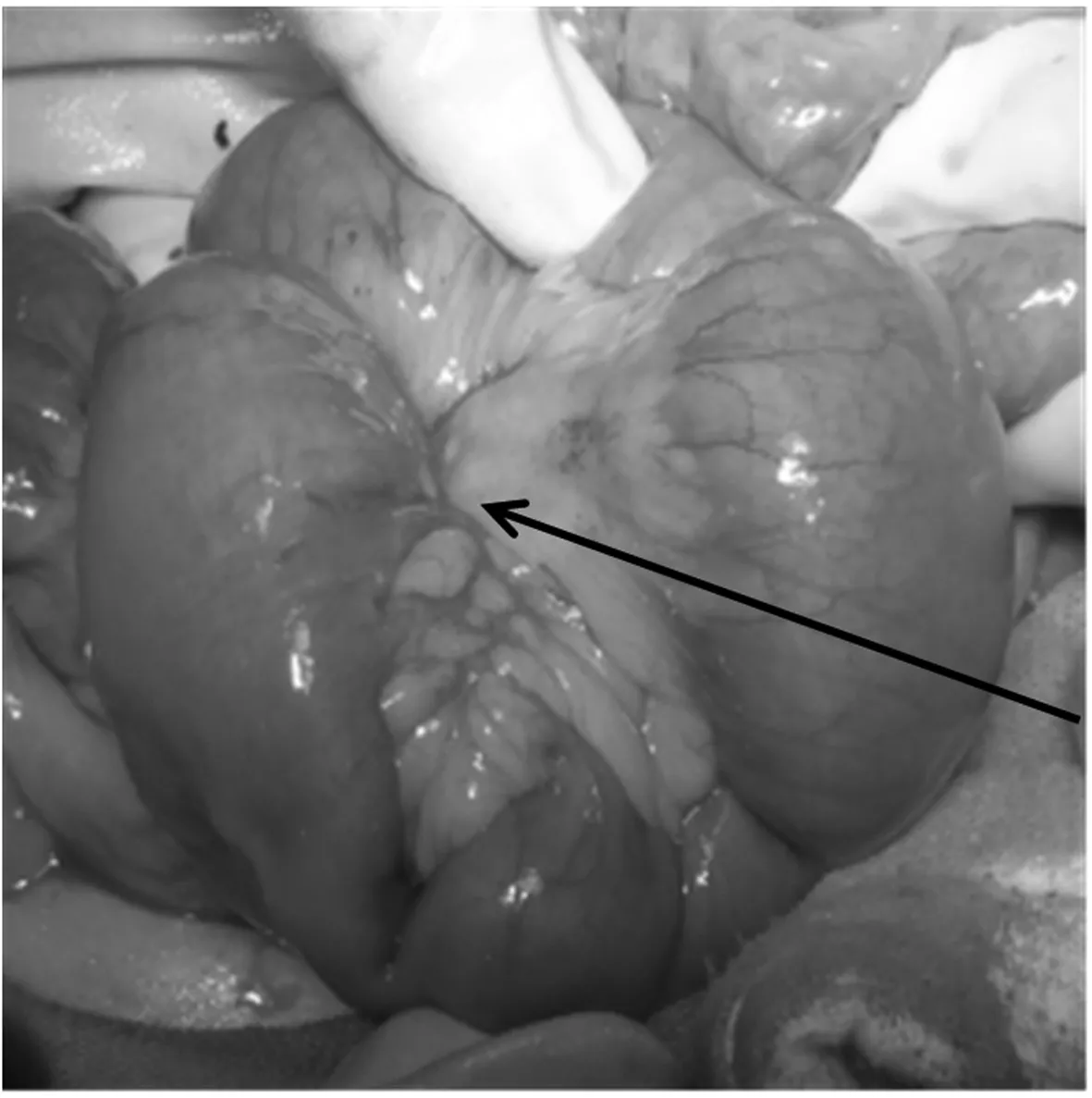
图3 肿瘤侵及部分小肠系膜,使该段小肠系膜挛缩
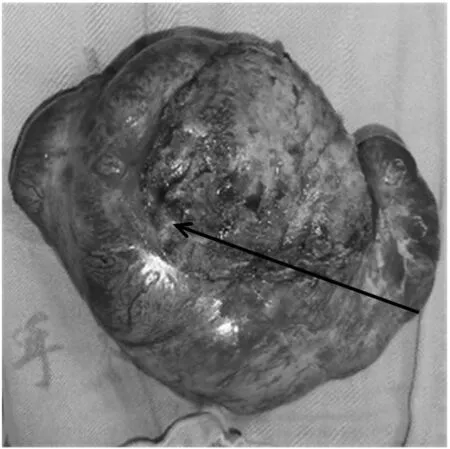
图4 肿瘤腹面观,可见与双侧腹直肌分离创面
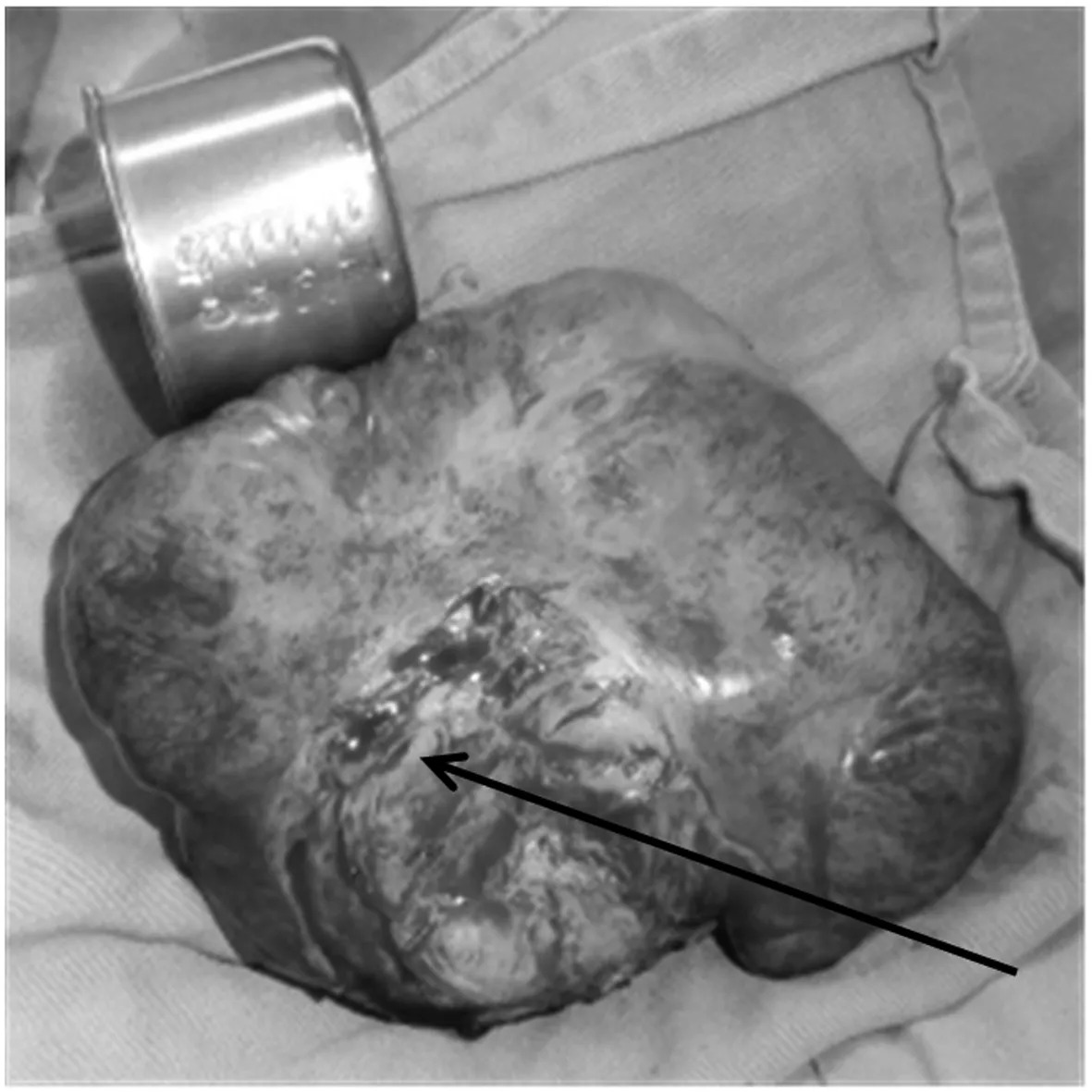
图5 肿瘤背面观,可见与子宫体分离创面
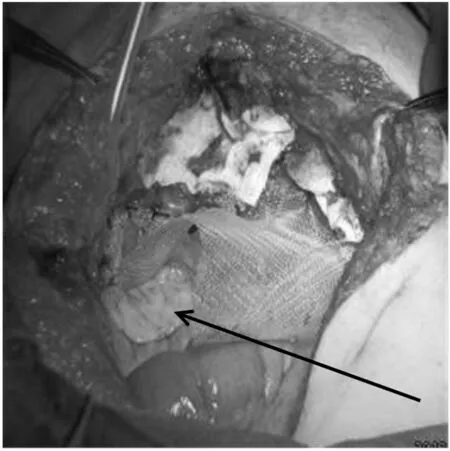
图6 因腹壁缺损较大,用医用补片行腹壁缺损修补术

图7 侵袭性纤维瘤病术后病理组织形态(HE染色,×200)
患者2,女性,为患者1姐姐,比患者1早2 a出生,23岁时曾就诊该院,已于6 a前即患者24岁时去世。患者2006年9月因“腹腔肿块”在解放军101医院行“剖腹探查、腹腔包块切除、肠部分切除、肠吻合、腹直肌包块活检术”。术前患者无手术外伤史,月经规律,孕4顺产2流2,育有1子1女均体健。术后1个月即2006年10月16日患者就诊该院,彩超示:盆腔实性占位,子宫右后方可见一等回声光团,约65 mm×54 mm,腹水少量约13 mm深,右肾积水伴右输尿管扩张。复查CT示:1、右侧腹直肌增厚,术后改变。2、子宫右后方软组织肿块影。3、右侧肾盂及输尿管扩张。诊断为术后复发,于2006年10月20日在全麻下行空肠上段小肠切除术。术中见:距屈氏韧带约15 cm小肠吻合口处有包块,约4 cm×4 cm×3 cm大小,质硬,与大网膜、小肠粘连,系膜增厚。大网膜可见多枚肿大的淋巴结。盆腔右卵巢位于子宫后方,与子宫体、小肠广泛粘连。骶前部可见肿大的淋巴结,约1.5 cm×1 cm×1 cm大小,与小肠粘连。右侧输尿管扩张,直径约1.5 cm。该院术后病理示:(腹膜后结节)纤维组织增生,纤维瘤病。淋巴结:肠周0/4,大网膜0/3。大网膜及肠浆膜面结节见缝线及炎细胞浸润,免疫组化:Vim(+),CD117(-),CD34(-)。患者术后恢复欠佳,半年后因再次复发去世。
患者3,女性,为患者1母亲,49岁。30 a前,患者怀孕近足月时,无意间触及左侧下腹壁一巨大质硬肿物,无压痛等不适,足月时行剖宫产手术产下患者2。因左侧下腹壁质硬肿物巨大,当地县医院无法剖宫产同时行手术治疗,剖宫产术后数月再次择期行腹壁巨大肿物切除术。之后患者定期自查及彩超复查,多次发现腹壁质硬肿物,大小不等,均给予局麻下腹壁肿物切除术。术后病理示:腹壁纤维瘤,现患者腹壁切口达10条之众。5 a前患者因结肠多发息肉较前增大行“全大肠切除术”, 术后患者曾口服中药治疗数月。现患者术后恢复好,定期随诊复查肠镜及腹壁彩超均未见复发。
2 讨论
2.1 临床诊断 腹腔多发性侵袭性纤维瘤多呈膨胀性生长,症状不明显,常被误认为是卵巢肿瘤或子宫肿瘤。MRI、CT增强扫描不强化是侵袭性纤维瘤病的特征性表现。MRI对手术切除范围的判断具有优势。对侵袭性纤维瘤病的检测,1.5T MRI在一定程度上优于增强64排螺旋CT(64-MDCT)[2]。磁共振弥散张量成像(DTI)有利于其术前评估[3]。患有家族性腺瘤性息肉病和Gardner综合征的人群,其发病率为普通人群的850倍,约10%~15%的Gardner综合征患者发生纤维瘤病[4~5]。因此,粪便隐血检查、直肠指诊、软硬式乙状结肠镜、64排CT小肠造影(CTE)[6]、G线钡灌肠和结肠镜相互配合,是诊断和筛查结直肠腺瘤性息肉病的重要手段,也有利于对侵袭性纤维瘤病的诊断。
2.2 病理学确诊 腹壁侵袭性纤维瘤病术前可通过细针穿刺活检确诊,腹腔内病变可在超声或CT引导下行细针穿刺活检确诊。其病理学特点为:病变大体肉眼为结节状或巨大的边界不清的肿块。病变质地坚韧呈硬橡皮状,有螺旋状纤维性纹理,象瘢痕组织。病变没有明显的界限,周围为浸润的软组织结构。起源于肌肉、筋膜或腱膜,肿块主要由分化好的成纤维细胞和不等量的胶原组成,并被胶原纤维束分割和围绕,表现为交织状或编织状排列。无明显异型性,核分裂象少或无核分裂象,无变性、坏死。根据生物学行为,将其归为纤维母细胞/肌纤维母细胞源性肿瘤的中间型(局部侵袭性),介于良性纤维性肿瘤和纤维肉瘤之间,具有浸润性生长、局部复发倾向,但不具有转移能力的特点[7]。侵袭性纤维瘤表达波形蛋白Vimentin和结蛋白,不表达钙黏蛋白CD34和细胞表面分化抗原CD117,据此可资鉴别。其术后复发程度与Ki67即细胞增殖活性成正相关。
2.3 治疗 系统性最佳治疗方法存在较多争议。有人建议无或轻微症状者可随访观察,如肿瘤稳定则不必治疗。对发生于四肢、腹壁等体表部位的侵袭性纤维瘤病首选考虑手术切除,对于无肠梗阻或严重肾盂积水等并发症的腹腔内病变,不主张手术,手术应以解除梗阻为目的。但根治性切除仍是临床治疗的首选。盆腔腹膜后的硬纤维瘤可通过腹会阴联合切口完整切除[8]。国外已有腹腔镜联合腹壁小切口成功切除右半结肠及十二指肠前壁硬纤维瘤的报道[9]。
2.4 预后 侵袭性纤维瘤病的肿瘤病程呈阶段性,原因不明,生长方式为浸润性生长和肿块样生长,前者术后复发率高,而后者较少复发[7]。其预后与切缘是否干净有关,多数病例需多次手术,术后复发率可高达70%,年轻患者和肿瘤体积大者复发率高。复发的侵袭性纤维瘤病可造成局部结构破坏而导致患者死亡,合并有Gardner综合征的患者则有相对高的复发率及肿瘤相关性死亡率。
该组病例包括母亲及其二女,具有家族聚集现象。家族性腺瘤性息肉病(familial adenomatous polyposis ,FAP)是一种常见的结直肠多发腺瘤样息肉病,其中15%~20%为新发突变。Gardner综合征是FAP的一个亚型,以结肠多发息肉合并纤维瘤、骨瘤和软组织肿瘤为主要表现,由结肠腺瘤样息肉病(APC)基因(常染色体显性遗传)突变而发病。APC基因染色体定位于5q22.2,是一个抑癌基因。FAP的责任基因之一即APC基因,该基因的胚系突变可能与侵袭性纤维瘤病的发生有关。60%散发腺瘤癌中发现了APC基因的突变。APC基因的外显率为100%,未经结肠切除术,95%的可能性会导致结肠癌。但家族间及家族内普遍存在着表型变异性,即家系中相同突变患者的临床表型上存在遗传异质性。肠外表型经常与APC远端突变有关。1 395-1 493位发生突变的患者硬纤维瘤、骨瘤、表皮样瘤囊肿明显高于177-452位及457-1 309位发生突变患者;1 444-1 580位发生突变的患者,硬纤维瘤的风险高于其他位点的突变。严重型硬纤维瘤的家系与3’远端突变有关。FAP虽为常染色体显性遗传,但在男性和女性个体中表型有差异,如硬纤维瘤,在年轻未经生育的女性和患病女性出现的频率为男性的2倍,在不同国家及生活方式间也有差异。男性患者的基因突变位点仅限于APC基因的外显子5,14和15,而女性患者基因突变位点遍布APC基因的全部编码区。在散发性硬纤维瘤中检测到β-连环蛋白基因(CTNNB1)的突变[9]。
家族性腹腔多发性侵袭性纤维瘤病呈侵袭性生长,复发率高,应提高对本病的认识。其临床特点及其治疗对策均有其特殊性,值得外科医师特别是妇科肿瘤医师重视,以期减少临床工作中的漏诊、误诊、误治。
[1] Ma JH, Ma ZH, Dong XF, et al. Abdominal wall desmoid tumors : A case report[J]. Oncol Lett, 2013, 5(6):1 976-1 978.
[2] Sinha A, Hansmann A, Bhandari S, et al. Imaging assessment of desmoid tumours in familial adenomatous polyposis: is state-of-the-art 1.5 T MRI better than 64-MDCT Br[J]. J Radiol, 2012,85(1 015):e254-261.
[3] Bhandari S, Sinha A, Tam E, et al. Diffusion tensor imaging (DTI) of desmoid tumours in familial adenomatous polyposis: initial experience[J]. Eur J Radiol, 2012,81(11):3 646-3 651.
[4] Castellazzi C, Vanel D, Le Cesne A, et al. Can the MRI signal of aggressive fibromatosis be used to predict its behavior ?[J]. Eur J Radiol, 2009, 69(2):222-229.
[5] Sturt NJ, Clark SK. Current ideas in desmoid tumours[J]. Fam Cancer, 2006, 5(3):275-285.
[6] Algin O, Evrimler S, Ozmen E, et al. Desmoid Tumor Associated With Familial Adenomatous Polyposis: Evaluation With 64-Detector CT Enterography[J]. Iran J Radiol, 2012,9(1):32-36.
[7] Kruse AL, Luebbers HT, Gratz KW, et al. Aggressive fibromatosis of the head and neck: a new classification based on a literature review over 40 years (1968-2008)[J].J Oral Maxillofac Surg, 2010,14(4):227-232.
[8] Tankshali R, Srivastava S, Anshuman K, et al. An unusual presentation of aggressive fibromatosis (retroperitoneal desmoid tumour) in pelvic cavity presented as obstructed labour[J]. J Indian Med Assoc, 2011,109(8):589-591.
[9] Gunji S, Kawada K, Kawada M, et al. Successful outcome after laparoscopic surgery for sporadic colonic desmoids tumor with β-catenin mutation: a case report. [J]. Med Case Rep, 2013,7(1):100.
[责任编校:张亚光]
2015-02-10
寇歆馨(1980-),女,河南省安阳市人,硕士,主治医师,从事妇科肿瘤临床诊疗工作。
R 737.3
B
1008-9276(2015)03-0283-04

