软骨母细胞瘤20例临床病理分析*
罗华,肖秀丽,蒋堃,杨志惠
(泸州医学院附属医院病理科,四川泸州646000)
软骨母细胞瘤20例临床病理分析*
罗华,肖秀丽,蒋堃,杨志惠
(泸州医学院附属医院病理科,四川泸州646000)
目的:探讨软骨母细胞瘤的临床、影像学、病理形态学和免疫组化特征,明确病理诊断及鉴别诊断。方法:收集我院1998年至2014年经病理证实的20例软骨母细胞瘤,用HE和免疫组化方法进行病理学观察,同时分析其临床和影像学特点。结果:20例患者中男性13例,女性7例,多发于青少年,平均年龄17岁,>20岁者4例。最常见的部位是长骨(75%),尤其是股骨、胫骨和肱骨,其他部位5例。X线通常表现为骨骺或骨突部位圆形或卵圆形地图状溶骨性骨质破坏,边界清楚,常有薄层边缘硬化,破坏区常见细小的斑点状钙化或骨化阴影,很少膨胀性改变和骨膜反应。1例有局部骨皮质破坏合并动脉瘤样骨囊肿。镜下软骨母细胞瘤由增生的软骨母细胞、粉红色软骨样基质及散在破骨样巨细胞组成,“窗格样钙化”和免疫组化软骨母细胞S-100(+)对正确诊断十分重要。结论:掌握软骨母细胞瘤的临床、影像学、病理形态和免疫组化特征,对软骨母细胞瘤的病理诊断及鉴别诊断具有重要意义。
软骨母细胞瘤;病理诊断;免疫组化;鉴别诊断
软骨母细胞瘤是一种良性软骨性肿瘤,约占原发性骨肿瘤1%[1-2],好发于骨骼发育阶段长骨骨骺及骨突,尤其是股骨远、近端、胫骨近端和肱骨近端,好发年龄10~19岁。但也有少数发生于不典型部位,如短骨、扁骨、中轴骨等,此时往往伴有不典型的年龄和X线表现,即便是典型部位的软骨母细胞瘤由于瘤细胞构成较多样、密集,容易造成临床、影像甚至病理的误诊。本文收集20例软骨母细胞瘤,对其进行临床、影像学、病理形态和免疫组化特征分析。
1 材料与方法
1.1 材料
收集泸州医学院附属医院1998年至2014年经病理确诊的20例软骨母细胞瘤病例,对其临床、影像学、病理资料作回顾性分析。
1.2 方法
术前活检和术后切除标本均经4%中性甲醛液固定,骨组织经脱钙处理、常规脱水、石蜡包埋,4 μm切片,HE染色。免疫组化采用EnVension法。抗体选用S-100、Vimentin、CD68、Ki-67。试剂购自成都基因公司。
1.3 结果判定
S-100为胞质和胞核阳性,Vimentin为胞质阳性,Ki-67为胞核阳性,CD68为胞质阳性。
2 结果
2.1 临床特征
20例患者中男性13例,女性7例,男女之比为1.86∶1,发病年龄8~40岁,平均17岁,其中<10岁1例,>20岁4例。在典型部位长骨骨骺及骨突15例(1例通过骺板累及干骺端,14例局限于骨骺及骨突),其中股骨5例(25%),胫骨6例(30%),肱骨4例(20%);其它不典型部位5例(25%),其中短骨1例,扁骨3例,中轴骨1例。临床症状缺乏特异性,以局部不同程度疼痛最常见,此外还可有局部肿胀、活动受限、肢体麻木等,患者病程12 d至5年不等。
2.2 影像学改变
20例影像学改变为圆形或卵圆形溶骨性骨质破坏区,密度不均匀,边界清楚,膨胀性改变不明显,其中16例(80%)可见细小的斑点状钙化或骨化阴影,13例(65%)在病灶周围有薄层硬化边缘(图1~4),1例骨皮质破坏,1例病灶跨越骺板合并动脉瘤样骨囊肿,无一例见骨膜反应。
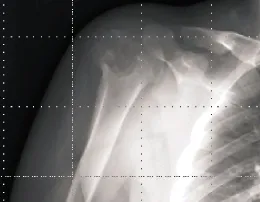
图1 DR片示右肱骨骨端类圆形溶骨性骨质破坏,边界清楚,可见细小斑点状钙化,边缘有浅淡硬化
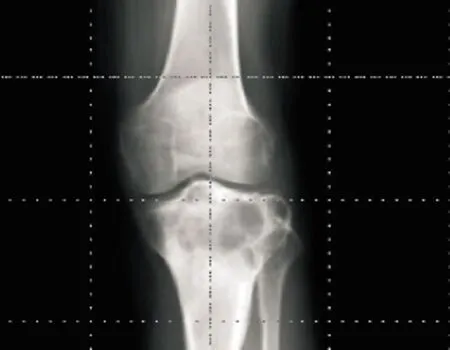
图2 DR片示左胫骨平台多房性溶骨性骨质破坏,密度不均,边界清楚,周围有薄层硬化边缘
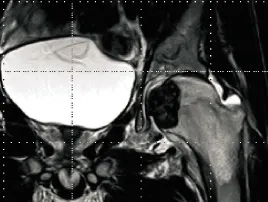
图3 MRI片示左股骨头类圆形骨质破坏区,边界清楚,骨质信号异常
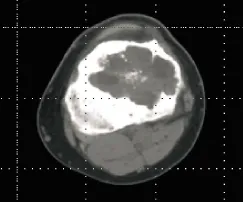
图4 CT片示左胫骨平台地溶骨性骨质破坏,边界清楚,其内见细小斑点状钙化、骨化影,周围骨质硬化
2.3 病理形态
肉眼观,刮出物呈棕色-暗红色,似肉芽组织,可有砂粒感;手术切除标本肿瘤直径常常<5 cm,平均2.8 cm,多呈类圆形或分叶状,边界清楚,切面红褐色夹杂灰白区,质地松脆,可见出血、坏死以及囊性变。镜下,20例软骨母细胞瘤均由三种基本成分组成:①软骨母细胞:丰富,弥漫或片状分布,细胞中等大小,形态单一,圆形或多边形,细胞边界清楚,胞质透明或轻度嗜酸性,核圆形或卵圆形,染色质细颗粒状分布均匀,核仁不明显,核膜厚,易见纵行核沟(图5)。
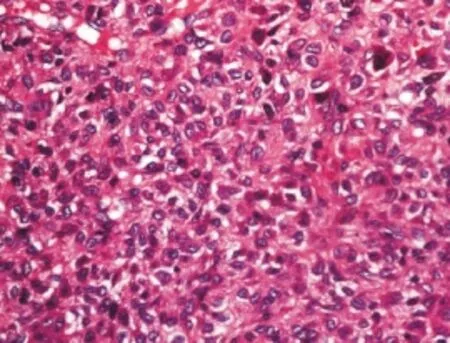
图5 软骨母细胞形态单一,弥漫或片状分布,圆形或多边形,细胞边界清楚,胞质透明或轻度嗜酸性,细胞核可见纵行核沟(HE×400)
1例软骨母细胞有灶性不典型性,核不规则增大和深染,可见核分裂,但无病理性核分裂;②软骨样基质:呈特征性的粉红色均质状而不是其它软骨性肿瘤的淡蓝色,量多少不等,可呈片块状、条索状、结节状、地图状,其间可夹杂软骨母细胞(图6),
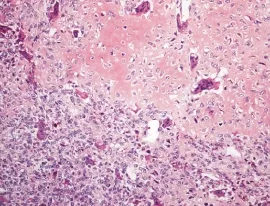
图6 示软骨母细胞、软骨样基质、破骨样巨细胞3种成分,软骨样基质呈粉红色均质状,其间夹杂软骨母细胞(HE× 400)
20例均未见分化成熟的透明软骨;③破骨样巨细胞:数量多少不定,散在分布,在出血、坏死灶附近尤为多见。除上述三种基本成分外,灶性钙化也是本瘤的重要特点,钙盐沉着多少不等,少者常呈线状围绕在软骨母细胞周围,形成特征性窗格样钙化(图7)。
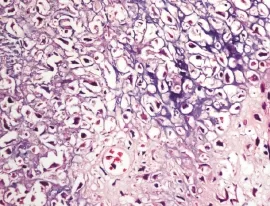
图7 窗格样钙化(HE×400)
本文17例(85%)有灶性钙化,7例(35%)有窗格样钙化,3例有出血、坏死、囊性变,1例局部骨皮质破坏,1例合并动脉瘤样骨囊肿。
2.4 免疫组化
20例显示软骨母细胞Vimentin(+)、S-100(+) (图8),证实了肿瘤细胞软骨分化的特征和倾向,Ki-67增值指数较低,1例阳性率>5%,其余均<5%,破骨样巨细胞S-100(-)、CD68(+)。
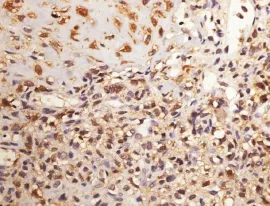
图8 软骨母细胞S-100(+)(EnVision法×400)
3 讨论
3.1 诊断
软骨母细胞瘤是一种少见的良性成软骨性肿瘤,其发生与原发性或继发性骨化中心有关,因此好发于10~19岁青少年,本组有15例(75%),最常见的典型部位是长骨骨骺和骨突部,尤其是股骨和胫骨[3-4],本组发生在长骨骨骺和骨突有15例(75%),骨骺部的肿瘤如体积较大可通过骺板累及干骺端,但肿瘤的主体还在骨骺,如果病变完全局限于干骺端或骨干一般不考虑软骨母细胞瘤。少数软骨母细胞瘤发生在不典型部位,如短骨、扁骨[5]、中轴骨,本组有5例(25%)。临床症状以疼痛为主,另外有局部肿胀、活动受限等,但没有特异性。因此诊断中应重视年龄和部位。
影像学上,典型部位最常见的改变是圆形或卵圆形溶骨性骨质破坏[3,6-7],密度不均匀,边界清楚,易见细小的斑点状钙化或骨化阴影,病灶膨胀性改变不明显,周围常有薄层硬化边缘,一般无骨膜反应。而不典型部位的软骨母细胞瘤影像学表现往往不典型,除密度不均的溶骨性骨质破坏外,易见膨胀性改变、病灶边缘硬化带较少见,可见骨皮质破坏甚至软组织浸润。因此典型的影像学改变,结合典型的部位、年龄,术前对软骨母细胞瘤能做出初步诊断。但事实上软骨母细胞瘤术前诊断率低,本文15例典型部位者术前诊断的仅有5例。而不典型部位的软骨母细胞瘤由于影像学改变不典型,还常常伴有不典型年龄和不典型部位[8],术前误诊率很高,本文5例不典型部位者全部误诊。
病理形态上:肉眼没有特异性,镜下由三种基本成分构成:软骨母细胞、破骨样巨细胞和软骨样基质,这是诊断本病的基本形态特征,应正确识别和辨认,本组20例中均能观察到。软骨母细胞丰富,弥漫或片状分布,细胞中等大小,形态单一,圆形或多边形,细胞边界清楚,胞质透明或粉红色均质状,核圆形或卵圆形,染色质细颗粒状分布均匀,核仁不明显,核膜厚,易见纵行核沟;有时部分软骨母细胞有一定异型性,核不规则增大和深染,可见核分裂,但无病理性核分裂,这并不意味着有恶性。软骨样基质呈特征性的粉红色均质状而不是其它软骨性肿瘤的淡蓝色[8],量多少不等,可呈片块状、条索状、结节状、地图状,其间可夹杂软骨母细胞,不应将其误认为骨样组织或胶原。软骨样基质的灶性钙化以及窗格样钙化是本瘤重要的形态特点,但并不是诊断的必备条件,窗格样钙化仅见于约1/3病例[3,8],本文17例(85%)有灶性钙化,7例(35%)有窗格样钙化,与文献报道相符。即便完全没有灶性钙化以及窗格样钙化,只要符合临床特点、影像学改变和病理形态三要素,也能做出准确诊断。破骨样巨细胞散在分布,在出血、坏死灶附近尤为多见,数量过多时往往导致误诊。有时肿瘤内有小灶性化生性骨样组织和骨组织、小灶性坏死、继发性动脉瘤样骨囊肿形成,这些并不影响软骨母细胞瘤的诊断。不典型部位软骨母细胞瘤尽管伴有不典型年龄和不典型影像学改变,但其基本病理形态特征与典型部位一致,病理医生对此要有足够的认识,以免误诊。
免疫组化标记对软骨母细胞瘤的诊断有一定帮助。一般软骨母细胞瘤表达S-100蛋白和Vimentin,正常和肿瘤性软骨包括软骨母细胞S-100均阳性,S-100阳性表明其软骨分化,但阴性也不能排除软骨母细胞瘤的可能,因软骨分化不明显的软骨母细胞瘤S-100可以阴性,脱钙也可以影响标记结果。
总之,软骨母细胞瘤的正确诊断必须结合年龄、部位、影像学改变、病理形态以及免疫组化特征。软骨母细胞瘤由于手术中病灶清除不干净可复发,复发率从3.6%~38%不等[1,3,9],也可有局部浸润,甚至偶有转移的报道[10],但不主张用侵袭性软骨母细胞瘤的诊断,对局部浸润的情况可在诊断中加以注明[1,9]。3.2鉴别诊断
①骨巨细胞瘤:也好发于长骨骨骺端,与软骨母细胞瘤有相似的影像学特征,镜下也可见数量不等的破骨样巨细胞,两者容易混淆。但骨巨细胞瘤有以下特征:是成年人的疾病,一般不发生于骺板闭合以前的骨骼生长期;X线局部膨胀明显,病灶内很少有钙化、骨化阴影,病灶周围也无硬化带形成;镜下单核间质细胞边界不清,核型规则,一般看不到核沟,核的形态和巨细胞中核的形态相似,免疫标记S-100阴性,P63阳性[3,8],瘤细胞间无粉红色的软骨样基质,很少出现钙化,更无窗格样钙化,破骨样巨细胞数量多,分布均匀,体积更大,核的数量更多,可达上百个;②透明细胞软骨肉瘤:是软骨性恶性肿瘤的特殊类型,罕见,也好发于长骨骨骺端,以前有人称之为“恶性软骨母细胞瘤”,可见两者的相似性。但透明细胞软骨肉瘤有以下特征:好发年龄比较大,一般>30岁;影像学与软骨母细胞瘤很难鉴别,但肿瘤达到一定体积后易于破坏骨皮质浸润软组织;镜下有分叶状结构倾向,在软骨小叶之间可见增生的毛细血管和成簇的多核巨细胞,小叶中央可见反应性或化生性新骨,尤以瘤细胞体积大,胞质丰富、透明,细胞界限更加清楚为重要特征,半数病例的肿瘤内混合有普通低级别软骨肉瘤成分[8];③软骨母细胞瘤样骨肉瘤:与软骨母细胞瘤有类似的组织形态,但软骨母细胞瘤样骨肉瘤是成软骨细胞性骨肉瘤的一种组织学亚型,其临床和影像学特征均类似于普通骨肉瘤,好发于干骺端,而不是骨骺,有明显的髓内浸润、骨皮质侵蚀或软组织内肿块的影像学和病理组织学证据,镜下虽然肿瘤的组织形态类似软骨母细胞瘤,但核有异型性,部分区域向软骨肉瘤移行,仔细寻找在瘤细胞之间可见少量肿瘤性骨样组织;④软骨粘液样纤维瘤:一种罕见的良性软骨性肿瘤,与软骨母细胞瘤具有相似的好发年龄,且在软骨粘液样纤维瘤的小叶周边细胞丰富,可以出现小片软骨母细胞瘤样分化区,造成诊断混淆。但软骨黏液样纤维瘤的好发部位是干骺端,镜下具有特征性的分叶状结构,小叶周边细胞丰富,小叶中央细胞稀疏且以粘液样和软骨样基质为主,病灶内很少钙化;⑤内生性软骨瘤:以10~20岁多见,最常见于指、趾部短管状骨,其次是股骨和肱骨,镜下由分化成熟的透明软骨构成,呈分叶状结构,软骨基质呈淡蓝色,常出现钙化但不形成窗格样钙化,肿瘤内一般不出现破骨样巨细胞。软骨母细胞瘤中很少出现大片分化成熟的透明软骨,光镜下软骨母细胞易看到核沟,软骨样基质大多呈粉红色而不是淡蓝色,灶性钙化、特征性窗格样钙化和破骨样巨细胞常见;⑥动脉瘤样骨囊肿:软骨母细胞瘤常继发或合并动脉瘤样骨囊肿,有时甚至占据肿瘤大部分区域,从而掩盖了原发瘤,因此对于动脉瘤样骨囊肿的病例要仔细寻找是否有原发瘤,以免造成漏诊。动脉瘤样骨囊肿囊壁内层为巨细胞性肉芽组织,外层为反应性纤维骨化组织,如有原发瘤存在,囊壁周围常有实性区,镜下软骨母细胞瘤的基本形态特征依然存在,如软骨母细胞边界清楚、有核沟、S-100标记阳性,周围有粉红色软骨样基质,灶性钙化以及窗格样钙化等。
1.唐雪峰,李龙辉,许建平,等.软骨母细胞瘤9例临床病理分析[J].诊断病学杂志,2012,19(3):168-171.
2.Lehner B,witte D,weiss S.Clinica and radiological longterm results after operative treatmen of chondroblastoma [J].Arch Orthop Trauma Surg,2011,131(1):45-52.
3.方三高,肖蔚,周航波,等.软骨母细胞瘤67例临床病理分析[J].诊断病理学杂志,2011,18(4):253-256.
4.Garin IE,Wang EH.Chondroblastoma[J].J Orthop Sury(Hong Kong),2008,16(1):84-87.
5.黄利华,赵晓玲,桂华伟,等.足部软骨母细胞瘤5例临床病理分析[J].临床与实验病理学杂志,2011,27(1):60-62.
6.蒋智铭,张惠箴,谭云山,等.不典型部位软骨母细胞瘤[J].中华病理学杂志,2004,33(6):503-507.
7.BulychevaⅣ,Semenov LA,Makhson AN,et al.chondroblastoma[J].Arkh Patol,2007,69(3):53-56.
8.蒋智铭,张惠箴,郑莉,等.软骨母细胞瘤[M].骨关节肿瘤和瘤样病变的病理诊断.第1版.上海:上海科技教育出版社,2008:43-48.
9.Lin PP,Thenappan A,Deavers MT.Treatment and prognosis of chondroblastoma[J].Clin Orthop Relat Res,2005, 438(9):103-109.
10.赵有财,周晓军.伴肺转移的软骨母细胞瘤l例[J].诊断病理学志,2007,14(6):476.
(2014-12-05收稿)
作者投稿系统http∶//xb.lzmc.edu.cn/
Clinicopathological analysis of 20 cases of chondroblastoma
Luo Hua,Xiao Xiuli,Jiang kun,Yang Zhihui
Department of Pathology,the Affiliated Hospital of Luzhou Medical College
Objective:To study the clinical,patho morphologic,radiographic and immunohistochemical characteristics of chondroblastoma for pathological diagnosis and antidiastole.Methods:20 patients with chondroblastoma from 1998 to 2014 were retrospectively reviewed.Hematoxylin eosin(HE)staining and immunohistochemical(IHC)staining were applied.Radiographic and clinical were characteristics were reviewed. Results:The disease occurred predominantly in adolescents(mean age 17,4 cases>20),more common in males (13 men and 7 women).The common location was long bone,particularly tibia,femur and humerus,only 5 cases occurred in other bones.X-ray showed circular or ovoid,expanded,lytic lesion in the epiphysis of bone,often containing irregular calcifications,mostly without periosteal reaction.The lesion usually had a thin sclerotic border.Chondroblastoma with aneurysmal bone cyst occurred in one case.Microscopically,the characteristic findings was abundance of immature eosinophilical chondroid matrixes,hypercellularity of the chondroblasts,and "chicken-wire-like"calcifications.Immunohistochemically,the positive expression of S-100 protein was helpful for correct diagnosis.Conclusions:Understanding of the characteristics of clinicpathology,radiographs,and immunohistochemical markers on chondroblastoma is essential for diagnosis and differential diagnosis of chondroblastoma.
Chondroblastoma;Pathological diagnosis;Antidiatole;Immunohistochemical markers
R738.3
A
10.3969/j.issn.1000-2669.2015.02.002
*国家自然科学基金资助项目(81101679)
罗华(1964-),女,讲师,本科,E-mail:772592077@qq.com
杨志惠(1973-),女,教授,博士

