改良式会阴侧切术298例的临床效果观察
张小燕 徐贞淑
[摘要] 目的 探讨初产妇应用改良式会阴侧切术进行自然分娩的临床效果。 方法 选取我院产科行阴道分娩的初产妇298例,随机分为观察组和对照组各149例,观察组患者行改良式会阴侧切术,对照组患者行传统会阴侧切术,比较两组患者会阴切口愈合情况、术后疼痛分级、撕裂伤发生情况、术后住院时间。 结果 观察组患者Ⅱ级愈合占2.01%,对照组患者Ⅱ级愈合及伤口感染占12.75%,观察组患者伤口愈合情况明显优于对照组(P<0.05);观察组患者术后疼痛明显轻于对照组(P<0.05)。观察组撕裂伤发生率为20.80%,对照组为47.65%,观察组患者撕裂伤发生率明显低于对照组(P<0.05)。观察组患者术后平均住院时间为(3.24±0.21)d,对照组为(4.82±0.19)d,观察组患者术后平均住院时间明显短于对照组(P<0.05)。 结论 25°~30°改良式会阴侧切术可减轻产妇产后疼痛,降低撕裂伤发生率,改善伤口愈合情况,缩短术后住院时间。
[关键词] 改良式会阴侧切术;传统会阴侧切术;自然分娩
[中图分类号] R713 [文献标识码] B [文章编号] 1673-9701(2015)17-0046-03
在自然分娩过程中,因为胎儿体积较大,会阴体过紧、过高,第二产程相对缩短等原因,常导致软产道或婴儿损伤。会阴侧切术不但可防止撕裂伤、保护会阴,还可以降低术后并发症发生率,减轻分娩对产道的损伤,故常应用于临床[1]。但临床实践发现,传统会阴侧切术却具有伤口愈合时间长、缝合难度大、撕裂伤发生率相对较高等缺点[2]。为提高手术质量,降低产妇痛苦,我院于2009年1月~2012年12月将改良式会阴侧切术应用于初产妇自然分娩,效果显著,现报道如下。
1 资料与方法
1.1 一般资料
选取2009年1月~2012年12月于我院产科行阴道分娩的初产妇为研究对象,共298例,年龄21~35岁,平均(26.42±5.94)岁,身高(145~174)cm,平均(163.34±8.43)cm,孕周为(36~42)周,平均(39.78±2.16)周,胎儿体重约为(2600~4100)g。纳入标准:初产足月产妇;胎儿头位产妇;行阴道分娩产妇;具有外阴侧切术手术指征产妇;签订知情同意书产妇。排除标准:经产产妇;早产产妇;胎儿过大或头盆不称需剖腹产产妇;其他原因需剖腹产产妇;外阴病变产妇;妊娠高血压产妇;妊娠糖尿病产妇;未签订知情同意书产妇。将所有初产妇按照随机数字表法随机分为观察组和对照组,每组149例,两组产妇在年龄、身高、孕周等一般资料方面无显著性差异(P>0.05),具有可比性。见表1。本研究均经患者及其家属知情同意,与患者及家属签订知情同意书,并报我院伦理委员会备案处理。
表1 两组患者一般资料比较(x±s)
1.2 方法
观察组患者行改良式会阴侧切术,对照组患者行传统会阴侧切术。所有患者术前均予会阴常规消毒,并以利多卡因注射液做阻滞麻醉和局部麻醉[3]。在评价产妇不存在产力异常情况后,将会阴体视为垂直分界点,于会阴左侧组织标记出45°(对照组)或25°~30°(观察组)引线,在两次规律性子宫收缩期间作一长约3~4 cm左右的会阴切口。产妇自然分娩后仔细观察会阴切开部位深度,并将带尾纱布填塞于阴道内,以免宫内血液流出,不利于手术视野的暴露。在进行会阴切口缝合时,应仔细辨认切口顶端,缝合第一针一定要超过其0.5 cm,以免出现黏膜下血肿或出血;在缝合阴唇系带处时,为保证切口对合良好,预防皮肤边缘发生内翻,应采用阴道黏膜层间断缝合,皮肤缝合为连续皮内缝合;缝合会阴肌层时,应采用间断褥式缝合法以0号线进行。在以两种会阴侧切术行自然分娩后,切记将带尾纱布及时取出,并按产科常规护理措施对产妇进行会阴、生活习惯、心理等护理。
1.3 疗效评价标准
1.3.1 产妇术后疼痛程度评价标准[4] 产妇术后疼痛程度采用6级评分法进行评价。Ⅰ级:未感疼痛,或仅偶有轻微不适症状;Ⅱ级:偶有疼痛,且程度较轻;Ⅲ级:存在无法忽视的疼痛,但对正常生活无影响;Ⅳ级:存在无法忽视的疼痛,且对产妇注意力有一定的干扰;Ⅴ级:存在无法忽视的疼痛,对日常生活活动均有一定的影响,但产妇可完成排便、进食等生理需求;Ⅵ:疼痛程度剧烈,需卧床休息。
1.3.2 产妇会阴切口愈合情况评价标准[5] 于产妇自然分娩3 d后观察会阴切口愈合情况。Ⅰ级愈合:会阴处皮肤无硬结、压痛、红肿等现象,切口平整;Ⅱ级愈合:皮肤出现硬结、压痛或红肿等现象,但切口仍平整;伤口感染:会阴切口裂开,愈合差,局部出现红肿,且有水样物或脓液流出,压痛明显。
1.4 观察指标
会阴切口愈合情况、术后疼痛分级、撕裂伤发生情况、术后住院时间。
1.5统计学方法
采用SPSS17.0统计学软件,计量资料以(x±s)表示,采用t检验;计数资料以%表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者会阴切口愈合情况比较
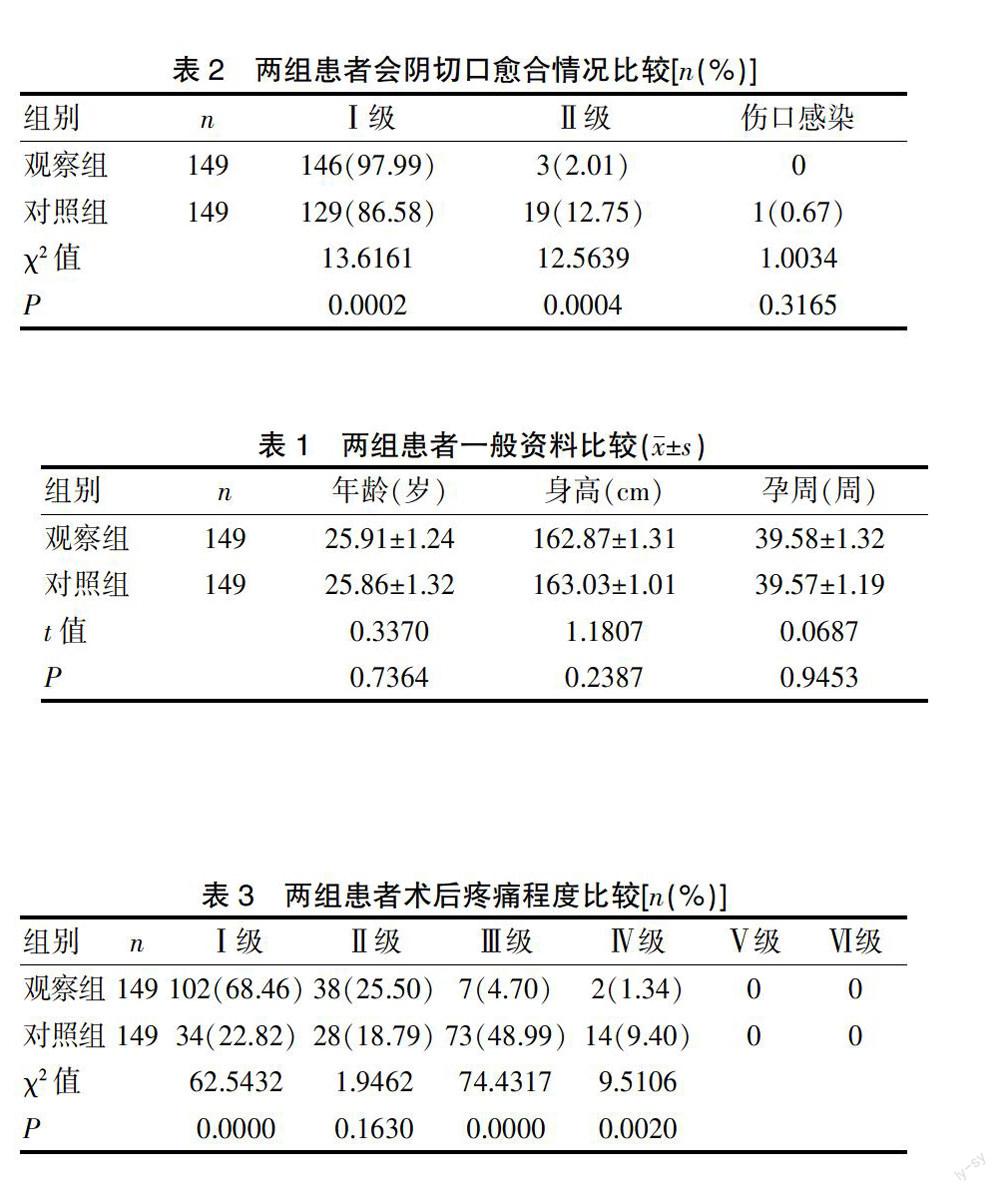
观察组患者Ⅰ级愈合146例,Ⅱ级愈合3例,无一例患者出现伤口感染,Ⅱ级愈合占2.01%;对照组患者Ⅰ级愈合129例,Ⅱ级愈合19例,1例患者出现伤口感染,Ⅱ级愈合及伤口感染占13.42%。观察组患者Ⅰ级伤口愈合情况明显优于对照组,两组间存在显著性差异(P<0.05)。见表2。
表2 两组患者会阴切口愈合情况比较[n(%)]
2.2两组患者术后疼痛程度比较
观察组患者术后Ⅰ级疼痛102例,Ⅱ级38例,Ⅲ级7例,Ⅳ级2例,无一例患者发生Ⅴ级或Ⅵ级疼痛;对照组患者分别为34例、28例、73例、14例,亦无一例患者发生Ⅴ级或Ⅵ级疼痛。观察组患者术后疼痛(Ⅰ级+Ⅱ级)明显优于对照组(Ⅰ级+Ⅱ级),两组间存在显著性差异(χ2=93.4938,P<0.05)。见表3。
表3 两组患者术后疼痛程度比较[n(%)]
2.3 两组患者撕裂伤发生情况比较
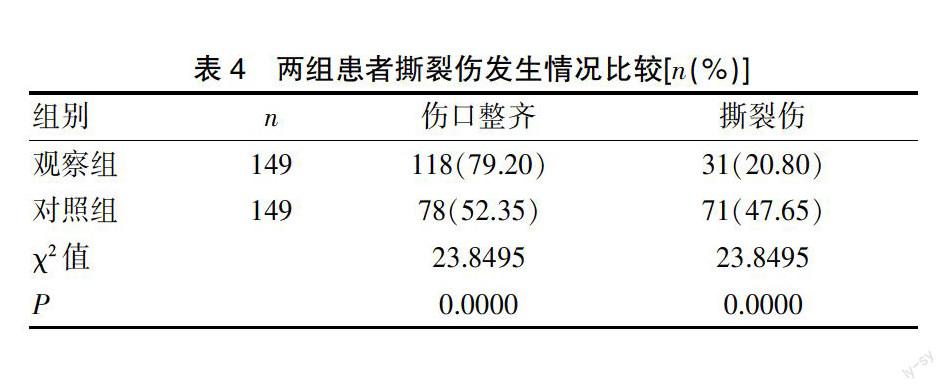
观察组共31例患者发生撕裂伤,占20.80%,对照组患者共71例患者发生撕裂伤,占47.65%。观察组患者撕裂伤发生率明显低于对照组,两组撕裂伤发生率比较存在显著性差异(P<0.05)。见表4。
表4 两组患者撕裂伤发生情况比较[n(%)]
2.4两组患者术后住院时间比较
观察组患者术后平均住院时间为(3.24±0.21)d,对照组为(4.82±0.19)d。观察组患者术后平均住院时间明显短于对照组,两组间存在显著性差异(t=68.1025, P=0.0000<0.05)。
3 讨论
近几年来,随着对母婴安全的要求不断提高,多数初产妇分娩时需行会阴侧切。作为产科常见的手术,会阴侧切主要为严重裂伤盆底组织,并且缓解胎头受到盆底组织的压迫展开的缩短第二产程、缩短分娩时间的手术。会阴是位于肛门和阴道口之间的软组织,在分娩过程中,为产道最外面的部分。从生理性结构上来讲,阴道出口为椭圆形,而不是圆形,再行会阴侧切的过程中,如果切口长度相等,侧切角度越大,其相对出口的径线也就越小,这样就会使胎儿娩出时遇到较大的阻力,引发各层组织损伤。而侧切角度越小,其相对出口的径线也就越大,使胎儿娩出时遇到的阻力就会越小,避免引发各层组织损伤。
传统45°会阴侧切尽管对直肠影响较小,但组织切开较多,且此处血流供应较丰富,故术中及术后出血量多,疼痛及局部肿胀明显。从解剖学上进行分析,阴唇不但皮下脂肪层较厚,且血管与神经也较为丰富,其后端融合于会阴体之前。骨盆底部肌肉与筋膜,只有会阴深横肌、浅横肌及其相应的筋膜于中心腱汇合,大小阴唇的中间部位组织最为丰厚,且距离会阴体越近,其皮下脂肪越少,组织越薄。为此,小角度侧切,不但更靠近会阴体,组织损伤及出血量小,且炎性反应也相对较轻。由于切口与肛门、直肠保持一定的角度,即使延长切口也难以导致会阴较大程度的裂伤。
与传统45°会阴侧切相比较,改良式会阴侧切术(25°~30°)具有以下优点:①术中及术后出血量少,切口小,肩难产发生率较低。纵椭圆形的阴道口有利于胎儿头部的俯屈,行传统的45°会阴侧切术时,切开了部分肌肉,使肌肉与子宫收缩的协同作用降低,纵椭圆形的阴道口性状遭到破坏,使部分胎儿胎头未发生俯屈而直接分娩出,较易发生肩难产[6-8]。②25°~30°角度小,对神经和肌肉损伤少,且对阴道内部撕裂伤的出现具有一定的预防作用。在行45°传统会阴侧切时,部分肛提肌和球海绵体肌被切断,切口弹性相对较差,撕裂伤较重。改良的25°~30°会阴侧切术切断的球海绵体肌附近的肌腱,分娩时可使皱壁的弹性增大,故可降低撕裂伤的发生率[9-11]。③缝合简单,愈合情况佳。由于组织较薄,暴露的切口明显,故进行缝合时操作简单,对肌肉损伤小,再次发生撕裂伤的可能性低。因阴道非“圆形”而呈“纵椭圆形”的生理结构,故在进行会阴侧切时,当切口长度一定时,角度越大,出口径线相对越短,娩出胎儿时的阻力越大,组织损伤的机率越高;当侧切角度减小时,出口径线相对较长,娩出胎儿阻力降低,故组织损伤的机率也随之降低[12,13]。此外,传统的45°会阴侧切术由于伤口张力大、组织相对较厚、缝合针数多,故术中术后疼痛明显;而25°~30°改良会阴侧切术缝合针数少,不仅可缩短手术缝合所用的时间,还可减轻牵拉痛,降低伤口感染的发生率[14]。
徐云芳等[1]将改良式侧切应用于自然分娩,不但降低了会阴切口的出血量,还降低了重度疼痛以及切口炎症发生率。李义兵等[15]对比不同侧切角度在自然分娩中的应用价值,45°侧切不但能够有效提高切口愈合率,还可有效降低切口疼痛,缩短住院时间。在本研究中,观察组会阴切口愈合、术后疼痛程度、撕裂伤、平均住院时间等均显著优于对照组,与上述学者研究结果较为一致,提示改良式会阴侧切(25°~30°)显著优于传统会阴侧切(45°),可有效提高分娩质量,促进产妇产后康复。
综上所述,改良式25°~30°会阴侧切术能够最大程度减少剪开组织,减少出血量,减轻产妇产后疼痛,降低撕裂伤发生率,改善伤口愈合情况,缩短术后住院时间,是一种较好地辅助孕妇分娩的方法,值得应用于临床。
[参考文献]
[1] 徐云芳,周蕾,朱莉. 改良式会阴侧切缝合术的临床应用[J]. 西部医学,2014,26(9):1194-1196.
[2] 蔡小梅,何志坚,陈小燕. 不同会阴缝合技术效果比较[J].齐鲁护理杂志,2014,12:123-124.
[3] Hannah G,Dahlen Helen,Dowling Mark,et al. Maternal and perinatal outcomes amongst low risk women giving birth in water compared to six birth positions on land. A descriptive cross sectional study in a birth centre over 12 years[J]. Midwifery,2013,29(7):759-764.
[4] 史明霞,董菁,袁帅帅,等. 延迟保护会阴法在经阴道分娩中的应用[J]. 山东医药,2014,54(35):56-57.
[5] 董启琴. 改良式会阴侧切缝合术在阴道分娩中的应用[J].现代医药卫生,2014,30(10):1526-1527.
[6] 吴梅秀,杨生兰,张慧萍. 无保护会阴接生法对初产妇会阴侧切率和产后疼痛的影响[J]. 实用临床医学(江西),2014,15(5):62-64.
[7] 叶定碧. 会阴侧切术和改良式缝合术相关问题及应对措施探讨[J]. 西藏医药杂志,2014,2:56-58.
[8] 黄玉婵,曹淑华. 改良会阴侧切术在初产妇阴道分娩中的临床应用[J]. 中国妇幼健康研究,2014,25(1):92-94.
[9] 林海燕. 会阴侧切术中不同侧切角度及缝合方法的效果评价[J]. 中国实用护理杂志,2011,27(18):38-39.
[10] 祝志娟,陈蓉,郭叶情. 会阴侧切术切口感染的危险因素分析[J]. 中华医院感染学杂志,2013,23(19):4722-4723.
[11] Rigmor C,Berg Vigdis,Underland. The obstetric consequences of female genital mutilation/cutting:a systematic review and meta-analysis[J]. Obstetrics and Gynecology International,2013,2013:496-564.
[12] 贺会. 会阴切开缝合术术式选择、缝合技巧、注意事项及术后处理[J]. 中国社区医师,2012,14(4):145-146.
[13] 李香娟,赵秀敏,李立峰. 初产妇常规会阴侧切术和限制会阴侧切术的临床对照研究[J]. 中国医师杂志,2013, 15(12):1676-1679.
[14] 王秉霞,王玉萍,刘颖. 可吸收胶原蛋白缝合线在会阴侧切皮内缝合术中的应用[J]. 中国实用医药,2014,2:73-74.
[15] 李义兵. 会阴侧切术中不同侧切角度及缝合方法的比较分析[J]. 中国医药科学,2014,4(17):187-189.
(收稿日期:2014-12-29)

