肠管强回声在中孕期胎儿非整倍体异常筛查中的应用
任芸芸
(复旦大学附属妇产科医院超声科,上海 200011)
肠管强回声在中孕期胎儿非整倍体异常筛查中的应用
任芸芸
(复旦大学附属妇产科医院超声科,上海 200011)
染色体异常在新生儿中的发生率约为0.1%~0.2%,最常见的是21-三体综合征,其次为18-三体综合征、13-三体综合征、45,XO、三倍体等[1]。染色体异常的胎儿在超声检查时可以发现一些结构的异常,对于一些严重的结构异常,如脑积水、腹壁裂、脐膨出、心脏畸形及十二直肠狭窄或闭锁等,临床对其妊娠结局已经有了比较深入的认识。但一些非特异性的声像图表现,即与染色体非整倍体相关的微小超声异常发现,统称为超声软指标,大部分见于正常胎儿,只是在染色体异常的胎儿中发生率较高,如颈项软组织增厚、肠管强回声、心室强光点、轻度肾盂扩张或脑室扩张、鼻骨缺失或发育不全等[2]。需要了解不同软指标的临床意义及与胎儿染色体异常的相关性,才能结合软指标进行染色体异常风险的准确评估。
在中孕期筛查中,各种染色体异常有特异性的超声结构异常表现,例如21-三体相关的有心脏结构异常、十二指肠闭锁、鼻骨发育不全、颈项软组织增厚、心室强光点、肠管强回声等;18-三体较常见的超声表现有草莓头、脉络膜囊肿、胼胝体缺失、脑室增宽、心脏结构异常、单脐动脉、肠管强回声等;13-三体相关的前脑无裂畸形、小头畸形、面部结构异常、心脏畸形、肾脏增大回声增强等。对于严重的结构畸形,在中孕期超声筛查中较易发现,即使只是单发的结构异常,也可以作为染色体核型分析的参考指标[3]。但对于微小的结构异常,在超声筛查中比较常见,与染色体异常有一定的相关性,如何有效结合超声软指标来评估胎儿染色体异常,需要针对个体来确定染色体的风险率。个体的风险可以通过乘以特异性结构异常或超声软指标的似然比来进行评估。
可以看到,肠管强回声作为超声软指标之一,较常见于21-三体及18-三体等,但需要指出肠管强回声在中孕期的发生率为0.4%~1.8%,该指标同时与胎儿生长受限、先天性感染(主要是巨细胞病毒感染)、羊膜腔内出血、囊性纤维化和胃肠道梗阻等相关[4]。一旦发现肠管强回声的超声征象,应进行系统性产前筛查,若孕妇为高危或有其他结构的异常,需考虑进一步行染色体非整倍体的检查。
中孕期超声筛查时当肠管回声的强度等于或大于髂骨的回声即可诊断为肠管回声增强,作为胎儿腹部超声的主要异常表现,有些肠管强回声会与肠管扩张合并存在,产前超声需动态观察肠管强回声和肠管扩张的程度,及时提示临床采取措施,有助于胎儿妊娠结局的预测和评估[5-7]。以下通过是否合并肠管扩张,我们对肠管强回声分两种情况进行讨论。
l 肠管强回声合并肠管扩张(图l)
对于肠管强回声合并肠管扩张的病例,有研究表明这两种超声表现可能与胎儿肠壁一过性缺血有关,血供恢复后扩张的肠管可恢复正常,强回声的表现亦可消失[8,9]。但更多的文献资料证实肠管强回声与肠管扩张合并存在时,肠管扩张是较为主要的表现[10-12]。胎儿的肠管位置较低,肠管扩张多在孕24~26周才能观察到明显的变化[13],以小肠或结肠的表现为主。可以看到,肠管扩张的最佳观察时间与中孕期超声筛查的20~24周是有出入的,因此对于中孕期超声筛查中发现或怀疑有肠管扩张的病例,需要不同时段、多次超声检查、动态观察肠管的扩张情况,才能得到较为明确的诊断结果。
小肠的肠管最宽内径>7.0 mm,结肠的最宽内径>18.0 mm,可以诊断为肠管扩张[11],同时,胎儿下消化道梗阻多合并羊水量增多,观察羊水量的变化对诊断肠管扩张也有重要作用,梗阻部位越高,羊水增多出现得越早,而低位肠梗阻的胎儿羊水量较正常[13]。对于进行性肠管增宽,羊水持续性增多的病例,可以考虑有肠道狭窄、闭锁、肛门闭锁等所致的肠梗阻,而对于超声动态观察肠管扩张情况有明显好转的病例,则应考虑为由胎粪堵塞、肠管缺血、腹膜炎等引发的一过性肠道梗阻的表现。
我们需要指出的是,肠管扩张并不是超声软指标之一,所以对于中孕期超声筛查发现有肠管强回声合并肠管扩张的病例,结合孕妇的高危因素,合理评估染色体异常的风险率。超声随访肠管的进行性变化及羊水量的情况,是同时存在肠管强回声和肠管扩张这两种异常超声表现的首选处理原则,必要时可通过TORCH检测来排除孕妇先天性感染的风险。
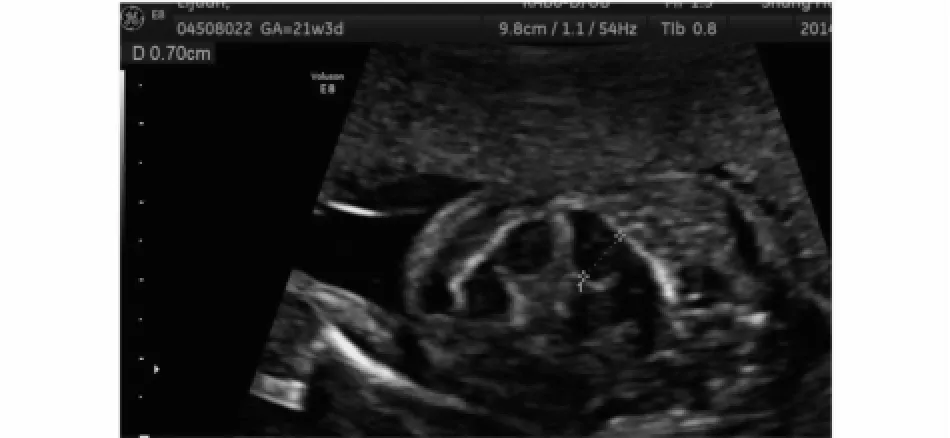
图l 肠管强回声合并肠管扩张超声影像
2 肠管强回声(图2)
本文提过中孕期超声筛查中将胎儿肠管回声与髂骨回声的强度进行比较,通过回声的强弱诊断肠管回声增强,单纯性肠管强回声的表现较为常见。其主要病因包括:①胎粪积聚;②肠壁水肿或纤维化;③胎儿宫内感染或羊膜腔出血;④少量腹水引起肠壁界面反射强回声;⑤胎儿宫内生长受限引起局部肠壁血液供应不足或羊水量少,胎粪液体含量减少等[14]。从这些原因可见,胎儿肠管强回声并不是一种特定的疾病,而很有可能是妊娠期一过性的超声表现[15],多数不会出现病理性的改变[12],且随妊娠的进展可自行消失。但肠管强回声合并染色体异常及发生不良妊娠结局的几率会增加[16],因此中孕期筛查胎儿肠道的超声表现可以作为染色体核型分析检测的线索,对于胎儿预后的判断有其临床价值。
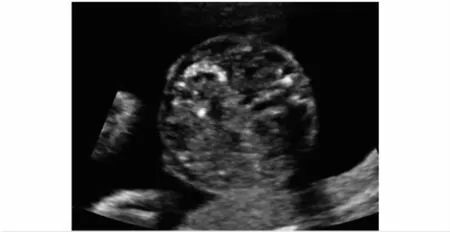
图2 肠管强回声超声影像
肠管强回声并不一定只有在中孕期超声筛查中才能发现,文献报道[13]超声最早于11~12周可观察到肠管回声增强的表现。胎儿出现肠管强回声的征象越早,其发生严重结构畸形与不良妊娠结局的风险越大[17]。从超声成为产前筛查的主要影像学手段以来,肠管强回声作为单一的超声软指标,其在胎儿非整倍体异常筛查中的效能,就存在很多争议,从Odibo等[18]综述的文献来看,根据多个研究的结果,肠管强回声对于21-三体的筛查敏感性在0~21.3%;而似然比是常用来准确衡量非整倍体异常风险率的指标,是染色体异常风险率在原有风险率基础上变更的倍数,Odibo等[18]综述的更多文献中对于肠管强回声的似然比有从0~11.44的更大跨度。这些差异性因为各个研究的不同范畴而存在,对于像心室强光点、肠管强回声及更多定性的超声软指标,本身就不同于有固定测量值的那些软指标,如颈项软组织的厚度、脑室或肾盂增宽的宽度,在获得超声表现的观察结果时就存在差异性,这样会产生非整倍体异常筛查效能的差异,而无法为临床带来很好的指导作用。
英国皇家医院学者通过荟萃分析法(meta-analysis)总结了1995~2012年发表的48篇关于超声染色体异常软指标的研究,对于心室强光点、脑室增宽、颈项软组织增厚及肠管强回声等软指标都有了新的似然比统计,超声发现单纯性肠管强回声,21-三体的似然比为1.65[19]。也就是说,中孕期超声筛查发现单纯性肠管强回声,对于21-三体的风险率就是在血清学筛查所得风险率的基础上变更成为1.65倍。这表示,单纯性肠管强回声只是略微增高了21-三体综合征的风险率。
目前,早孕期唐氏筛查主要是结合孕妇年龄、NT和血清学指标进行联合筛查,其敏感性可达85%~95%;而中孕期唐氏筛查通过孕妇年龄结合血清学指标(AF P、freeΒ-hCG、uE3三联检测),筛查敏感性达到65%~70%,若再增加指标结合 PA P P-A和早孕期NT,其敏感性更可达90%[20]。与筛查敏感性为0~21.3%的单纯性肠管强回声相比,血清学联合孕妇年龄和NT具有更高的敏感性。因此,对于低危的孕妇,超声筛查发现单纯性肠管强回声,不建议进行介入性诊断,只需要在孕期内随访观察肠管强回声的变化情况即可。
对于高危的孕妇,通过早唐或中唐的联合筛查已经明确了染色体异常的风险率,即使不存在单纯性肠管强回声,也需要做进一步的检查。因此,对于这些高危人群,是否存在单纯性肠管强回声,并不会影响临床进一步处理方案的制定。
中孕期超声筛查发现肠管强回声时,需要详细了解病史,进行系统性的超声检查,明确是否为单纯性的肠管强回声,同时需要结合血清学等联合筛查指标进行综合性的评估。而不是将所有的单纯性肠管强回声归入高危的因素,进行介入性的染色体检查,这只会增加羊水穿刺的人群数量及风险,而不会真正有助于提高染色体异常筛查的产前诊断率。
[1]Raniga S,Desai PD, Parikh H,et al.Ultrasonographic soft marker of aneuploidy in second trimester:are we lost?[J].Med Gen Med,2006,11(1):9-24.
[2]任芸芸,李笑天,严英榴,等.中孕期超声筛查胎儿染色体异常软指标的临床价值[J].中国实用妇科与产科杂志,2008,24(1):41-43.
[3]Krantz DA,Hallahan TW,Macri VJ,et al.Genetic sonography after first-trimester Down syndrome screening[J].Ultrasound Obstet Gynecol,2007,29:666-670.
[4]Reddy UM,Abuhamad AZ,Levine D,et al.Fetal imaging:executive summary of a joint Eunice Kennedy Shriver National Institute of Child Health and Human Development,Society for Maternal-Fetal Medicine,American Institute of Ultrasound in Medicine,American College of Obstetricians and Gynecologists,American College of Radiology,Society for Pediatric Radiology,and Society of Radiologists in Ultrasound Fetal Imaging workshop[J].Obstet Gynecol,2014,123:1070-1082.
[5]Iacobelli BD,Zaccara A,Spirydakis I,et al. Prenatal counselling of small bowel atresia:watch the fluid![J]. Prenat Diagn,2006,26(3):214-217.
[6]Ruiz MJ,Thatch KA,Fisher JC,et al.Neonatal outcomes associated with intestinal abnormalities diagnosed by fetal ultrasound[J].J Pediatr Surg,2009,44(1):71-74.
[7]邓学东.产前超声诊断与鉴别诊断[M].北京:人民军医出版社,2013:179-181.
[8]Ghi T,Tani G,Carletti A,et al.Transient bowel ischaemia of the fetus[J].Fetal Diagn Ther,2005,20(1):54-57.
[9]Colombani M,Ferry M,Toga C,et al.Magnetic resonance imaging in the prenatal diagnosis of congenital diarrhea[J].Ultrasound Obstet Gynecol,2010,35(5):560-565.
[10]曹晖,邓学东.胎儿肠管扩张与妊娠结局相关性分析[J/CD].中华医学超声杂志(电子版),2014,11(7):577-581.
[11]陈晓康,吕国荣,唐力.超声检测胎儿肠道发育及其临床意义[J].福建医科大学学报,2008,42(3):95.
[12]Saha E,Mullins EW, Paramasivam G,et al. Perinatal outcomes of fetal echogenic bowel[J]. Prenat Diagn,2012,32(8):758-764
[13]严英榴,杨秀雄.产前超声诊断学[M].第2版.北京:人民军医出版社,2012,367-369.
[14]曹晖,邓学东,杨忠.肠管强回声胎儿伴发结构异常及染色体异常超声图像分析[J/CD].中华医学超声杂志(电子版),2013,10(10):842-848.
[15]黎先艳,田晓先.中孕期胎儿肠管回声增强临床意义分析[J].中国优生与遗传杂志,2011,19(11):70-71.
[16]Goetzinger KR,Cahill AG,Macones GA,et al.Echogenic bowel on second-trimester ultrasonography:evaluating the risk of adverse pregnancy outcome[J].Obstet Gynecol,2011,117(6):1341-1348.
[17]Buiter HD,Holswilder-Olde Scholtenhuis MA,Bouman K,et al.Outcome of infants presenting with echogenic bowel in the second trimester of pregnancy[J].Arch Dis Child Fetal Neonatal Ed,2013,98(3):256-259.
[18]Odibo Anthony O,Alessandro Ghidinil.Role of the secondtrimester‘genetic sonogram’for Down syndrome screen in the era of first-trimester screening and noninvasive prenatal testing[J]. Prenat Diagn,2014,34:511-517.
[19]Nicolaides KH.Screening for fetal aneuploidies at 11 to 13 weeks[J]. Prenat Diagn,2011,31:7-15.
[20]Agathokleous M,Chaveeva P, Poon LCY,et al.Meta-analysis of second-trimester markers for trisomy 21[J].Ultrasound Obstet Gynecol,2013,41:247-261.
R714.53
A
2015-04-30)
编辑:宋文颖
10.13470/j.cnki.cjpd.2015.02.016

