不同医学营养教育模式在妊娠期糖尿病病人健康教育中的应用
昝 琼,李映桃,梁丽霞,吴伟珍,李湘元
妊娠期糖尿病是一种高危妊娠,孕期病情控制不良易导致各种母婴并发症,严重危害母婴健康[1]。杨慧霞[2]报道,我国妊娠期糖尿病发病率高达14.2%。饮食治疗即医学营养治疗是糖尿病治疗的五驾马车之一,也是糖尿病治疗的基础[3]。饮食教育的核心内容在于食谱设计的方法,目前国内外使用的方法主要有传统细算法、主食固定法、食物交换份法、基于血糖指数和血糖负荷概念的食物交换份法、手测量法共5种[4]。临床观察发现,病人常常遗忘饮食疗法内容,不知道每天该吃什么,吃多少量,从而导致血糖控制不良。究其原因,主要是病人缺少自我管理的实用技能、缺乏营养学知识所致。针对这一问题,我科医护人员在传统细算法基础上设计了妊娠期糖尿病饮食计算盘辅以饮食模具、计量秤的综合性集体化教育方法,打破了单纯以理论知识灌输为主的教育方法,取得了良好的效果。现报道如下。
1 资料与方法
1.1 临床资料 将2013年1月—2013年12月住院的160例妊娠期糖尿病病人随机分成两组各80例。病人年龄24岁~41岁(28.10岁±4.56岁);妊娠24周~36周(27.0周±4.0周),两组病人一般情况比较差异无统计学意义,具有可比性。
1.2 妊娠期糖尿病的诊断标准 参照世界卫生组织的诊断标准[5],即妊娠期检测孕妇血糖,达到下列任何1项标准:①2次或2次以上空腹血糖≥5.3mmol/L;②75g葡萄糖耐量试验(OGTT)检测空腹血糖≥5.1 mmol/L,餐后1h血糖≥1 0.0mmol/L,餐后2h血糖≥8.5mmol/L,妊娠前未发现血糖异常。
1.3 研究方法
1.3.1 教育方法 对照组:采取妊娠期常规护理,接受常规糖尿病知识教育,内容包括糖尿病病因、对母婴的影响、治疗(包括饮食、运动、药物)、自我监测等。由营养师进行饮食指导,对病人进行详尽的营养知识宣教。营养师依据病人身高、体重、体力活动程度等具体情况制定具体的饮食方案,由营养厨师定量制作。观察组:与对照组病人一同接受常规糖尿病知识教育,运用妊娠期糖尿病饮食计算盘(获实用新型专刊证书,专利号:ZL 2013 2 03649289)结合食物模型教具、计量秤协助并强化个体化医学营养干预。
1.3.2 饮食计算盘的应用 在传统细算法的基础上改良成简便、易携带、清楚明了的饮食计算盘,由4块转盘构成。①先判断妊娠期糖尿病病人的体型:在第一转盘中找出妊娠期糖尿病病人的身高(m),在第二转盘中找出孕前体重值(kg),转动第一转盘,使病人的身高刻度与体重刻度沿径向对齐,根据指示箭头所指的体重指数(BMI)刻度判断病人的体型(消瘦、正常、超重);②计算病人1d所需总热量(kcal,1kcal=4.184kJ):先计算出该病人的标准体重(标准体重=身高-105),转动第三转盘正面,对应病人的标准体重后停止转动并固定。根据病人的体型、每天所处的状态(卧床、轻体力劳动)以及孕周在转盘内进行判断,得出病人每日所需总热量值(中晚孕病人每天增加200 kcal能量);③转动第三转盘背面,找出与上述病人每日所需总热量值最接近的每日总热量值,得出1d所需食物的总量;④根据第四转盘上的食物种类标示:米面类、蔬果类、肉类、鸡蛋类、乳类、植物油类,选择相应的食物。
1.3.3 食物模型教具及计量秤的应用 仿真食物模型是根据食物交换份的概念制作的每一类食物90 kcal的质量。例如1份主食为25g大米或35g馒头;1份蔬菜类食物为500g大白菜、200g胡萝卜;1份水果类食物为350g西瓜、200g苹果、200g桃子、200g橙子;1份肉蛋类食物为50g瘦肉、50g瘦牛肉、60g鸡蛋、35g虾仁等。这些模型与实物有相同的质量、体积、热量。
1.3.4 效果评价 ①比较两组医学营养教育1周后餐后2h血糖达标(4.4mmol/L~6.7mmol/L)[2]情况;②两组入院时及医学营养管理3个月后糖化血红蛋白(理想值<6.0%)的变化;③孕期体重的增长达标[妊娠早期每周增加(0.169±0.268)kg,妊娠中期每周 增加(0.5 6 3±0.2 3 6)kg,妊娠晚期每周增加(0.518±0.234)kg]情况;④病人、家属的满意度。满意度调查表在出院前进行调查,满分100分,90分以上为满意。⑤糖尿病病人对相关知识的知晓度:依据糖尿病饮食健康教育内容自制问卷,每个问题设5个评价标准,即掌握、熟悉、部分掌握、了解、不掌握。分别计10分、8分、6分、4分、2分,由责任护士及糖尿病专科护士对病人进行测试,85分为达标。
1.3.5 统计学方法 采用SPSS 13.0软件进行统计,计量资料进行t检验;计数资料进行χ2检验。
2 结果
2.1 两组病人饮食教育后1周餐后2h血糖达标情况(见表1)

表1 两组病人餐后2h血糖达标情况比较 例
2.2 两组糖尿病病人入院时及3个月后糖化血红蛋白比较(见表2)

表2 两组糖尿病病人入院时及3个月后糖化血红蛋白比较 %
2.3 两组病人健康教育达标情况及总体满意度比较(见表3)
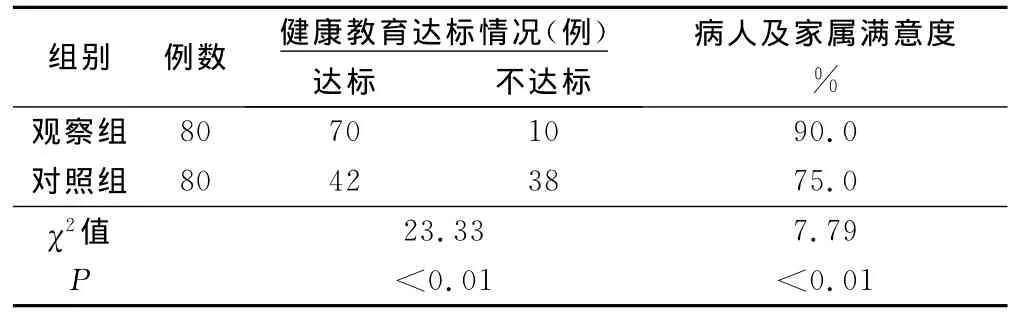
表3 两组病人健康教育达标、总体满意度比较
2.4 两组病人妊娠期糖尿病知识知晓度达标率比较(见表4)
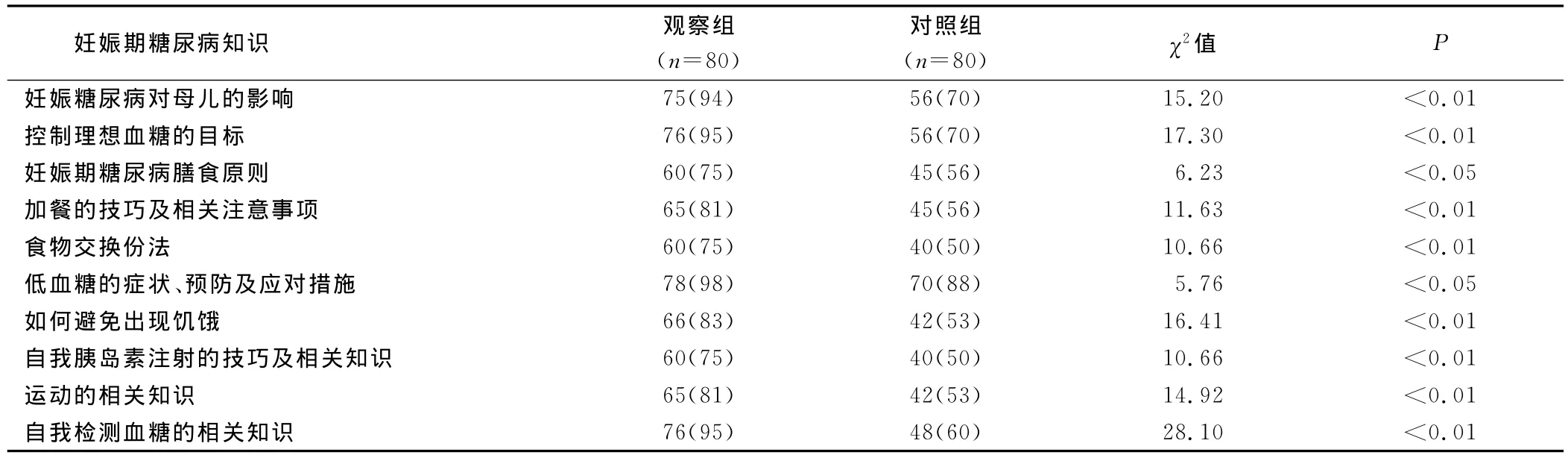
表4 两组病人妊娠期糖尿病知识知晓度达标率比较 例(%)
2.5 两组病人孕期体重增长达标情况比较(见表5)

表5 两组病人孕期体重增长达标情况比较 例
3 讨论
妊娠期糖尿病孕妇并发症多,主要有自然流产、妊娠期高血压病、酮症酸中毒、感染、早产、胎儿生长受限、巨大儿、新生儿低血糖等,会对母婴产生严重影响。因此,需加强孕期管理和产时处理,以减少母婴并发症的危害。Garcia-Patterson等[6]认为,护理管理措施对GDM的预后有着重要的作用,其作用和效果不亚于单纯内分泌学专家的处理。如处理不当,以后患2型糖尿病的危险性明显增加。医学营养治疗是护理管理妊娠期糖尿病最基本和最有效的治疗方法,宗旨是严格限制总能量摄入。在不同孕周,依据胎儿正常生长发育的营养需要和孕妇的热量需求,计算孕妇每日所需热量,配置均衡美味的食谱,使餐前和餐后血糖控制在理想水平,预防巨大胎儿及由巨大胎儿带来的母婴并发症,降低孕妇妊娠高血压综合征、感染、羊水过多等疾病的发生率。由于病人对疾病本身的了解有限,以及临床医师重视不足,饮食营养治疗的依从性较差。如果在妊娠期糖尿病教育过程中,只是简单地给孕妇进行解答、做简单的指导,很难满足孕妇的复杂需要,难以有效控制饮食。美国糖尿病协会建议尽可能对GDM病人提供营养咨询并制定饮食处方。每个孕妇的个性化饮食计划最好由营养科医师根据个体的情况制定食谱,孕期饮食控制过剩热量的摄入对GDM 病人及其胎儿有较好的预后。传统教育形式固定单一,教育者的定位主要是指导和提供信息,以灌输理论知识为主,缺乏对知识的理解强化,尤其是文化水平低的病人更难掌握。而糖尿病饮食治疗强调个体化、针对性,要结合病人实际情况制定个体化饮食方案并随时进行调整,应用饮食计算盘进行饮食教育不受年龄、文化层次和职业的限制,学习和掌握相关知识快,增加孕妇饮食治疗的效果和信心,而食物模型和食物秤直观并以其生动逼真、色彩鲜艳、直观明确的特点吸引病人的注意力,使其在轻松有趣的学习和实践中感受各种食物的质量、体积、热量,把食物成分换算中的抽象内容具体化,病人乐于接受、易于理解、便于实践。病人逐步掌握饮食治疗的知识和技能,增强自我效能,最终达到提高病人自我管理能力的目的。研究结果显示,观察组病人自我管理能力增强了,减少了对医生的依赖性,也减少了对疾病不重视的状况,提高了病人对糖尿病知识的知晓度和满意度。餐后2h血糖达标人数高于对照组,糖尿病知识的知晓率及满意度也高于对照组,两组比较差异有统计学意义(P<0.05或P<0.01)。
4 小结
饮食计算盘设计简单,通俗易懂,打破传统教育方法的单调、被动气氛,利于护患沟通及糖尿病教育工作的开展,提高了病人满意度,使病人饮食健康教育保持有效性、及时性和实用性。应用食物模型和计量秤,直观感性、切合实际,较好地体现了饮食疗法的基本内容,又便于病人理解及居家实践,是一种良好的饮食教育形式,有利于控制血糖,降低了孕期母婴并发症,并有效减少医疗费用、提高病人的生活质量。
[1] 乐杰.妇产科学[M].第7版.北京:人民卫生出版社,2010:150-154.
[2] 杨慧霞.妊娠合并糖尿病临床实践指南[M].第2版.北京:人民卫生出版社,2013:42;196.
[3] 中华医学会糖尿病学分会.中国糖尿病防治指南(2010版)[M].北京:北京大学医学出版社,2011:18-20.
[4] 胡一宇,黄丽华.糖尿病患者饮食教育的研究现状[J].中华护理杂志2013,48(6):555-557.
[5] International Association of Diabetes and Pregnancy Study Groups Consensus Panel.International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy[J].Diabetes Care,2010,33:676-682.
[6] Garcia-Patterson A,Martin E,Ubeda J,etal.Nurse-based management in patients with gestational diabetes[J].Diabetes Care,2003,26(4):998-1001.

