妊娠期糖尿病新诊断标准对母婴结局的影响分析
袁瑗,杨琳芬,吴晓霞,陈春玲,杨帆
四川省罗江县人民医院妇产科,四川罗江 618500
妊娠期糖尿病(GDM)指妊娠期首次出现糖代谢异常,是妊娠过程中的特有疾病,属于高危妊娠。GDM与孕妇及围产儿的相关并发症具有重要的关系如羊水过多、巨大儿、以及新生儿呼吸窘迫综合征等,另外GDM患者子代更加容易肥胖甚至患糖尿病。我国孕产妇GDM发生率为1%~5%,近年有明显增高趋势[1],严重影响了母儿的生命健康。采用早期诊断治疗干预可以显著缓解GDM对母婴产生的危害。2010年国际妊娠合并糖尿病研究组(IADPSG)推荐新GDM 诊断标准[2]。随着妊娠期糖尿病新诊断标准的实施,GDM的患病率明显上升。该研究回顾性总结在该院产科分娩的65例妊娠期糖尿病孕妇与65例低危孕妇的围生期结局,探讨妊娠期糖尿病新诊断标准对母婴结局的影响[3]。现报道如下。
1 资料与方法
1.1 一般资料
自2012年5月—2013年5月在该院门诊建卡、产检并住院分娩的单胎孕妇954例,均无糖尿病病史,实行妊娠期糖尿病新诊断标准,其中GDM孕妇有65例,发生率为6.8%,将这些孕妇作为对照组。随机抽取同期住院分娩糖代谢正常的孕妇作为对照组的围生期结局。其中观察组初产妇45例,经产妇20例,年龄24~38岁,平均年龄(29.8±4.2)岁,体重 58~84 kg,平均体重(64.8±7.2)kg;对照组初产妇43例,经产妇22例,年龄23~37岁,平均年龄(29.5±3.8)岁,体重 57~82 kg,平均体重(65.1±7.0)kg。排除严重肝肾功能异常、糖尿病合并妊娠、其他内分泌紊乱疾病。两组在年龄、孕周以及产次等一般资料差异无统计学意义(P>0.05),具有临床可比性。
1.2 GDM诊断方法
孕周为24~28患者采用一步法:患者测量血糖前8 h内禁食,并空腹测量血糖。测量方法:将75 g葡萄糖粉溶于300 mL温水中,孕妇5 min内饮完,在服糖后1 h、2 h分别抽取静脉血进行血糖测量,血糖数值应小于5.1、10.0以及8.5 mmol/L,任何一项达到或者大于上述数值即可诊断为GDM。高危孕妇早期采用血糖检查,FDG(空腹血糖)≥7.0mmol/L,GHbA1c≥6.5%,2 h 血糖≥11.1 mmol/L,如果三项正常,行OGTT检查,诊断标准同孕24~28周,如果无异常,可24~28周后复测,判断是否为GDM。
1.3 干预措施
GDM孕妇均列入产科高危门诊管理,建立相关健康管理档案,记录孕妇年龄、体重、产次以及血糖等方面情况,同时定期对患者实施体重测量以及饮食指导等干预措施。血糖控制满意标准:空腹血糖3.3~3.5 mmol/L,餐前 30 min:3.3~5.3 mmol/L,餐后 2 h:4.4~6.7 mmol/L,夜间:4.4~6.7 mmol/L单纯饮食联合运动干预血糖控制不能达标者,要及时选择胰岛素治疗。
1.4 统计方法
使用SPSS 13.0统计学软件分析数据,计量资料以(x±s)表示,均数比较采用配对t检验分析,计量数据采用 χ2检验,P<0.05认为差异有统计学意义。
2 结果
两组妊娠情况分析研究观察组患者通过饮食控制、运动以及改变日常作息后,患者血糖控制率为58例,占89.23%,采用胰岛素者6例,占9.23%。两组患者胎膜早破、羊水异常以及产后出血差异无统计学意义(P>0.05)。比较顺产和剖宫产,发现差异有统计学意义(P<0.05);比较两组新生儿巨大儿、新生儿窒息、早产儿、黄疸等症状,发现差异无统计学意义(P>0.05)。比较两组新生儿低血糖、转儿科率发现观察组显著高于对照组,差异有统计学意义(P<0.05)。观察组54例分娩孕周为38~40周,2例大于40周。对照组48例分娩为38~40周,10例大于40周。见表1。
3 讨论
随着社会的快速发展,人类生活方式也在不断变化,尤其是孕妇,对营养的追求更是近乎苛刻,吃得多运动少,加上妊娠期的生理特点等多种原因,造成体内代谢紊乱,妊娠期发病率随之增长[4]。妊娠期糖尿病不仅对孕妇的健康造成影响,对胎儿健康同样影响巨大。研究[5]指出妊娠期对母婴的健康造成了严重的威胁。
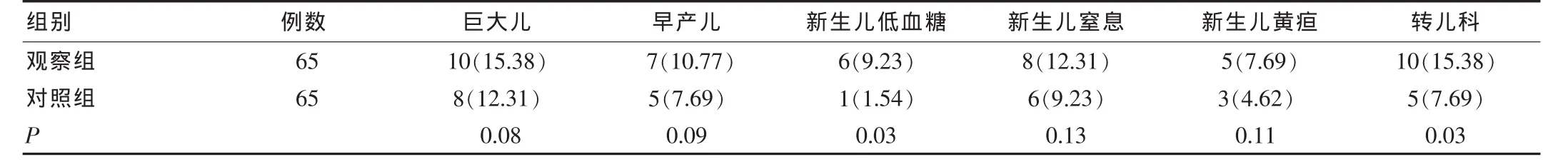
表1 两组孕妇新生儿主要并发症比较[n(%]
医学上将妊娠期出现不同程度的糖耐量降低或存在明显糖尿病症状定义为妊娠期糖尿病,临床表现为多食、多饮和多尿,但大多数无明显的临床表现[6]。GDM高血糖经胎盘持续进入胎儿体内,刺激胰岛β细胞后,可能出现高胰岛素血症,血胰岛素、血糖增高促使糖原、脂肪等物质的合成,胎儿因此迅速生长,耗氧加大,因此出现巨大儿和胎儿窘迫。高血糖对胚胎发育也有抑制作用,造成发育不良,最终致畸。血糖高渗性利尿,使体内羊水增多,导致胎膜早破,因此控制血糖对母婴结局影响重大[7]。
GDM患者的综合管理应兼顾血糖控制及母儿结局改善。孕妇属于特殊人群,临床上考虑制定治疗方案时需更加周全,需要将血糖水平控制在正常范围内,从而降低不良妊娠结局的发生率。妊娠期糖尿病降糖治疗过程中给予营养干预尤为重要,胎儿生长所需的营养成分主要来自孕妇,多数孕妇对营养吸收缺乏科学认识,认为食物越营养越好,但真正科学膳食讲究营养搭配,尤其妊娠期糖尿病,更需要合理调整饮食,血糖过高和过低都会对母婴造成影响[8]。
因此,今后在提高医务工作者对该病诊治能力的基础上,要进一步重视孕妇的教育和孕期营养的管理,并对孕妇和胎儿进行“双关注”[9],减少GDM对围生期不良结局的影响。该研究新生儿体重、巨大儿、胎膜早破、羊水污染等妊娠结局无明显差异,可见血糖诊断标准降低后,发病率增高了,但高危漏诊的少了,GDM经过积极管理和控制妊娠期血糖,患者仍可获得良好的妊娠结局[10]。
总之,妊娠期糖尿病采用新诊断标准,主动实施孕期体重管理以及膳食指导,必要时应用胰岛素治疗,能够有效控制母儿并发症的发生率。
[1]谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:75-79.
[2]Reece EA.The fetal and maternal consequences of gestational diabetes mellitus[J].J Matern Fetal Neonatal Med,2010,23(3):199-203
[3]张颖,金亦,杨建波,等.基于新诊断标准妊娠期糖尿病妊娠结局分析[J].中国实用妇科与产科杂志,2012,28(1):848-850.
[4]罗静,常青,王延洲,等.新妊娠期糖尿病诊断标准与围生期母儿结局分析[J].实用妇产科杂志,2012,28(9):755.
[5]陈元元,陈丹青.妊娠期糖尿病孕妇体重指数变化与围产结局的关系[J].中国实用妇科与产科杂志,2010,26(2):119-121.
[6]朱自强,曹芳,黄瑞萍,等.妊娠期糖尿病孕妇及胎儿胰岛素与游离脂肪酸分析[J].中国全科医学,2013,16(6A):1874-1876.
[7]廖晓焰,贺娟,扎西,等.妊娠期糖尿病新诊断标准对妊娠结局的意义[J].四川医学,2013,34(10):1491.
[8]王芸,石中华.妊娠期糖尿病的两种不同诊断标准对围产期母婴结局的影响[J].南京医科大学学报:自然科学版,2013,33(11):1576.
[9]杨慧霞.妊娠期糖尿病新诊断标准应用后面临的问题[J].中国妇产科临床杂志,2012,13(3):161-162.
[10]张映雪,王永杰,王秀杰.妊娠期糖尿病诊断标准对母儿结局影响的分析[J].中外医疗,2013,32(36):72.

