胃滑膜肉瘤伴腹主动脉旁神经节瘤1例报告
吴耀禄,何丽,曹波,贺爱军,白铁成
(延安大学附属医院 普通外科,陕西 延安716000)
1 临床资料
患者 男,54岁。以“上腹部饱胀不适3个月”之主诉于2013年3月25日收住院。3个月前无明显诱因始感上腹部饱胀不适,进食后加重,伴纳差,无反酸、嗳气,无恶心、呕吐,无黑便。因上述症状进行性加重,伴消廋,故于外院就诊,胃镜提示:胃体上部小弯侧及后壁见一直径约2.5 cm×3.0 cm凹陷性溃疡,基底见污秽苔,周边界限不清,病变向上浸及部分贲门(见图1),活检质脆。病理报告:胃体低分化腺癌。我院以胃体部癌收住院。入院后行上消化道钡餐检查(见图2)及上腹部增强CT(见图3)均符合胃体部癌征象。同时我院将外院活检组织病理会诊诊断:符合为低分化腺癌。故拟行胃癌根治术,术中探查见病变位于胃体上部小弯侧后壁,约3.0 cm×2.0 cm大小,浸及浆膜层,伴胃小弯、幽门下淋巴结肿大,无肝、腹膜、肠系膜种植及转移,故行D2根治术。术中清扫腹腔干淋巴结时可触及腹主动脉旁亦有一肿大质硬淋巴结,一并切除。手术后病理报告:胃体部滑膜肉瘤,腹主动脉旁神经节瘤,胃小弯淋巴结(5/25),胃大弯,(2/12),肠系膜动脉旁(0/2),胃网膜右(0/2),腹腔干(0/1);腹主动脉旁结节:节细胞神经瘤。免疫组化结果:CK19弱(+),EMA(+),PCK(-),LCA(-),CD117(-),CK20(-),LCK(-),DOG-1(-),CD20(-),Her-2(-),HMB(-),SMA(-),Vim(+),S-100(-),Ki-67阳性指数50%(见图4)。
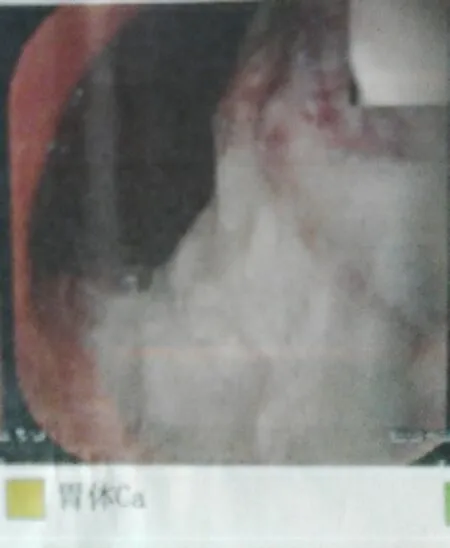
图1 胃癌侵袭部位
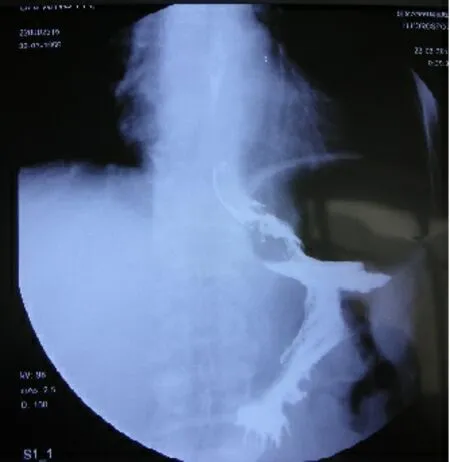
图2 上消化道钡餐检查结果
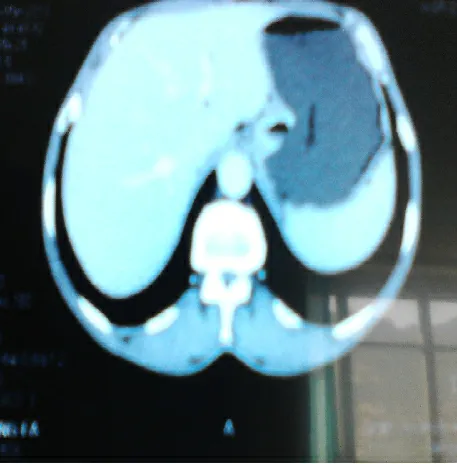
图3 上腹部增强CT检查结果

图4 免疫组化结果
2 讨论
滑膜肉瘤是常见的恶性软组织肿瘤,其起源未定,形态复杂,分化不一,不易和其他软组织肉瘤鉴别,随着免疫组化技术的发展与应用,滑膜肉瘤的确诊率达到进一步提高。WHO2002年将滑膜肉瘤定义为:一种显示一定程度上皮分化(包括腺体成分)的间叶组织梭形细胞肿瘤,具有特征性染色体异常t(x:18)(p11.2.q11.2)。文献显示其多见于四肢大关节附近,男性多于女性,青壮年多发,亦见发病于肾、前列腺、骨骼、血管、肺、腹壁、心包、食道、结肠等部位的报道,原发于胃的滑膜肉瘤,国外报道10例[1],台湾报道1例[2],大陆未见报道。滑膜肉瘤的组织病理因其中幼稚的肿瘤细胞、上皮样细胞、梭形细胞的数目及其分化程度的不同可分为:双相型、单相上皮型、单相纤维型和低分化型。因其起源未定、病理形态多样、分化程度不一,如发生于少见部位,很难和其他间叶组织肿瘤鉴别,故免疫组化在滑膜肉瘤的诊断和鉴别诊断中起着重要作用。滑膜肉瘤常有上皮性标志物:上皮胞膜抗原(epithelial membrane antigen,EMA)、细胞角蛋白(cytokeratin,CK)、角蛋白;间叶组织标志物:波形蛋白(vimentin,Vim)、平滑肌肌动蛋白(smooth muscle actin,SMA)等;神经内分泌及神经鞘分化标志物:S-100蛋白(S-100);间叶底膜标志物:黏附蛋白、层粘连蛋白、连环蛋白等;膜连接标志物:完整的结构蛋白和连接蛋白;免疫细胞表面抗原分子CD家族标志物:CD56、CD34和CD99等;调节细胞周期的蛋白标志物:B细胞淋巴瘤因子-2(B cell lymphoma factor-2,bel-2)、增殖细胞抗原(Ki-67)、P53蛋白等;表皮生长因子受体2(epidermal growth factor receptor 2,Her-2)及断裂转导蛋白样增强因子蛋白均可有一定程度的表达。本例患者病理显示双相分化型,即有腺管状上皮样结构和梭形细胞相移行,免疫组化标志物CK19、EMA和Vim阳性,镜检及免疫组化均表明肿瘤呈双相型。本病例活检病理报告胃低分化腺癌,大标本病理证实为胃滑膜肉瘤,符合滑膜肉瘤的组织病理学特点。故本病例提示:在临床工作中应在常规的诊疗中不能忽视罕见病的发生,以免引起漏诊和误诊以及不恰当的治疗。
[1]MAKHLOUF HR,AHRENS W,AGARWAL B,et al.Synovial sarcoma of the stomach:a clinicopathologic,immunohistochemical,and molecular genetic study of 10 cases[J].Am J Surg Pathol,2008,32(2):275-281.
[2]WANG CC,WU MC,LIN MT,et al.Primary gastric synovial sarcoma[J].J Formos Med Assoc,2012,111(9):516-520.

