妊娠期糖尿病孕妇的孕期管理对妊娠结局的影响
田辉
铁岭县中心医院妇产科,辽宁铁岭 112000
妊娠期糖尿病是由于不同程度糖耐量异常及糖尿病引起的高血糖,在孕妇妊娠期间发现或者发病的一种疾病。该类糖尿病包括两类:①妊娠前即已存在但妊娠期间才诊断出来;②随着妊娠期而发生的。该研究选择2013年4月—2015年9月期间在该院治疗的150例妊娠期糖尿病孕妇为研究对象,探讨对妊娠期糖尿病的孕妇采用孕期管理的管理模式后对孕妇妊娠结果的作用。现报道如下。
1 资料与方法
1.1 一般资料
选择2013年4月—2015年9月期间在该院治疗的150例妊娠期糖尿病孕妇为研究对象,患者年龄在26~38岁不等,平均年龄为(30±3.1)岁。将患者随机分为观察组与对照组,每组75例患者,观察组年龄27~37岁,平均年龄(29±3.5)岁;对照组患者年龄26~38岁,平均年龄(30±2)岁。经临床检查两组孕妇均患有妊娠期糖尿病,且两组患者在其他一般资料对比上差异无统计学意义(P>0.05),具有可比性。患者的详细资料如下表1所示。
表1 患者的详细资料对比[n(%)]
1.2 治疗方法
观察产科急症手术患者的产前心理状态,对患者心理紧张焦虑及抑郁情况进行记录。随后对两组患者实施相应的管理模式,其中对照组:对妊娠期糖尿病孕妇进行常规的护理,主要包括密切监护患者并对患者的生命体特征及心理状况进行记录。而对观察组的孕妇在常规护理的基础上进一步实施综合及人性化的孕期管理模式,其中主要包括:①对护理人员制定严格的培训与考核制度,提高医务人员的专业知识和技术指导能力,用恰当的方法达到最佳的护理效果。②进行分餐:由于大部分孕妇在分餐后,血糖含量会减少,所以根据医生的建议,在每天的进食总量不变的前提下,由起初的每天3顿,变成每天的5~6顿[1]。随时进行加餐变得十分必要。③聘请专业的健身教练,在保证不影响胎儿和孕妇身体健康的情况下,根据不同孕妇的需要为孕妇制定不同的运动健身项目,其中包括:户外散步,有氧孕妇操,孕妇瑜伽等适合孕妇的运动。科学合理且适当的运动能够帮助孕妇缓解压力保持愉悦的心情,睡眠质量能够得到很好的改善,孕妇的免疫力增强为之后的顺利生产奠定基础。活动的运动量不宜太大更不宜太久,教练为孕妇制定每日2次,每次30 min的运动计划。活动项目要具有针对性,从而使不同的运动项目满足不同孕妇的运动需求[2]。④围生期监护:GDM患者孕期除积极监测血糖水平,每个月测定肾功能及糖化血红蛋白含量。妊娠32周后每周检查1次,注意孕妇血压的变化、尿酮体、以及身体水肿情况,注意胎儿发育、成熟度及胎盘功能等监测,每周1次NST,每4周1次B超[3]。⑤加强与家庭成员间的互动模式,采用适当的方式安慰、鼓励病人,使患者感到温暖,时刻对母亲的角色加以肯定、支持、表扬、增强患者的勇气与自信心[4]。
1.3 观察指标
通过以上方法观察和了解患者的病情和心理状态,记录围生期孕妇的并发症情况以及妊娠期糖尿病孕妇病情的好转程度,最后分析两组患者及家属对综合及人性化的孕期管理模式的满意率。
1.4 统计方法
对上述两组患者各项记录数据进行分类和汇总处理,采取统计学软件SPSS 14.0对上述汇总数据进行分析和处理,计量资料采取平均值±标准差(±s)表示,采用t检验,计数资料采取率(%)表示,P<0.05为差异具有统计学意义。
2 结果
通过检测观察发现观察组妊娠期糖尿病孕妇患有妊高症者3例,观察组妊高症的发病率为4%,酮症0例,羊水过多的孕妇2例,观察组妊娠期糖尿病孕妇羊水过多的发病率为2.6%,2例孕妇伴有产后出血,产后出血发生的概率为2.6%;而对照组中组妊娠期糖尿病孕妇患有妊高症11例,对照组中组妊娠期糖尿病孕妇妊高症的发病率为14.67%,酮症4例,孕妇酮症发生的概率为5.2%,羊水过多孕妇7例,妊娠期糖尿病孕妇羊水过多的发病率为9.3%,8例孕妇伴有产后出血,孕妇产后出血发生的概率为10.67%。对比发现两组患者并发症发生的概率差异性明显,即P<0.05为差异具有统计学意义,具体数据如表2所示。
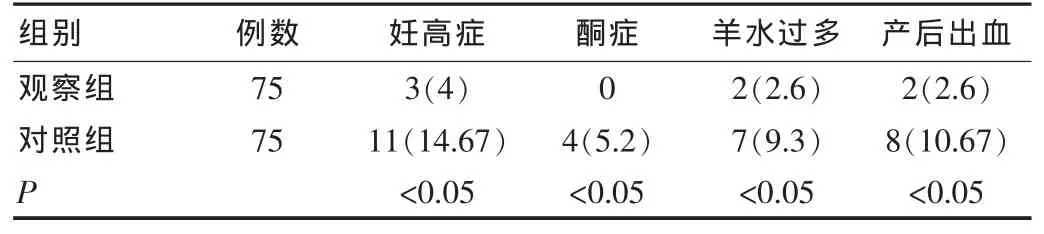
表2 两组妊娠期糖尿病孕妇在围生期并发症的状况[n(%)]
通过对患者及患者家属进行调查问卷可知:观察组患者经综合及人性化的孕妇管理模式后,孕妇病情好转63例,好转率为84%,有33例妊娠期糖尿病孕妇对这种综合及人性化的孕妇管理模式呈现满意的态度,观察组实施的综合及人性化的孕妇管理模式的满意程度为97.3%;对照组中妊娠期糖尿病孕妇经只是经过常规护理后病情的好转的孕妇有42例,对照组中的好转率仅为56%,对照组中妊娠期糖尿病孕妇有45例表现出对常规管理模式满意,对这一常规的管理模式满意程度为60%。两组数据对比发现观察组均明显高于对照组,P<0.05,差异具有统计学意义。具体数据如表3所示

表3 不同的管理模式对妊娠糖尿病孕妇心理状况改善的效果及患者满意程度统计[n(%)]
3 讨论
通过查询有关资料可知:妊娠期糖尿病包括妊娠前与随着妊娠期而发生的两类,它不仅包括糖尿病,而且包括糖耐量减低和空腹血糖不良。是糖耐量异常、空腹血糖异常和糖尿病的总称,妊娠期糖尿病的控制不良可以导致严重的母体和胎儿近期和远期并发症和合并症。目前研究表明,年龄、肥胖、种族、不良生育史和糖尿病家族史是影响妊娠期糖尿病的主要因素。该病妊娠期糖尿病发生率为1%~14%,我国为1%~5%。近年有明显增高趋势。受妊娠期糖尿病病情的影响,孕妇可能会发生严重血管病变[3],孕妇高血糖可间接导致胎儿长期血糖过高,在子宫内过度发育造成脂肪异常累积,形成巨大儿,在生产过程中,引起子宫过度膨胀,极易造成孕妇产后出血,不利于孕妇的顺利生产[4],并且由此生产的胎儿,之后患糖尿病与肥胖症的概率远高于正常胎儿,并且这种影响是长期的。
由以上对比观察可知,观察组妊娠期糖尿病孕妇妊高症的发病率为4%,酮症发生的概率为0,羊水过多的发病率为2.6%,产后出血发生的概率为2.6%;对照组中组妊娠期糖尿病孕妇妊高症的发病率为14.67%,酮症发生的概率为5.2%,羊水过多的发病率为9.3%,产后出血发生的概率为10.67%,数据差异具有统计学意义,P<0.05。观察组患者经综合及人性化的孕妇管理模式后好转率为84%,对这种护理模式的满意程度为97.3%;对照组患者经常规的护理后好转率为56%,对这一常规的护理模式满意程度为60%。两组数据观察组均明显高于对照组,P<0.05,差异具有统计学意义。
医护人员通过对妊娠期糖尿病孕妇进行健康宣传管理,能够加深患者对这种疾病的主要特征、治疗方式以及孕期管理模式的了解,使患者及患者家属对孕期管理模式更加重视,在此之后,能够更加积极主动的配合医护人员的工作;从日常饮食角度出发,可以合理安排孕妇的用餐,并使其养成良好的饮食习惯,良好的饮食配以胰岛素治疗能控制患者体重,从而减少并发症的发生,能够达到优生的效果[5];同时适当的运动管理同样能够控制患者血糖的含量,并且不会像某些药物那样对身体产生任何副作用,运动与饮食管理的结合对控制患者的血糖更有效果[6];围生期监护管理以及具体的孕妇与胎儿的监护管理从防治方面对患者各项身体指标进行监控与管理,通过监控的的结果可以及时采取相应的改善措施,从而使孕妇体内的血糖含量保持在相对正常的范围[7]。总之,对妊娠期糖尿病患者进行孕期管理能够有效改善其妊娠结局,对保障患者的生命健康安全及胎儿的正常发育有积极的作用[8]。医护人员可以根据不同孕妇的健康状况、遗传病史等情况,提供个性化孕期管理指导和方案。但经调查发现有不少的妊娠期糖尿病孕妇不配合治疗,原因可以归咎为经济条件差的孕妇,孕期不定期产检,未能及时发现高血糖,一旦发现却错过了最佳治疗期。
综上所述,通过对妊娠期糖尿病孕妇患者实施必要的孕期管理模式能够降低孕妇患者相关并发症的发生,减轻患者生理上及心理上的痛苦,使患者病情得到很大的改善,受到患者及患者家属的一致好评,综合且人性化的孕期管理模式的推广与应用具有良好的社会效益。
[1]樊柳宜,郭冬瑾,刘卫兴.妊娠期糖尿病孕期管理对产妇妊娠结局的影响[J].中国社区医师:医学专业,2012(12):194,196.
[2]王齐尔.浅谈妊娠期糖尿病的孕期管理对妊娠结局的影响[J].糖尿病新世界,2014(8):32.
[3]陈媛.妊娠期糖尿病的孕期管理对妊娠结局的影响研究[J].中国医药指南,2013(19):132-133.
[4]Wolak T,Sergienko R,Wiznitzer A,et al.High uric acid level during the first 20 weeks of pregnancy is associated with higherrisk forgestationaldiabetesmellitusand mild preeclampsia[J].Hypertension in pregnancy,2012,31(3):307-315.
[5]叶旭彬.妊娠期糖尿病孕期管理对妊娠结局的影响[J].临床合理用药杂志,2014(23):23-24.
[6]Morikawa M,Yamada T,Akaishi R,et al.Characteristics of insulin secretion patterns in Japanese women with overt diabetes and gestational diabetes defined according to the InternationalAssociation ofDiabetesand Pregnancy Study Groups criteria[J].The journal of obstetrics and gynecology research,2012,38(1):220-225.
[7]张群.妊娠期糖尿病孕期管理对产妇妊娠结局的影响[J].当代医学,2014,19(6):88.
[8]彭静,黄燕,黄雅.妊娠期糖尿病的孕期管理对妊娠结局相关影响分析[J].中外医学研究,2014(36):159-160.

