鼻阻力指标检测在阻塞性睡眠呼吸暂停综合征患者中的应用价值
黄 辉,钟晓燕,廖艳萍
(惠州市中心人民医院耳鼻咽喉头颈外科,广东 惠州 516001)
鼻阻力指标检测在阻塞性睡眠呼吸暂停综合征患者中的应用价值
黄 辉,钟晓燕,廖艳萍
(惠州市中心人民医院耳鼻咽喉头颈外科,广东 惠州 516001)
目的 探讨检测鼻阻力指标对阻塞性睡眠呼吸暂停综合征(OSAHS)患者的临床意义。方法选取20例OSAHS患者作为OSAHS组,20例鼾症患者为鼾症组,30例健康志愿者为对照组,均接受多导睡眠监测及CT扫描,探讨不同组受试者鼻阻力指标差异以及鼻阻力指标与鼻腔容积及鼻黏膜面积的相关性。结果①OSAHS组患者觉醒次数、鼾声指数、呼吸暂停低通气指数(AHI)及鼻阻力明显高于鼾症组及对照组,SaO2最低值及鼻气流明显低于鼾症组及对照组,差异均有统计学意义(P<0.05);其中OSAHS组重度患者上述指标与中轻度患者比较差异有统计学意义(P<0.05);②对照组、鼾症组及OSAHS组在鼻腔黏膜面积、黏膜面积-容积比依次增大,鼻腔容积依次减小,差异有统计学意义(P<0.05);OSAHS鼻阻力与鼻腔黏膜面积呈正相关(r=0.672,P<0.05),与鼻腔面积呈负相关(r=-0.447,P<0.05)。结论鼻阻力指标可作为诊断OSAHS及衡量OSAHS病情严重程度的重要参考指标。
鼻阻力;阻塞性睡眠呼吸暂停综合征;鼻黏膜面积;鼻腔容积
阻塞性睡眠呼吸暂停综合征(OSAHS)为一种慢性睡眠呼吸疾患,以睡眠状态下反复出现的上气道完全或者不完全的阻塞,同时伴有高碳酸血症及低氧血症为主要特点[1]。OSAHS的发生率很高,几乎所有年龄段者都会发生。患者长期的睡眠结构紊乱会造成多系统、多器官的损害,久之具有潜在致死性,危害极大[2]。目前国内外对OSAHS发病机制研究发现,其发病机制与肥胖、吸烟、睡眠、酗酒以及上气道塌陷等许多因素相关[3]。本研究通过对不同研究对象鼻阻力指标进行检测并做一一对比,旨在探讨鼻阻力在OSAHS发病机制中的作用,现报道如下:
1 资料与方法
1.1 一般资料 选取2012年5月至2014年5月在我院进行治疗的OSAHS患者20例,年龄21~78岁,平均(46.38±12.42)岁,体质量指数(BMI)为18.2~33.1 kg/m2,平均(28.73±2.57)kg/m2,所有患者均有不同程度憋气、嗜睡、打鼾、头痛、记忆力减退等。其中重度病变者12例,平均年龄(48.17±13.24)岁,平均BMI(29.26±2.67)kg/m2,中轻度病变者8例,平均年龄(46.81±12.63)岁,平均BMI(28.17±2.24)kg/m2;选取鼾症患者20例作为鼾症组,年龄23~78岁,平均(45.32±12.21)岁,平均BMI(28.56±2.34)kg/m2;选取30健康志愿者为对照组,年龄21~78岁,平均(45.61±13.22)岁,平均BMI(27.56±2.73)kg/m2;三组受试者的年龄和体重比较差异均无统计学意义(P>0.05),具有可比性。
入选标准:①患者因鼻塞不适并且夜间睡眠打鼾伴白天嗜睡就诊;②多导睡眠监测(PSG)发现呼吸暂停低通气指数(AHI)>5次/h[4];③高分辨CT检查示鼻腔结构出现异常。排除标准:①患者伴有慢性鼻息肉或者鼻窦炎等影响CT检查结果的并发症;②既往鼻腔手术史;③合并有严重心、脑血管疾病或恶性肿瘤等疾病。
1.2 研究方法 ①采用德国艾特莫斯鼻阻力仪,第1步,被检查者静坐休息10 min后进行标准测量,获得总鼻阻力值,然后仰卧平躺20 min后进行第2步测量,获得相应数值,所有检查者均在检查前3 d开始禁用鼻腔血管收缩剂,采取经前鼻孔测压法和经面罩测鼻通气量法。②采用睡眠诊断监护仪,监测内容包括脑电图、眼电图、颏下肌群肌电图、口鼻腔气流和胸腹动度、心电图、血氧饱和度(SaO2)、体位、鼾声。整个检测过程至少要包含3~5 h的睡眠时间,获得夜间鼾声指数、AHI、最低SaO2、觉醒指数等指标。③诊断标准为AHI<5为鼾症,AHI≥5并有夜间最低SaO2<90%为OSAHS。④患者CT下鼻腔结构检测方法:对患者上气道行64排高分辨率CT扫描(飞利浦Brilliance 64排CT机),扫描范围设定为从声门上水平至颅底水平以上3 cm距离,层厚为0.625 mm,分辨率为512×512像素,并获取DICOM格式的图像数据,依靠CT扫描结果进行鼻腔三维重建。应用后处理软件测量鼻腔黏膜面积,鼻腔容积,并计算黏膜面积-容积比。
1.3 统计学方法 应用SPSS17.0统计软件进行数据分析,计量数据以均数±标准差(±s)表示,组间两两比较采用t检验,相关性分析采用线性相关,以P<0.05为差异具有统计学意义。
2 结 果
2.1 三组受试者的多导睡眠监测及鼻腔流速阻力测定结果比较 OSAHS组患者的觉醒次数、鼾声指数、AHI及鼻阻力明显高于鼾症组及对照组,SaO2最低值及鼻气流明显低于鼾症组及对照组,差异均有统计学意义(P<0.05);其中OSAHS组重度患者觉醒次数、鼾声指数、AHI及鼻阻力明显高于中轻度患者,SaO2最低值及鼻气流则明显低于中轻度患者,差异有统计学意义(P<0.05),见表1。
表1 各组受试者夜间多导睡眠监测及鼻腔流速和阻力检测结果比较(±s)

表1 各组受试者夜间多导睡眠监测及鼻腔流速和阻力检测结果比较(±s)
注:与鼾症组及对照组比较,aP<0.05;与中轻度比较,bP<0.05。
组别OSAHS组重度中轻度鼾症组对照组鼻阻力(Pa·s/ml) 1.61±1.13a2.31±1.24b1.12±0.85 0.71±0.33 0.38±0.14例数20 12 8 20 30觉醒次数29.34±20.27a32.26±18.42b27.42±18.51 16.21±11.29 8.42±4.17鼾声指数46.42±22.18a52.48±28.41b31.28±21.21 15.27±6.48 1.21±0.52 AHI 45.22±13.43a61.28±12.07b21.51±11.86 2.14±1.52 0.95±0.85 SaO2最低值(%) 71.24±9.24a68.15±9.37b80.48±9.24 84.27±6.29 90.16±9.46鼻气流(ml/s) 138.28±42.38a96.21±41.06b201.04±52.76 279.28±42.41 400.54±92.18
2.2 三组受试者的鼻黏膜面积和鼻腔容积比较 三组患者两两比较,对照组、鼾症组及OSAHS组鼻腔黏膜面积、黏膜面积-容积比依次增大,鼻腔容积依次减小,差异均有统计学意义(P<0.05),见表2。
表2 各组受试者的鼻黏膜面积和鼻腔容积比较(±s)
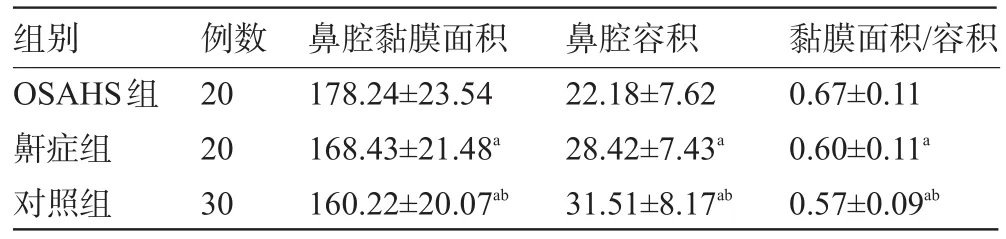
表2 各组受试者的鼻黏膜面积和鼻腔容积比较(±s)
注:与OSAHS组比较,aP<0.05;与鼾症组比较,bP<0.05。
组别OSAHS组鼾症组对照组黏膜面积/容积0.67±0.11 0.60±0.11a0.57±0.09ab例数20 20 30鼻腔黏膜面积178.24±23.54 168.43±21.48a160.22±20.07ab鼻腔容积22.18±7.62 28.42±7.43a31.51±8.17ab
2.3 OSAHS 患者鼻阻力与鼻黏膜面积及鼻腔容积的相关性 相关性分析显示,OSAHS鼻阻力与鼻腔黏膜面积呈正相关(r=0.672,P<0.05),与鼻腔面积呈负相关(r=-0.447,P<0.05)。
3 讨论
睡眠呼吸阻塞暂停综合征(OSAHS)是临床常见病,其主要临床特点为睡眠状态下反复出现呼吸暂停和(或)低通气,导致低氧血症及二氧化碳积聚。流行病学调查发现在中年人群中,OSAHS的发病率为2%~4%,发病因素有多方面的原因,OSAHS的发病机制目前还不完全清楚。
鼻呼吸过程产生的气流对气道有机械刺激的作用,为维持气道畅通起到了至关重要的作用,保持经鼻呼吸能够有效的增加鼻翼肌以及颏舌肌的肌电活动,使气道得到有利的扩张[5]。研究显示OSAHS发病与患者呼吸途径密切相关,鼻呼吸作用减弱的患者易发生OSAHS[6]。患者由于鼻腔内结构变异或者因鼻腔疾病导致黏膜充血、鼻腔变窄等因素导致气道变窄,鼻腔阻力变大,不能应用鼻呼吸,改用口气道呼吸[7]。因此,相对于气道塌陷、肥胖等指标,鼻阻力指标更客观反映出患者患OSAHS的可能性。本研究选取OSAHS患者、鼾症患者及健康人进行对比发现,OSAHS组患者觉醒次数、鼾声指数、AHI明显高于鼾症组及对照组,SaO2最低值及鼻气流明显低于鼾症组及对照组,说明OSAHS患者呼吸抑制作用增强,呼吸调节作用减弱,患者被憋醒次数明显增多,并且出现呼吸抑制及低氧血症。而OSAHS组患者鼻阻力明显高于鼾症患者及健康者,并且严重OSAHS患者鼻阻力指数明显高于中轻度患者,说明鼻阻力指数与患者病情严重程度相关。
鼻腔黏膜面积指的是鼻腔内气道结构的总面积,是反映气道容积的一个重要指标[8]。当患者中、下鼻甲出现肥大时候,此时患者黏膜面积是增大的,但是鼻腔容积是减少的,说明鼻腔黏膜面积与气道容积成反比[9]。本研究也同样显示,OSAHS组、鼾症组及对照组三组间鼻腔黏膜面积、鼻腔容积及黏膜面积-容积比比较差异有统计学意义,同样说明鼻腔黏膜面积与气道容积呈负相关。研究认为,鼻腔黏膜面积与鼻腔容积是衡量OSAHS患者气道狭窄程度的最客观指标,OSAHS患者与健康人鼻腔结构差异的最有效指标[10]。本研究通过其与鼻阻力进行分析得出,鼻阻力指标与鼻腔黏膜面积呈正相关,与鼻腔面积呈负相关,证明了鼻阻力指标作为衡量OSAHS的指标是有效且客观的,可以作为临床上对OSAHS的诊断指标甚至可以作为对OSAHS病情严重程度评估指标。
综上所述,鼻阻力指标可作为诊断OSAHS及衡量OSAHS病情严重程度的有力指标。
[1]Saleh AB,Ahmad MA,Awadalla NJ.Development of Arabic version of Berlin questionnaire to identify obstructive sleep apnea at risk patients[J].Ann Thorac Med,2011,6(4):212-216.
[2]Kylintireas I,Craig S,Nethononda R,et al.Atherosclerosis and arterial stiffness in obstructive sleep apnea-A cardiovascular magnetic resonance study[J].Atherosclerosi,2012,222(2):483-489.
[3]黄 静,倪竟全,朱爱华,等.老年阻塞性睡眠呼吸暂停低通气综合征诊断技术研究进展[J].实用老年医学,2014,28(3):183-185.
[4]Senthilvel E,Auckley D,Dasarathy J.Evaluation of sleep disorders in the primary care setting:history taking compared to questionnaires[J].J Clin Sleep Med,2011,7(1):41-48.
[5]Galecki P,Florkowski A,Zboralski K,et al.Psychiatric and psychological complications in obstructive sleep apnea syndrome[J].PneumonolAlergol Pol,2011,79(1):26-31.
[6]Heo JY,Kim JS.Correlation between severity of sleep apnea and upper airway morphology:Ceph-alometry and MD-CT study during awake and sleep states[J].Acta Otolaryngol,2011,131(1):84-90.
[7]闰 涵,董霄松,李玉茜,等.气流、血氧饱和度和胸腹运动在睡眠呼吸暂停低通气综合征诊断中的应用价值[J].中华医学杂志, 2013,93(6):415-418.
[8]Isono S.Obesity and obstructive sleep apnoea:mechanisms for increased collapsibility of the passive pharyngeal airway[J].Respirology,2012,17(1):32-42.
[9]石 林,卫 来,王昊霖,等.阻塞性睡眠呼吸暂停低通气综合征患者上气道骨骼肌损伤超微结构观察[J].中华耳鼻咽喉头颈外科杂志,2013,48(6):481-485.
[10]钮 燕,白 忠,杨晓红,等.阻塞性睡眠呼吸暂停低通气综合征患者上气道极速CT测量[J].临床耳鼻咽喉头颈外科杂志,2014, 28(3):143-147.
Application of nasal resistance index in patients with obstructive sleep apnea-hypopnea syndrome.
HUANG Hui, ZHONG Xiao-yan,LIAO Yan-ping.Department of Otolaryngology-Head and Neck Surgery,Huizhou Municipal Central Hospital,Huizhou 516001,Guangdong,CHINA
ObjectiveTo investigate the significance of nasal resistance index in patients with obstructive sleep apnea-hypopnea syndrome(OSAHS).MethodsTwenty patients with OSAHS were chosen as OSAHS group,20 patients with snoring were selected as the snoring group,and 30 healthy volunteers were enrolled as the control group. All the participants underwent polysomnography examination and CT scan.The differences of nasal resistance index between the three groups were compared,and the correlations between the resistance index and nasal cavity volume, nasal mucosa area were analyzed.Results①The awakenings,snoring index,apnea hypopnea index(AHI)and nasal resistance of OSAHS group were significantly higher than those of the snoring group and control group.The minimum value of SaO2and nasal airflow were significantly lower in OSAHS group than the snoring group and the control group(P<0.05).The above indexes had significant difference between severe and mild patients in OSAHS group(P<0.05).②The nasal mucosa area,the ratio of nasal mucosa area to nasal cavity volume increased successively in the control group,snoring group and OSAHS group,while the nasal cavity volume decreased successively,with statistically significant difference(P<0.05).There were positive correlation between OSAHS nasal resistance and nasal mucosaarea(r=0.672,P<0.05),and negative correlation between OSAHS nasal resistance and nasal area(r=-0.447,P<0.05).ConclusionNasal resistance index can be used as important indicator for diagnosing OSAHS and evaluating the severity of OSAHS.
Nasal resistance;Obstructive sleep apnea-hypopnea syndrome(OSAHS);Nasal mucosa area;Nasal cavity volume
R442.8
A
1003—6350(2015)11—1583—03
10.3969/j.issn.1003-6350.2015.11.0567
2014-10-28)
黄 辉。E-mail:hh4588@163.com