我院药剂科重症监护病房多重耐药菌主动筛查及定植与感染状况调查分析
全斌等

[摘要] 目的 调查分析我院重症监护病房(ICU)患者多重耐药菌现状,尽早发现多重耐药菌感染、定植患者,提供流行病学数据,制定合理的临床干预措施。 方法 2012年7月~2013年5月借助医院查询系统查看病历,并到ICU询问患者及其家属临床症状,收集患者肛拭子、咽拭子、鼻拭子、大便等标本,用培养基培养标本,筛查多重耐药菌。对多重耐药菌的定植与感染情况、院内感染的危险因素等进行调查分析。 结果 162份标本培养出的171株多重耐药菌中,ESBLs大肠埃希菌占87.13%(149/171),高于其他耐药菌(P<0.05)。患者自入住ICU到48 h内,由院外带入的多重耐药菌占74.67%,高于社区与我院(P<0.05)。 结论 我院ICU患者多重耐药菌的定植与感染以ESBLs大肠埃希菌为主。对检查出的多重耐药菌应及时告诉感染科负责人员,以便做好病房消毒、患者隔离治疗、切断传播途径、避免感染扩大等工作。
[关键词] 重症监护病房;多重耐药菌;定植;感染
Investigation and analysis of multidrug resistant and colonization infection status in the intensive care unit in our hospital
QUAN Bin1 WANG Qingcheng1 HUANG Dongbiao2
1.Department of Pharmacy, Traditional Chinese Medical Hospital in Yuhang District of Hangzhou City, Hangzhou 311106,China;2.The Peoples Hospital of Panan County in Zhejiang Province, Panan 322300,China
[Abstract] Objective To analyze the multidrug resistant bacteria in intensive care unit (ICU) in our hospital,to identify the patients with multidrug resistant bacteria infection and colonization as early as possible,and to provide epidemiological data and reasonable clinical intervention measures. Methods From July 2012 to May 2013,checked medical records with the help of inquiry system in our hospital, and we also inquired patients and their families about the clinical symptoms in ICU, collected samples such as anal swab, pharyngeal swab, nasal swab, stool et al, all these samples were cultured and the multidrug resistant bacteria were screened. The status of multidrug resistant bacteria colonization and infection, the risk factors of nosocomial infection were analyzed. Results 171 strains of multidrug resistant bacteria were isolated from 162 samples. The rate of Escherichia coli, ESBLs was 87.13%(149/171), and it was obviously higher than that of other resistant bacteria(P<0.05). In the first 48 hours of patients entered into ICU, the rate of multidrug resistant bacteria came from other hospital was 74.67%, and it was higher than community and our hospital(P<0.05). Conclusion Most of the multidrug resistant bacterium in our hospital is Escherichia coli. ESBLs. In order to sterilize the ward,isolate the patients,cut off the route of transmission and avoid the spreading of the infection, the infection department should be informed the identified multidrug resistant bacteria in time.
[Key words] ICU; Multidrug resistant; Colonization; Infection
多重耐药菌(multidrug resistance)是指同时对多种常用抗微生物药物产生耐药性的细菌,其主要产生机制是外排膜泵基因突变,其次是外膜渗透性的改变和产生超广谱酶[1]。一种抗菌药物的使用可造成对其他药物耐药性的共选择,一种细菌可通过多种机制对抗菌药物产生耐药。质粒的交换、转座子的转座作用、整合子及其他机制都有利于耐药基因在不同质粒或质粒与染色体间移动交换导致细菌单药耐药、多重耐药、垂直传代、多菌种播散,加快耐药株的形成、蔓延[2]。
定植是指这种细菌在人体某部位生长,但没有引起感染。定植是发生感染的危险因素,如果宿主免疫力下降、菌群失调等,就可能由这种细菌引起感染[3]。ICU内患者最易发生多重耐药菌感染[4]。随着抗菌药物、免疫抑制剂在各大医疗机构的应用和各种有创操作技术、治疗的开展,细菌的耐药性不断增强,普遍呈现出高度耐药、多重耐药的态势。了解常见耐药菌的多重耐药机制,针对产生耐药性的各个环节,及时采取相应的防治对策已成为当务之急。因此本文对我院ICU多重耐药菌进行主动筛查,得到了一些有意义的结果,现报道如下。
1 资料与方法
1.1 临床资料
2012年7月~2013年5月我院ICU共接收162例患者。其中男84例,女78例。年龄8~78岁,平均(45.2±3.1)岁。162份标本中有肛拭子134份,咽拭子14份,鼻拭子13份,大便1份。162份标本共培养出多重耐药菌171株。肛拭子培养出138株,鼻拭子培养出17株,咽拭子培养出14株,大便培养出2株。
1.2 研究方法
患者进入ICU2天内和2天后采集其肛拭子、鼻拭子、咽拭子及大便等标本,进行多重耐药菌筛查。使用显色培养基培养,同时做氧化酶涂片革兰染色试验。不仅进行标本培养,同时对患者进行实时监测,查看患者病历,观察临床表现。通过多方面的调查分析,确定多重耐药菌感染患者。对感染患者进行隔离治疗,防止感染扩散。
1.3 标本采集方法
肛拭子采集:用棉花拭子在生理盐水中浸湿,插入肛门2~3 cm处,自肛门周围皱襞处拭取或在肛门口内轻轻旋转涂擦,然后插入盛有生理盐水的试管内。咽拭子采集:点燃酒精灯,嘱患者张口发“啊”音,暴露咽喉,用培养管内的消毒长棉签以灵敏而轻柔的动作擦拭两侧腭弓和咽、扁桃体上的分泌物。取毕,将试管口在酒精灯上消毒,然后将棉签插入试管,塞紧。鼻拭子采集:让患者头部自然放松,将拭子贴鼻孔壁慢慢转动进入患者一侧鼻孔内,至鼻腭处,然后边擦拭边旋转慢慢取出,以同一拭子、用同样的方式擦拭另一侧鼻孔。将拭子头浸入采样液中,把拭子头部与管壁接触几下,使标本尽量多地保存在采样液中,弃去拭子手捏尾部部分。让拭子在采样液中充分浸润,向上提起离开液面,在管壁上反复挤压几下。大便标本采集:让患者排便于消毒便器内,用无菌棉签取中央部分粪便或黏液脓血部分2~5 g,放置于培养瓶中,塞紧瓶塞送检。
1.4统计学方法
以SPSS13.0软件进行分析。计量资料比较用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 细菌分布、感染与定植情况
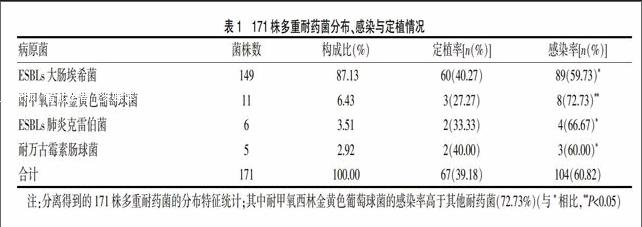
162份标本培养出的171株多重耐药菌中,ESBLs大肠埃希菌占87.13%(149/171),明显高于耐甲氧西林金黄色葡萄球菌6.43%(11/171)、ESBLs肺炎克雷伯菌3.51%(6/171)、耐万古霉素肠球菌2.92%(5/171)。耐甲氧西林金黄色葡萄球菌定植率27.27%(3/11),感染率72.73%(8/11)。耐甲氧西林金黄色葡萄球菌的感染率(72.73%)明显高于ESBLs大肠埃希菌的59.73%(89/149)、ESBLs肺炎克雷伯菌的66.67%(4/6)和耐万古霉素肠球菌的60.00%(3/5)(P<0.05)。见表1。
2.2 自入ICU至48 h感染和定植情况
患者入住ICU 48 h内检测出152株多重耐药菌,其中由社区带入的占43.42%(66/152),由外院带入的占49.34%(75/152),本院内的占28.95%(44/152)。其中ESBLs大肠埃希菌外院感染率73.24%(52/71),高于社区感染率60.00%(36/60)与本院感染率47.50%(19/40)(P<0.05)。见表2。
2.3入ICU48 h后感染和定植情况
患者入住ICU 48 h后,耐甲氧西林金黄色葡萄球菌感染率高于其他多重耐药菌。见表3。
3 讨论
临床最多见的多重耐药菌是革兰阳性菌的结核杆菌和耐甲氧西林金黄色葡萄球菌(MRSA)以及常在ICU中出现的鲍曼不动杆菌和铜绿假单胞菌,仅对青霉烯类敏感;嗜麦芽窄食单胞菌几乎对复方新诺明以外的全部抗菌药耐药。细菌对抗菌药物的耐药机制可有多种,最重要者为灭活酶如β-内酰胺酶、氨基糖苷钝化酶等的产生;其次为靶位改变如青霉素结合蛋白(PBPs)改变等;其他尚有胞膜通透性改变,使药物不易进入;细菌泵出系统增多、增强,以排出已进入细菌内的药物;以及胞膜主动转运减少、建立新代谢途径、增加拮抗药物等,两种以上的机制常可同时启动[5,6]。
危重病医学是以危重病为主要研究对象,以基础医学与临床医学的相互结合为基础,以应用现代化的监测及干预性技术为方法,对危重病进行更全面的理解和通过危重病有效的治疗措施而最终提高危重患者生存率为目的的医学专业学科,ICU就是该学科的临床试验基地[7-9]。该病房收治的患者主要是各种复杂大型手术后的危重患者;急性呼吸窘迫综合征患者;多器官功能不全综合征患者;心脑复苏后患者;各种严重休克、复合伤、多发伤的患者;急性药物、毒药中毒患者等。这些患者的共同点就是病情重,生理功能紊乱,机体免疫功能降低,多有气管插管、中心静脉置管、导尿等介入操作,或者基础疾病严重,住院时间长,更加容易被病菌感染,再加上在住院期间又应用了第三、四代头孢菌素或者碳青霉烯类抗生素,因此,发生多重耐药感染的机率明显增加[10]。所以,对ICU患者进行多重耐药菌主动筛查研究意义更大。多重耐药菌不仅对全世界的卫生保健影响重大,而且被视为全球未来主要的安全威胁和一些地区不稳定因素。多重耐药菌因为对多种抗菌药物耐药,所以感染患者治疗药物需要更加有效、抗菌效果更好。而这些药物价格昂贵,增加了患者的治疗费用。不仅如此,因为多重耐药菌具有复杂性和难治性的特点,治疗时间和住院时间增加,再次加重了患者费用负担[11]。
本文通过对ICU患者进行多重耐药菌主动筛查,结果发现,171株多重耐药菌中,ESBLs大肠埃希菌占87.13%(149/171),明显高于耐甲氧西林金黄色葡萄球菌、ESBLs肺炎克雷伯菌、耐万古霉素肠球菌。符合刘莉等报道结果[12],说明我院ICU患者多重耐药菌以ESBLs大肠埃希菌为主,这些多重耐药菌可能是在医院获得并且定植。定植菌在医院可以通过空气、水、人员接触等途径传播,所以应采取严格的消毒隔离措施和遵守医院感染检测制度,预防其感染和爆发。由于这些菌株广泛存在于自然环境和正常人皮肤,对外界的抵抗力较强,存活时间长,因此必须提高对这些耐药菌的高度重视[13,14]。此外,患者入住ICU48 h内,由外院带入的多重耐药菌占74.67%,高于社区与我院,与杨慧报道一致[13],说明医院环境更易存在多重耐药。这可能与人们被多重耐药菌侵入,这些细菌潜伏在患者的某些部位,但没有引起被感染的临床症状,与这些患者的体质以及潜伏的定植菌会通过空气或飞沫传播有关。如ICU患者多长期卧床,如果护理不当,很容易导致褥疮的产生,继发皮肤感染。
目前对于多重耐药菌的治疗原则为:能选择单药治疗的尽量单药治疗;若单药无法解决,则选择有协同作用的药物联合治疗。由于药物抗菌活性不佳(如头孢他啶、头孢吡肟)或存在接种物效应(如头孢吡肟、哌拉西林/他唑巴坦)等原因,上述药物已不推荐用于产ESBL肠杆菌的治疗。产ESBI的肠杆菌对碳青霉烯类药物的敏感性高(敏感度>98%),碳青霉烯类药物单药治疗即可获得较好的临床效果,病死率明显下降,可作为首选单药治疗药物[16,17]。
综上所述,多重耐药菌是住院患者严重感染的主要致病菌,尤其是入住ICU的患者,因此,对ICU患者进行多重耐药菌主动筛查,掌握多重耐药菌情况有重要的临床意义,可以为院内感染的质量控制提供一定的临床依据。通过调查分析,我们能够做到更快速、更及时地掌握多重耐药菌的发生动向、发展规律,减少多重耐药菌在病房内的传播,避免感染扩散的危险,为住院患者提供安全的治疗环境,提高患者的治愈率和生存率。
[参考文献]
[1] 黄湘宁,郑俊,刘华,等. 重症监护病房多重耐药菌主动筛查及定植与感染状况调查分析[J]. 现代预防医学,2012, (13):3357-3359.
[2] 常洪美,凌冬,张丕,等. ICU 患者多重耐药定植菌与感染菌基因同源性研究[J]. 国际检验医学杂志,2014,(16): 2137-2138.
[3] 刘华,林迪. 新生儿重症监护病房病原菌分布、耐药性及多重耐药菌感染/定植状况调查[J]. 中华医学杂志,2012, (14):3517-3519.
[4] 邓文,黄苑辉. 小儿重症监护病房多重耐药菌的分析与控制[J]. 中国医药科学,2012,2(14):164-166.
[5] 王锦华,王晓辉. 重症监护室患者院内感染危险因素分析及细菌耐药研究[J]. 中国医药导报,2013,10(16):134-136.
[6] 杨立明,孟庆荣,闫晓笑. ICU医院感染病原菌分布及细菌耐药性分析[J]. 中国医师进修杂志,2014,37(z1): 4-6.
[7] 刘坤,袁晓宁,武迎宏,等. 重症监护病房多重耐药菌监测与控制现状分析[J]. 中国医院管理,2012,(3):78-79.
[8] 董海燕,董亚琳. 重症监护室多重耐药菌感染的临床药学监护[J]. 中国医院药学杂志, 2009,(7):585-588.
[9] 耿蓉娜,刘会玲,宋建梅,等. 重症监护病房与普通病房多重耐药菌分布比较[J]. 河北医药,2012,(6):926-927.
[10] 王靖,赵应兰,杨爱芝. 重症监护病房控制多重耐药菌感染的体会[J]. 护士进修杂志,2010,(9):860-861.
[11] 袁壮,马沛然,邓力,等. 50年来小儿肺炎诊治策略的变迁[J]. 中国实用儿科杂志,2011,(12):881.
[12] 刘莉,陈军,高建瓴,等. 外科重症监护病房下呼吸道感染病原菌监测及多重耐药菌感染的危险因素分析[J].江苏医药,2012,(18):2140-2141.
[13] 杨慧,向平超,郭伟安,等. RICU多重耐药菌的耐药及危险因素分析[J]. 中国呼吸与危重监护杂志,2010,(1):19-22.
[14] 王素宁, 宋斐, 劳志刚,等. 三联抗感染治疗多重耐药革兰阴性杆菌重症肺炎16例临床观察[J]. 中国医药指南,2014,(18):26-27.
[15] 侯达,梁琳琅,杨崴. 多重耐药大肠埃希菌耐药性分析[J].中国卫生产业,2014,(8):66-67.
[16] 汤丽霞,韦中盛,龙显科,等. 多重耐药菌医院感染监测及耐药性分析[J]. 中国老年学杂志,2014,(13): 3539-3541.
[17] 赵红霞,轩凯. 临床分离多重耐药菌感染类型及变化趋势[J]. 中国感染控制杂志,2014,(6):371-373.

