腹腔镜肝囊肿开窗引流术(附39例报告)
汪小庭,陈丹磊
(1.上海市松江区中心医院分院,松江区乐都医院,上海,201600;2.第二军医大学附属长征医院)
肝囊肿是较常见的肝脏良性囊性疾病,对于较大的有症状的囊肿需积极处理,B 超或CT 引导下穿刺引流复发率高,而传统开腹手术创伤大,切口脂肪液化等并发症较多。腹腔镜肝囊肿开窗引流术创伤小,康复快,临床疗效佳,近年得到了广泛的临床应用。2009年10月至2014年10月我们行腹腔镜肝囊肿开窗引流术39 例,疗效满意。现报道如下。
1 资料与方法
1.1 临床资料 本组39 例患者中男23 例,女16 例,平均(45.5 ±17.5)岁。单发性囊肿32 例,多发7 例。囊肿部位:右肝27 例,其中位于膈面21 例,脏面6 例;左肝12 例,其中膈面7 例,脏面5 例。囊肿直径平均(14.0 ±4.3)cm。合并胆囊结石或胆囊息肉6 例、肾囊肿3 例。术前均经B 超或CT 确诊,少数复杂病例行MRCP 确认囊肿不与胆管交通;合并肾囊肿者,常规行静脉肾盂造影,确认囊肿不与肾盂相通。
1.2 手术方法 气管插管全麻,患者取仰卧位,头高30 度。操作孔位置视囊肿部位有所变化,如囊肿位于右肝,则操作孔与腹腔镜胆囊切除术相似,首先于脐下缘穿刺10 mm Trocar作为观察孔,建立气腹后于剑突下2 cm 处穿刺(自肝圆韧带右侧穿出)10 mm Trocar 作为主操作孔,随后分别于右锁骨中线肋缘下及右腋前线肋缘下2 cm 处穿刺5 mm Trocar 作为辅助操作孔(图1)。如果囊肿位于左肝,则将剑突下主操作孔Trocar 自肝圆韧带的左侧穿出(皮肤切口不变),而2 个辅助操作孔均调整至左侧肋缘下,需要说明的是Trocar 位置并无严格的规定,以利术者操作为基本原则。常规腹腔器官表面探查,包括胃、肠、胆囊、脾脏等,明确肝囊肿的数量、位置,如为多发囊肿,通常只处理体积最大的。靠近肝脏表面的囊肿,首先于囊肿壁最薄的范围内找到最低处(图2),用电钩或超声刀切开一个小口,放出部分囊肿液(图3),观察囊液性状,再将吸引器插入囊腔内吸出大部分囊液,使囊肿壁皱缩。接着用左手持分离钳夹起囊壁,右手用电钩或超声刀沿囊肿壁距肝实质约1 cm 尽可能多地切除囊壁(图4),以求做到最大限度的“开窗”(图5),仅留下覆盖在肝实质表面的一薄层囊肿壁留待进一步处理(图6)。适当冲洗腹腔,吸净冲洗液后,仔细检查囊壁切缘有无渗血或活动性出血,用电凝棒或超声刀严密止血。随后将具有止血、减少残余囊肿黏膜分泌功能的薄片纱布(图7)覆盖整个创面。将切下的囊壁置入标本袋,自剑突下切口取出,常规送病理检查。囊肿残腔附近放置负压引流球(图8),自腋前线Trocar 引出。对于多房性肝囊肿需尽量打开隔膜,变多房为一房,吸尽所有囊液。囊肿过大或伴有出血感染,或囊液中混有胆汁者可放置双套管引流管吸引,亦可在囊腔内填塞大网膜,用钛夹或缝线固定。合并胆囊结石或需切除的胆囊息肉患者,囊肿开窗后行腹腔镜胆囊切除术。合并肾囊肿者,行腹腔镜肾囊肿去顶术,放置1~2根引流管,逐层关闭各切口。
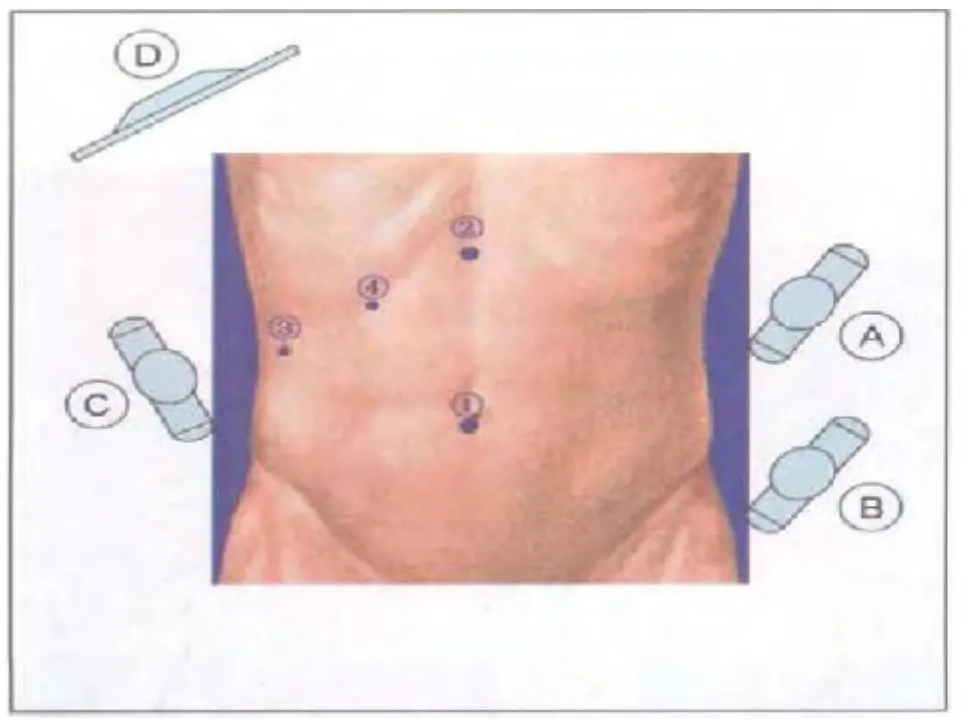
图1 腹腔镜右肝囊肿手术穿刺孔位置示意图(①脐下缘10 mm 切口;②剑突下2 cm 处10 mm 切口;③右腋前线肋缘下2 cm 处5 mm 切口;④右锁骨中线肋缘下2 cm 处5 mm 切口。A:术者;B:扶镜手;C:助手;D:监视器。)
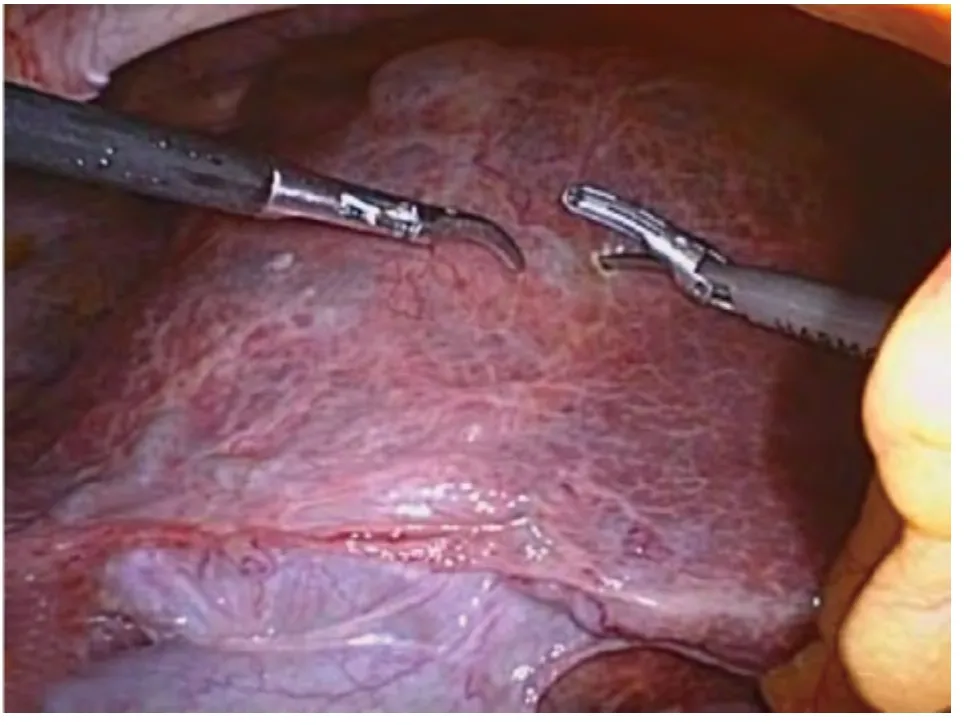
图2 定位肝囊肿位置并找到囊壁最薄最低处
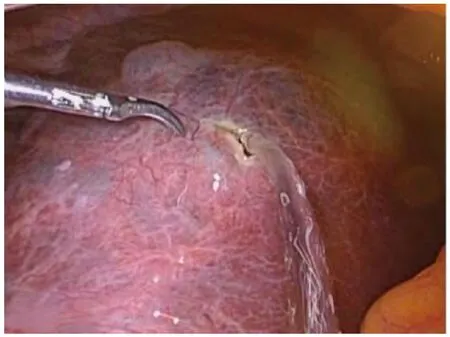
图3 用超声刀切开一个小口放出囊液
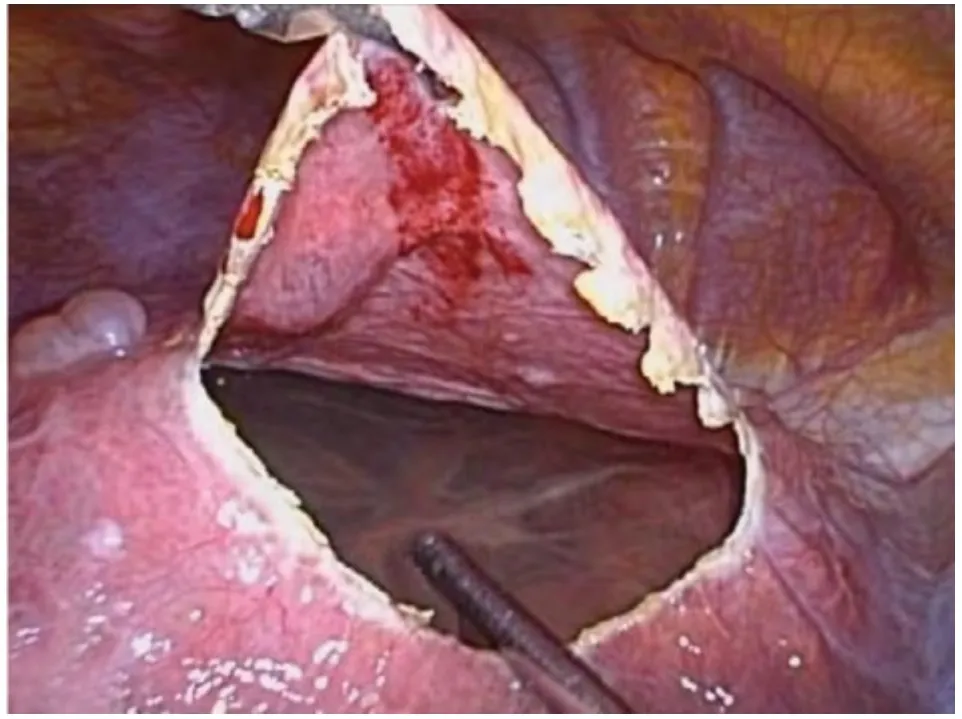
图4 于囊肿壁距肝实质1 cm 处线形切除囊壁
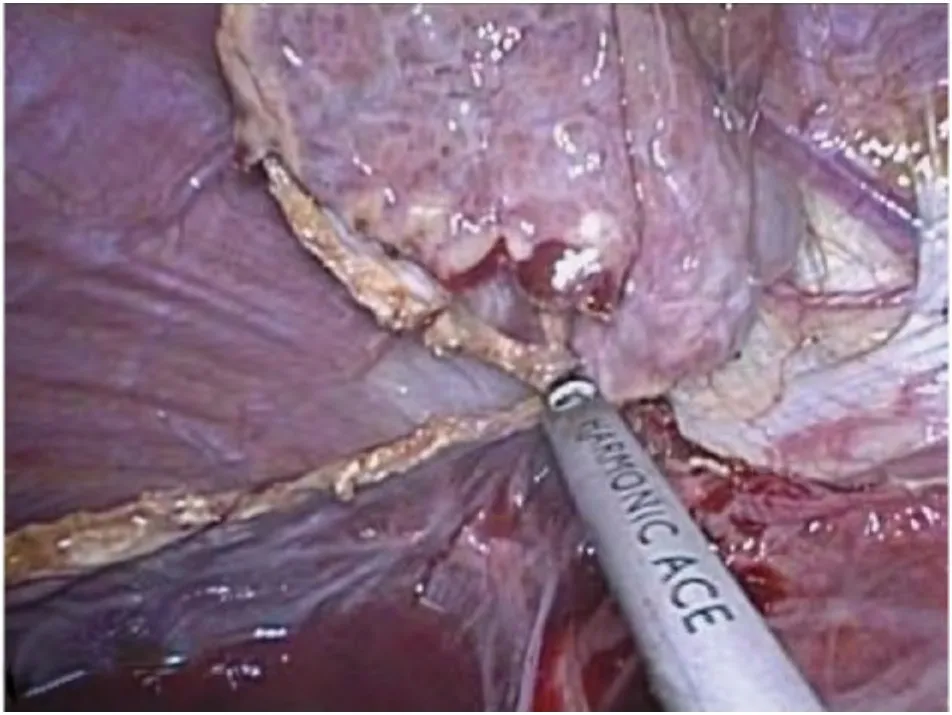
图5 完整开窗
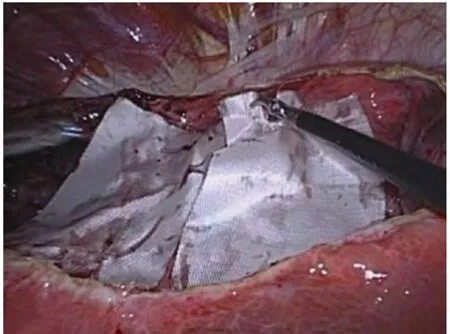
图7 用具有止血和减少残余囊肿粘膜分泌功能的薄片材料覆盖整个创面
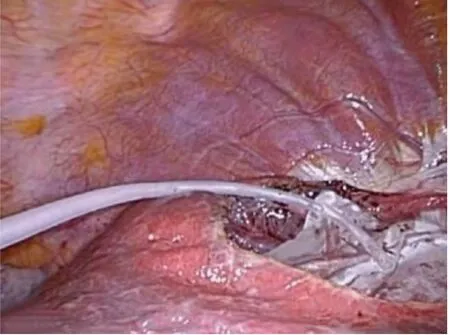
图8 放置负压引流
2 结 果
本组39 例手术均获成功,手术时间平均(48.2±15.4)min,术中出血量平均(30.7 ±12.5)ml,囊肿直径平均(14.0 ±4.3)cm,术后放置引流管2~5 d,确认无出血、胆漏后拔除,术后第2~3 天正常进食,术后平均住院(4.3 ±2.1)d,无术后并发症发生。术后每6 个月常规行肝脏B 超检查,随访4~60 个月,囊肿无复发,4 例于肝脏另外部位出现1~3 cm 囊腔,为新发病灶,因其直径较小且无临床症状,无需进一步处理。
3 讨 论
肝囊肿是常见的肝脏良性疾病,是肝内迷走胆管、淋巴管在胚胎时期发育障碍或局部淋巴管因炎性上皮增生阻塞,导致管腔内分泌物潴留所致,在正常人群中的检出率为2.5%~5%。多数肝囊肿无需处理,但5%~15%的患者,由于囊肿增大,压迫肝脏及周围脏器出现症状,如腹胀不适、腹痛、腹部肿块、黄疸等,引起肝功能损害,甚至可出现门脉高压,故应予以及时治疗。传统处理方法有开腹肝囊肿开窗引流术及B 超引导下穿刺抽液术,前者手术创伤大、康复慢[1],且有一定的切口疝发生率[2];后者治疗不彻底,容易复发。1991年Z'graggen 报道了世界首例腹腔镜手术治疗非寄生虫性单发肝囊肿[3],随后此术式开始逐渐推广,有较多学者对腹腔镜肝囊肿开窗术的可行性、安全性及长期疗效进行了深入研究[4],证实了此术式对肝囊肿具有确实的疗效。还有学者对比了腹腔镜与开放术式治疗非寄生虫性肝囊肿的资料,认为腹腔镜肝囊肿开窗引流术具有切口小、康复快[2]、效果佳等优点。目前,在肝囊肿的手术治疗中,腹腔镜已取代了大部分开腹手术。
3.1 手术的适应证与禁忌证 结合文献与笔者的切身体会,我们认为手术适应证为:(1)单发先天性肝囊肿,有临床症状或直径>5 cm;(2)边缘性囊肿,囊壁厚度<1 cm;(3)囊肿与肝内胆管不相通;(4)有症状的多囊肝Ⅰ型。禁忌证:(1)肿瘤性、寄生虫性囊肿;(2)术前CT 或MRI 等检查提示囊肿与肝内胆管相通;(3)囊肿位于肝脏Ⅶ、Ⅷ段,腹腔镜器械难以触及;(4)囊肿位于右肝后叶或与膈肌广泛粘连,腹腔镜下难以分离操作;(5)有出血倾向、凝血机制障碍。
3.2 术中注意事项 笔者体会:(1)Trocar 放置位置灵活多变,一切以利于术者操作为原则,如果左右肝均有囊肿需要处理,剑突下主操作Trocar 可分阶段自肝圆韧带的右侧、左侧穿出,而皮肤不用另做切口,这样能最大限度地保证微创效果。(2)术中确认囊肿位置后,要找到囊肿壁最薄处切开,这样不容易伤及肝实质导致出血,如果薄壁范围够大,还可选择薄壁的最低处切开,这样可快速放出囊液确认诊断,并使囊壁迅速皱缩,利于后续的抓持等操作。(3)注意观察囊液性状,多数均为清亮透明,如果囊液呈现咖啡色,多合并囊内出血,应注意彻底止血;如呈现淡金黄色,则提示与胆管相通,不要奢望能找到相通处并进行缝合,因其操作过于困难且缝合时容易扎破胆管,需选择双套管引流,术后拔管时间延后(甚至带管出院),本组患者术后引流管放置时间最长5 d。(4)切除囊肿壁的行进线应为囊壁距肝实质1 cm处,如距离过远会导致“开窗”过小,容易复发;如距离过近会伤及肝实质引起出血或胆漏。(5)对于覆盖在肝实质表面的残余囊肿壁,需使其黏膜失活以防止复发,可采用镜下无水酒精局部灌注[5],但容易误伤正常肝组织导致蛋白凝固变性,也有术者采用电凝棒热灼处理,但操作危险性大,笔者早期就曾因此导致出血,随后的缝合止血非常困难,后笔者改为将具有止血、减少残余囊肿黏膜分泌功能的薄片纱布覆盖创面的做法,安全有效,无复发;本组有4 例巨大囊肿患者采用大网膜填塞,以防止复发,与文献报道的一样有效[6-7]。(6)切除的囊壁均需送病理检查排除囊腺癌,如术中取出囊壁后发现可疑结节,应立即送冰冻病理,如为恶性应中转开腹,行囊肿完整切除或肝脏部分切除术。(7)用电凝棒或超声刀对囊壁止血的过程中,注意勿损伤表浅的胆管或血管,以防止术中出血或胆漏量大,无法腹腔镜下处理,或术后焦痂脱落导致迟发性出血或胆漏。(8)术后残余囊壁会有一定的分泌量,可引起腹腔内刺激症状,放置引流管应作为常规。(9)本组6 例患者同时行胆囊切除术,3 例同时行肾囊肿去顶术,只需额外增加一枚5 mm Trocar,相较开腹手术切口小了很多,减轻了患者的痛苦。回顾文献,腹腔镜肝囊肿开窗术的总并发症发生率为0%~18%[8-11],本组并发症发生率为零,表明只要方法得当,操作仔细,这种术式是非常安全、有效的。
总体而言,腹腔镜肝囊肿开窗术创伤小、疼痛轻,恢复自主活动时间早,出院日期提前,充分体现了微创的优势,具有很好的临床应用价值,可在有条件的单位施行。
[1]Fiamingo P,Tedeschi U,Veroux M,et al.Laparoscopic treatment of simple hepatic cysts and polycystic liver disease[J]. Surg Endosc,2003,17(4):623-626.
[2]Treckmann JW,Paul A,Sgourakis G,et al.Surgical treatment of nonparasitic cysts of the liver:open versus laparoscopic treatment[J].Am J Surg,2010,199(6):776-781.
[3]Z'graggen K,Metzger A,Klaiber C.Symptomatic simple cysts of the liver:treatment by laparoscopic surgery[J]. Surg Endosc,1991,5(4):224-225.
[4]Zacherl J,Scheuba C,Imhof M,et al.Long-term results after laparoscopic unroofing of solitary symptomatic congenital liver cysts[J].Surg Endosc,2000,14(1):59-62.
[5]曹峻,阿依甫汗,张金辉,等.腹腔镜肝囊肿开窗引流术41 例临床分析[J].中国内镜杂志,2009,15(4):431-433.
[6]Moritz E.Laparoscopic fenestration of solitary giant cysts of the liver[J].Chirurg,1992,63(4):379-380.
[7]Emmermann A,Zornig C,Lloyd DM,et al.Laparoscopic treatment of nonparasitic cysts of the liver with omental transposition flap[J].Surg Endosc,1997,11(7):734-736.
[8]Neri V,Ambrosi A,Fersini A,et al. Laparoscopic treatment of biliary hepatic cysts:short-and medium-term results[J]. HPB(Oxford),2006,8(4):306-310.
[9]Palanivelu C,Jani K,Malladi V. Laparoscopic management of benign nonparasitic hepatic cysts:A prospective nonrandomized study[J].South Med J,2006,99(10):1063-1067.
[10]Szabó LS,Takács I,Arkosy P,et al.Laparoscopic treatment of nonparasitic hepatic cysts[J].Surg Endosc,2006,20(4):595-597.
[11]Bai XL,Liang TB,Yu J,et al.Long-term results of laparoscopic fenestration for patients with congenital liver cysts[J].Hepatobiliary Pancreat Dis Int,2007,6(6):600-603.

