单纯减压或融合手术治疗两节以上腰椎管狭窄老年患者临床分析
张建军,许 良,孙 锐,刘家林
(1.贵州省六盘水市钟山区人民医院骨科 553000;2.山东省医学科学院附属医院骨外科,济南250031)
腰椎管狭窄是骨科常见疾病,常见于老年患者[1]。椎板减压联合或不联合融合手术是治疗两节段及以上腰椎管狭窄的标准术式。融合手术虽然保证了脊柱的稳定性,但是,也会带来诸如术后并发症、器械问题、临近节段退变(ASD)等不良事件。为了避免此类不良事件的发生,单纯椎板减压开始用于治疗腰椎管狭窄[2]。然而,单纯减压也有可能会导致脊柱不稳定,加剧临床症状。目前,已有老年患者单节段椎管狭窄单纯减压治疗的相关报道[3]。然而却很少有关于老年两节段及以上腰椎管狭窄单纯减压和融合手术的比较研究。因此,本文回顾性分析了两节段及以上腰椎管狭窄老年患者单纯减压手术和融合手术的临床、影像学和手术结果资料。
1 资料与方法
1.1 一般资料 选取2004年2月至2009年8月在本科行两节段及以上手术老年(≥65岁)患者60例。其中男27例,女33例,年龄65~84岁,平均71.1岁,平均随访5.5年(3~9年)。根据手术方式的不同将60例患者分为减压组31例,融合组29例,两组在年龄、性别、随访时间和手术等级方面差异无统计学意义(P>0.05)。两节段手术者50例,三节段8例,四节段2例。所有的手术均由本科同组3名医师完成。排除标准:有明显的节段间不稳定和严重的脊柱滑脱症(Ⅱ及以上);感染性疾病;创伤性脊柱疾病;进展的脊柱畸形;代谢性骨病和肿瘤;随访时间低于3年。
1.2 方法
1.2.1 手术指征 手术指征为保守无效的放射性下肢痛或者神经源性间歇性跛行(NIC)伴有或不伴有下腰痛。通过磁共振成像(MRI)确诊为腰椎管狭窄。术者根据患者的症状、一般情况和骨质疏松程度等因素选择最佳的手术方式。根据影像学资料或双能X线(DEXA)评估骨质疏松的程度。单纯减压的手术指征为:剧烈的下肢放射痛或神经源性间歇性跛行而没有下腰痛,因严重的骨质疏松或一般情况差无法进行融合手术的患者[4]。融合手术的手术指征为:因退行性变导致的相对严重的下腰痛而没有明显的节段间不稳定,骨密度和一般情况可以耐受融合手术的患者[5]。
1.2.2 手术方法 所有的手术均取俯卧位。减压组:单独减压手术,取传统的后正中切口,有症状的椎管狭窄均需切除椎板和韧带减压。根据术前症状和MRI的表现选择单边或双边椎间孔切开术、单侧或双侧椎板切除减压。融合组:减压并切除椎间盘后,行经后路腰椎椎间融合术(PLIF)或经椎间孔腰椎间融合术(TLIF),采用两节段以上的椎弓根钉棒系统内固定。
1.2.3 观察对比指标及评价方法 采用美国麻醉师协会(ASA)制定的标准评价患者术前的身体状况[6]:Ⅰ级为无系统性疾病;Ⅱ级为轻微的系统性疾病;Ⅲ级为严重的系统性疾病;Ⅳ级为威胁生命的系统性疾病;Ⅴ级为垂死患者。采用视觉模拟评分评价下腰痛、下肢痛程度,采用腰椎功能障碍指数(ODI)评分评价腰椎功能,采用Odom′s标准评价临床疗效[7]。视觉模拟(VAS)评分采用0~10分标准,0分表示无临床症状,10分表示最严重的症状,分数越高症状越严重。术前,术后6周、6个月、1年、3年进行VAS和ODI评分。行标准正侧位X线检查,直到随访结束。在侧位片上采用Cobb′s法测量腰椎的前凸角,比较术前与术后6周、6个月、1年、3年的腰椎前凸角。对比两种手术方式的估计出血量(EBL)、手术时间和住院时间。记录术后并发症发生率(如神经功能恶化、脑脊液漏、伤口感染、肺炎、心脏问题、小便困难、硬膜外血肿、深静脉血栓形成)。并记录手术病例和术后远期并发症(如复发、椎间失稳、沉降、螺钉松动、植骨未融合、临近节段退变)。
1.3 统计学处理 采用SPSS16.0统计学软件进行统计分析。计量资料符合正态分布、方差齐的数据用±s表示,组间比较采用t检验和单向方差分析,计数资料用率表示,组间采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 术前数据 两组在ASA分级、术前ODI、术前腰椎前凸角方面差异无统计学意义,但是减压组ASA分级中Ⅱ、Ⅲ级的多于减压组,融合组术前ODI、腰椎前凸角小于减压组。融合组下腰痛的VAS评分明显高于减压组(P<0.05),见表1。
表1 两组术前资料比较(±s)
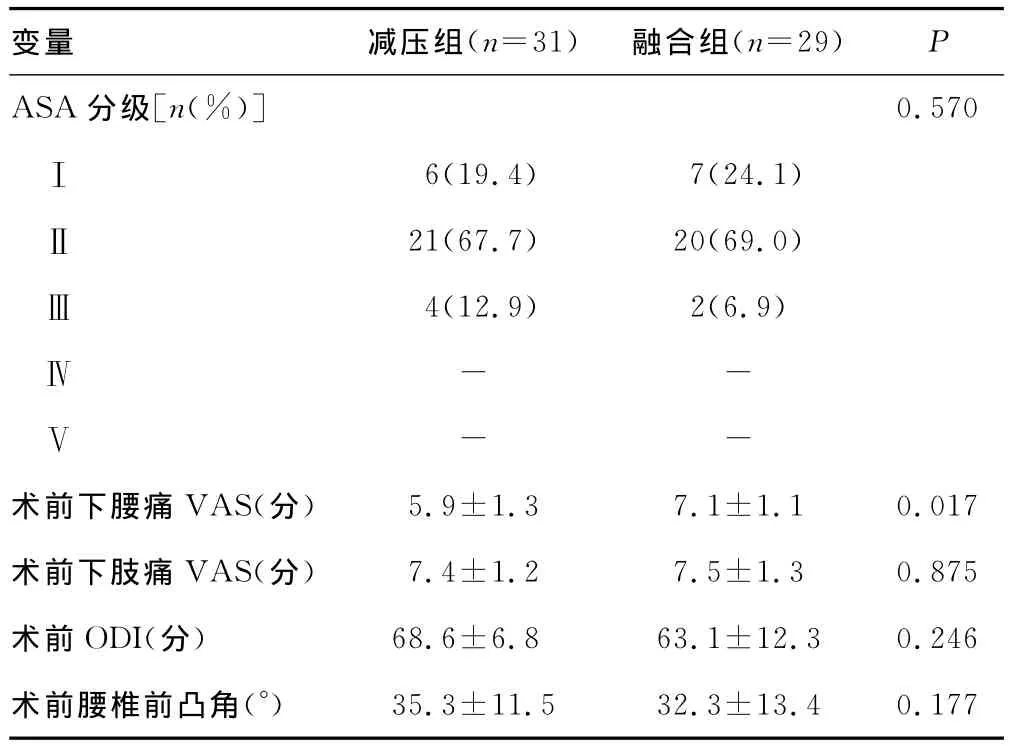
表1 两组术前资料比较(±s)
-:无数据。
变量 减压组(n=31)融合组(n=29)P ASA分级[n(%)]0.570Ⅰ6(19.4)7(24.1)Ⅱ21(67.7)20(69.0)Ⅲ4(12.9)2(6.9)Ⅳ--Ⅴ--术前下腰痛VAS(分)5.9±1.3 7.1±1.1 0.017术前下肢痛VAS(分)7.4±1.2 7.5±1.3 0.875术前ODI(分)68.6±6.8 63.1±12.3 0.246术前腰椎前凸角(°)35.3±11.5 32.3±13.4 0.177
2.2 临床结果 两组的下腰痛VAS评分随着随访逐渐降低。减压组,平均下腰痛VAS评分由(5.9±1.5)分降低为(3.1±1.0)分,差异有统计学意义(P<0.05)。融合组由(7.1±1.7)分降低为(3.2±0.8)分,差异有统计学意义(P<0.05)。减压组平均下肢疼痛VAS评分由术前的(7.4±1.6)分降为随访结束时的(2.9±1.0)分,差异有统计学意义(P<0.05)。同样,融合组由(7.5±1.6)分降低为(3.1±1.0)分,差异有统计学意义(P<0.05)。两组间VAS评分随访差异无统计学意义,但是减压组术后6周的下腰痛VAS评分改善更明显。腰椎功能评价采用ODI评分。两组的ODI评分随着随访逐渐减低。减压组由术前的(63.1±12.3)分,降为术后随访的(25.4±7.9)分。融合组从(68.6±6.8)分降为(25.6±11.5)分,差异有统计学意义(P<0.05)。两组的ODI评分差异无统计学意义。随访结束时减压组和融合组Odom′s标准临床疗效分别为,优:7(22.6%)vs.5(17.2%);良:19(61.3%)vs.18(62.1%);可:3(9.7%)vs.3(10.3%);差:2(6.5%)vs.3(10.3%),两组比较差异无统计学意义(P>0.05)。
2.3 影像学结果 减压组:平均腰椎前凸角由术前的(35.3±11.5)°降低为随访结束时的(34.8±14.0)°,差异无统计学意义。融合组:平均腰椎前凸角由术前的(32.3±13.4)°增长为随访结束时的(37.5±9.0)°,差异有统计学意义(P<0.05)。
2.4 两组手术方式和并发症对比 减压组在术中出血量、手术时间和住院时间方面明显优于融合组(P<0.05),无手术死亡和神经症状恶化的患者。减压组和融合组围术期并发症差异无统计学意义,且并发症的种类不同,两组间远期并发症比较差异无统计学意义,见表2。
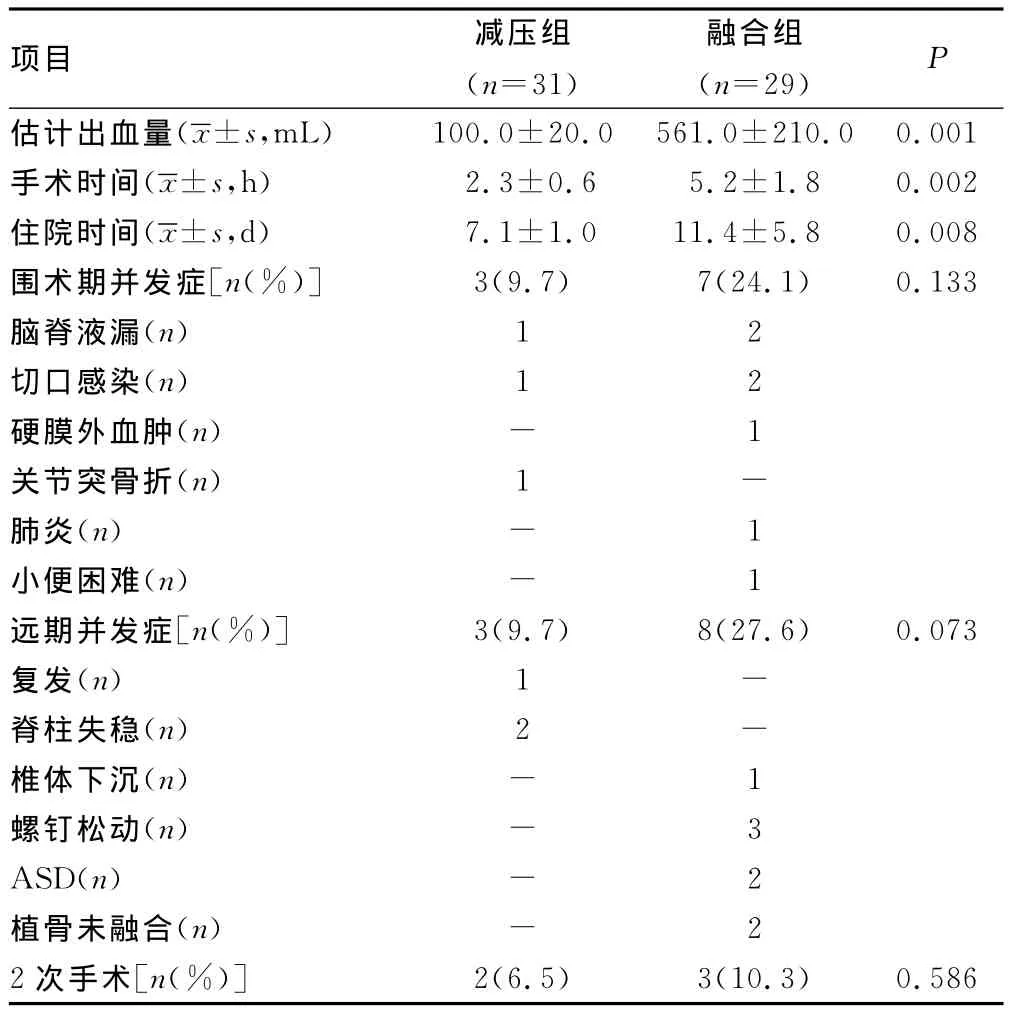
表2 两组手术情况、围术期和远期并发症对比
3 讨论
两节及以上腰椎管狭窄患者减压手术指征是:保守无效的放射性下肢痛或神经源性间歇性跛行。然而,两节及以上腰椎管狭窄的合理手术方式仍存在争议,因为不同的手术方式均有优缺点。脊柱融合手术用于治疗严重脊柱椎管狭窄和不稳定,此术式目的是为了减少患病节段移动度或增强其承重能力[8]。脊柱融合手术能缓解动作诱发的间盘源性疼痛,在生物力学上比其他手术更稳定。然而,脊柱融合手术也有它的问题,例如,器械失败、植骨未融合、取骨部位疼痛等这些问题导致了较高的围术期并发症发生率[9]。另外,融合手术限制了涉及节段的活动度,使应力集中在临近节段导致ASD[10]。而且,两节段及以上的融合手术比单节段融合导致更多的ASD,因此,两节段及以上的腰椎管狭窄应谨慎选择融合手术[11]。为了避免由融合手术导致的这些问题,许多外科医生选择单纯的椎板切除减压手术。单纯的椎板切除减压可以使组织损伤最小化,缩短手术时间,减少围术期并发症,无器械相关并发症。一些外科医生报道了单节段腰椎管狭窄单纯椎板减压取得了不错的临床疗效[12],部分医生报道高龄并不会增加单纯减压手术的并发症[13]。然而,在稳定性、安全性、单纯减压的有效性方面存在争议,两节段及以上椎板减压有导致术后腰椎失稳的危险。在Meta分析中,部分作者发现单纯减压治疗腰椎管狭窄良好结果率为69%,融合手术为90%[14]。本研究证明融合组术后腰椎前凸角增长明显,这表明在纠正腰椎前凸角方面融合手术明显优于单纯减压。然而,减压组腰椎前凸角降低差异无统计学意义,腰椎不稳定性恶化非常罕见(31例中只有2例),说明两节段及以上椎板切除减压不是都会引起失稳,术前轻度不稳定也不是都会加重。实际上,许多学者报道腰椎前凸角的纠正程度与临床结果无明显相关[15]。在本研究中,无论是影像学结果,临床结果两组间均差异无统计学意义,除了术后6周下腰痛的VAS评分(短期效果)。融合组下腰痛恢复缓慢的原因与手术破坏大有关。
在手术出血量、手术时间、住院时间方面减压组明显优于融合组。虽然两组术前的一般情况无明显差别,但是融合组围术期并发症发病更频繁。本文将这些差异归因于融合组术中出血多,麻醉时间长,输血、输液多。选择单纯减压还是融合需要根据症状、年龄、一般情况、骨质疏松、患病节段数和手术者的偏好进行选择[16]。两节段及以上腰椎管狭窄手术方式的选择主要影响因素是影像学上显示的脊柱不稳定性,因为融合手术是明显不稳定的首选治疗手段。然而,轻微的不稳定选择融合治疗有时会造成许多不必要的麻烦。例如,因为融合手术创伤大,老年患者或者身体一般情况不佳的患者经受融合手术会造成严重的围术期并发症甚至导致死亡。另外,骨质疏松的患者行椎弓根螺钉固定和椎间融合可能会导致器械相关的并发症,如下沉、螺钉松动断裂或融合失败。因此,如果没有严重的脊柱不稳定,治疗高龄患者、术前一般情况差或骨质疏松的两节段及以上的腰椎管狭窄单纯减压是更佳的选择[17]。
然而,本研究也有一定的局限性。(1)采取的是回顾性分析,两组的手术前情况不完全一致。融合组患者术前下腰痛和腰椎前凸角更加严重,术前身体一般情况较减压组更好;(2)两组的手术技巧没有进行亚分组(比如减压组的单边和双边减压;融合组的PLIF和TILF手术),这可能会影响研究结果;(3)缺乏长期的随访,因为症状复发评估通常需要到术后5年[18]。
虽然融合组腰椎前凸角改善更明显,但是两组间临床结果差异无统计学意义,而且减压组围术期和远期并发症发生率均优于融合组。本研究认为,如果没有严重的脊柱不稳定,治疗高龄患者、术前一般情况差或骨质疏松的两节段及以上的腰椎管狭窄单纯减压是更佳的选择。
[1] Jy P,Yoon SM,Yoo CJ,et al.A comparison of clinical outcomes between decompressive laminectomy alone and with arthrodesis in lumbar single level spinal stenosis[J].Korean J Spine,2010,7(3):17-23.
[2] 何勍,阮狄克,侯黎升,等.单纯减压与减压融合内固定术治疗伴Ⅰ度退行性滑脱的腰椎管狭窄症的疗效比较[J].中国脊柱脊髓杂志,2012,22(5):412-417.
[3] 张超,周恒星,冯世庆,等.老年腰椎管狭窄症的手术疗效分析[J].中华外科杂志,2013,51(9):816-820.
[4] 夏子寰,伍骥,郑超,等.精准减压和非融合技术与传统融合手术治疗老年节段性腰椎管狭窄的短期临床效果比较[J].中国矫形外科杂志,2013,21(11):1073-1080.
[5] Fredman B,Arinzon Z,Zohar E,et al.Observations on the safety and efficacy of surgical decompression for lumbar spinal stenosis in geriatric patients[J].Eur Spine J,2002,11(6):571-574.
[6] Ghiselli G,Wang JC,Bhatia NN,et al.Adjacent segment degeneration in the lumbar spine[J].J Bone Joint Surg Am,2004,86-A(7):1497-1503.
[7] Gunzburg R,Szpalski M.The conservative surgical treatment of lumbar spinal stenosis in the elderly[J].Eur Spine J,2003,12(2):S176-180.
[8] 刘新宇,原所茂,田永昊,等.棘突劈开、单侧进入双侧减压与椎板切除减压治疗退变性腰椎管狭窄症的比较[J].中华骨科杂志,2013,33(10):984-989.
[9] Jang IT,Lee SW,Atienza PM,et al.Decompressive surgery alone for lumbar spianl stenosis in elderly patients[J].Kor J Spine,2008,5(2):83-88.
[10] Kanayama M,Hashimoto T,Shigenobu K,et al.Adjacentsegment morbidity after Graf ligamentoplasty compared with posterolateral lumbar fusion[J].J Neurosurg,2001,95(1Suppl):5-10.
[11] Kim DW,Kim SB,Kim YS,et al.Surgical treatment of lumbar spinal stenosis in geriatric population:is it risky?[J].J Korean Neurosurg Soc,2005,38(1):107-110.
[12] Kim SW,Lee SM,Shin H.Surgical outcomes after simple ligamentectomy without fusion for lumbar spinal stenosis[J].Kor J Spine,2005,1:350-357.
[13] Kumar MN,Jacquot F,Hall H.Long-term follow-up of functional outcomes and radiographic changes at adjacent levels following lumbar spine fusion for degenerative disc disease[J].Eur Spine J,2001,10(4):309-313.
[14] 朱迪,李危石,陈仲强,等.腰椎管狭窄症减压固定融合术后远期疗效及其影响因素分析[J].中国脊柱脊髓杂志,2013,23(10):865-871.
[15] 王鹏飞,谢威,王民洁.PLIF与TLIF治疗老年退变性腰椎滑脱合并腰椎管狭窄症的疗效比较[J].重庆医学,2014,43(10):1259-1261.
[16] 徐宏兵,王英明,孙常太,等.老年腰椎管狭窄症患者后路植骨融合效果的临床研究[J].中华老年医学杂志,2013,32(12):1326-1330.
[17] 叶青,马德亮,黄武,等.改良与传统腰椎后路椎间融合术治疗腰椎管狭窄症的临床对比研究[J].中华创伤杂志,2013,29(10):955-959.
[18] 朱天亮,徐永政,林朗,等.113例老年退行性腰椎管狭窄症手术治疗HAMA焦虑量表评分[J].重庆医学,2013,42(25):3043-3044.

