乙状结肠单腔造瘘口坏死后反复修补患者1例
·教训与反思·
乙状结肠单腔造瘘口坏死后反复修补患者1例
陈学博张秀玲金洪永刘卓郭惠玲房学东
作者单位:130021长春,吉林大学中日联谊医院新民院区结直肠外科
一、病情介绍
女性患者,82岁,体重:70 kg,长期卧床,因间断性便血半年,加重伴排便困难1个月入院,既往因升结肠癌行根治性右半结肠切除术后10年。查体:全腹膨隆,肚脐饱满,脐周轻压痛,无反跳痛及肌紧张,叩诊鼓音,肠鸣音活跃,移动性浊音阴性。肛诊(左侧卧位):肿物下缘距离肛门约8cm,环周生长,质硬,活动度尚可,退指指套带血。肠镜检查:距离肛门约10cm,可见隆起溃疡型肿块,环周生长,质硬,菜花样,病理诊断:直肠中分化腺癌。于我院行直肠癌根治术,术后出现造瘘口坏死,经修补后出院,后因造瘘口狭窄再次入院,给予第二次修补,术后随访6个月,恢复良好。
二、诊疗过程
2014年3月17日患者就诊于我科,诊断为直肠癌、根治性右半结肠切除术后。血常规、生化全项检查均正常,CEA:10.8ug/L。于2014年3月22日在全麻下行直肠癌根治术,
术中发现肿瘤近端肠管苍白水肿,肠壁增厚,乙状结肠肠管血运不佳,切除一部分肠管后发现血运稍好,因患者高龄体弱,肠管吻合后肠瘘风险较高,故改Dixon术为Hartmann术,于右下腹行乙状结肠单腔造瘘。术后第三天出现造瘘口肠管变黑,恶臭味,造瘘口周围皮肤红肿伴脓性液体流出,造瘘口处流出较稀粪便。诊断为造瘘口坏死,造瘘口周围皮肤感染(图1)。经反复换药,造瘘口肠管坏死脱落,造瘘口周围皮肤形成直径约5cm,深约5cm达肌肉前鞘的腔隙,周围已覆盖红色肉芽组织,残余肠管形成“铅管样”,与腹壁完全脱离,部分肠壁缺损(图2),粪便从皮肤深处的腹膜外缝隙中引出,但不与腹腔内相通,患者无发热及腹痛等全身表现。探查残余的造瘘口发现,肌肉前鞘以下部分的肠管血运良好,管腔无狭窄通畅良好。于4月18日行造瘘口修补术。术中将造瘘口周围坏死失活的皮肤及皮下组织清除,庆大霉素及碘伏冲洗,彻底清创,切除部分皮下脂肪组织,使皮肤与肠管尽可能靠近,用可吸收线将残余的有活力的肠管与皮肤间断缝合,使皮肤与肠管尽可能贴合,间断缝合一圈(图3)。术后经反复换药,及时处理粪便,患者痊愈出院。于6月30日患者因皮肤瘢痕增生致造瘘口狭窄再次入院。探查见造瘘口明显缩小凹陷,皮肤瘢痕坚硬,无法伸入小指(图4)。于6月31日行造瘘口狭窄修补术,术中将造瘘口旁皮肤瘢痕完全切除,扩大造瘘口直径达5cm,切除部分皮下脂肪组织,寻及肠粘膜组织,用可吸收线将皮肤与肠粘膜再次间断缝合一圈(图5),术后患者排便恢复通畅。分别于第二次修补后20天、2个月、3个月(图6~8)随访见造瘘口逐渐缩小到直径约1.5cm,可见肠粘膜组织逐渐爬到皮肤表面,患者排便通畅。
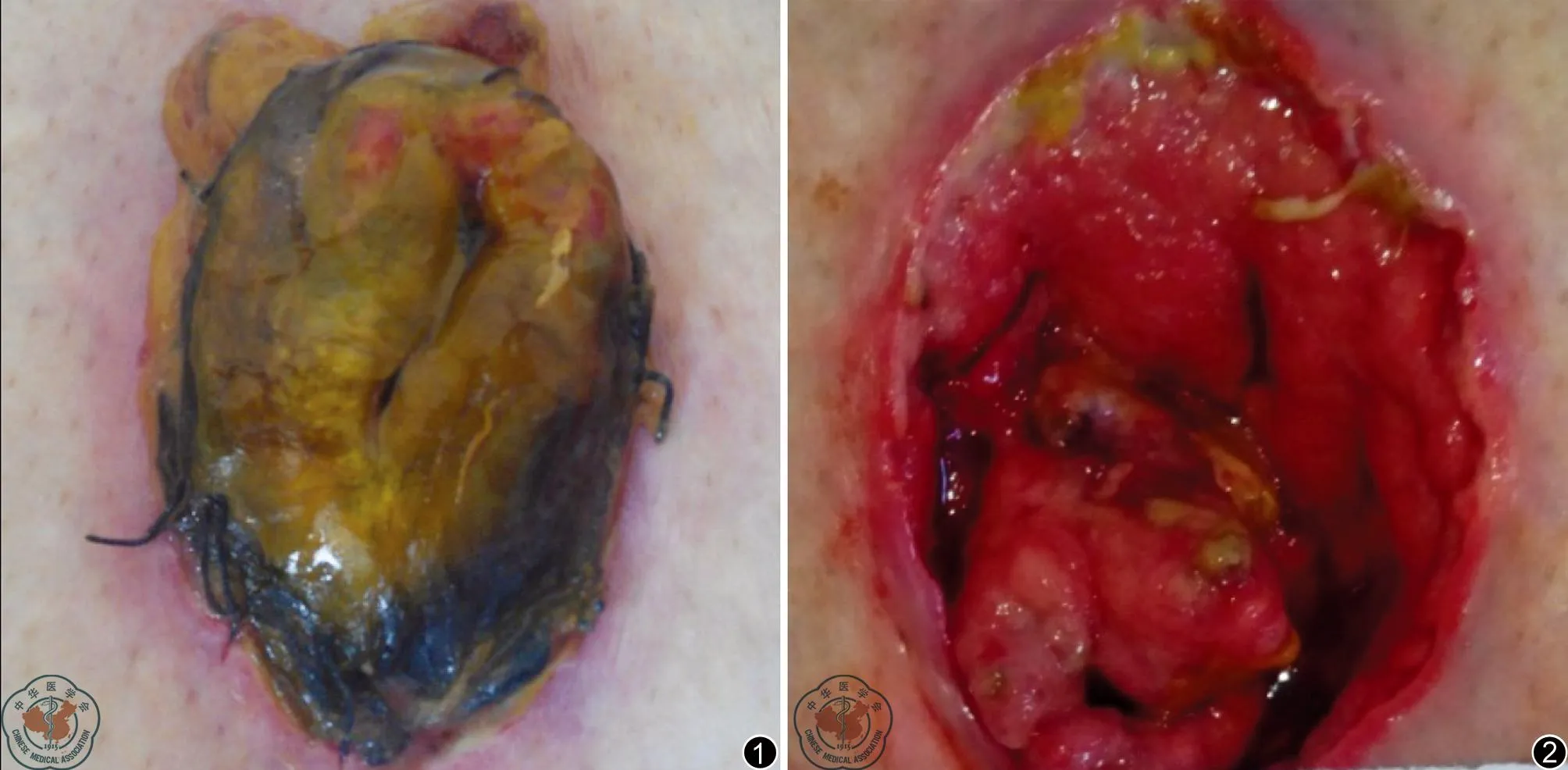
图1 直肠癌患者乙状结肠单腔造瘘口图像,可见造瘘口已经坏死;图2 直肠癌患者造瘘口坏死清创术后,可见造瘘口缝线已经脱落,肠管有缺损
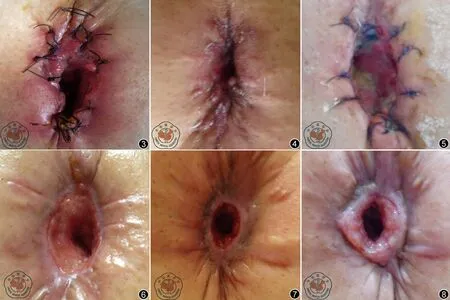
图3 直肠癌患者造瘘口第1次修补术后,造瘘口处图像;图4 直肠癌患者造瘘口第1次修补后可见造瘘口狭窄;图5 直肠癌患者第2次修补术后的造瘘口图像;图6 直肠癌患者第2次修补术后20天造瘘口图像;图7 直肠癌患者造瘘口第2次修补术2个月后图像;图8 直肠癌患者造瘘口第2次修补后3个月时图像
三、总结
该病例原因分析及治疗体会如下:(1)患者高龄女性,既往因升结肠癌已行根治性右半结肠切除术,患者左半结肠血运仅靠中结肠动脉左支和左结肠动脉供血,此次因直肠癌再次行根治性手术治疗,故根部切断肠系膜下动脉后,近端肠管血运明显受限,即使切除部分肠管后仍导致造瘘口坏死的发生。(2)该患者发生造瘘口坏死并未累及腹腔内的肠管,故未发生腹痛腹胀及腹膜炎等全身感染情况,经过反复换药后,造口区皮肤及皮下脂肪组织为新生的肉芽组织替代,剩余的肠壁组织血运良好。第一次修补手术治疗原则是尽可能让肠粘膜组织“爬”到皮肤上,尽可能保留有活力的肠粘膜。手术技巧是用可吸收缝线,将肠粘膜与皮肤缝合,即使无法完全贴合也要尽量搭桥靠近。(3)患者术后2个月因皮肤瘢痕增生而发生造瘘口狭窄,进行了第二次修补手术,这是由于皮肤瘢痕组织生长较快,且肠管粘膜未与皮肤接触,可能导致造瘘口反复狭窄,因此,术后应反复扩肛,如再次狭窄仍需手术修补,直到肠粘膜完全爬出皮肤表面。
四、讨论
乙状结肠单腔造瘘口坏死是结直肠外科医生棘手的外科情况,发生造瘘口并发症不仅给患者造成痛苦,也给医生带来巨大困扰,存在医疗纠纷的隐患。因此,我院对于造瘘口坏死的治疗总结如下:(1)注重血运的保留,特别强调对于既往有结肠手术病史的患者术前应行结肠血管造影检查,术前了解血管解剖是否异常,避免手术中再次出现上述情况。(2)对于腹部过于肥胖的患者,由于皮下的造瘘口通道过于长,应控制造瘘口通道的松紧适度[1],松弛的造瘘口通道可能引起局部皮下组织的感染。(3)对于已经发生造瘘口坏死的情况,应首先判断是否有全身感染情况。如存在腹痛、发热等全身感染情况应及早发现,行横结肠或小肠造瘘可及时挽救生命。如仅为局部坏死,坏死肠管在3cm以内,造瘘口因部分坏死发生造口回缩,回缩后造口周围出现环形肉芽组织[2]。可以在局部感染控制后进行手术修补。(4)该类型造口并发症的修补原则原则为在彻底清创的基础上,尽量保留所有新鲜组织,让有活力的肠粘膜组织能再次“爬”到皮肤上。(5)再次修补后的肠管可能会再次发生造瘘口狭窄,应术后早期进行人工肛门扩张训练[3]。(6)为了避免反复感染,加强造瘘口局部护理同等重要。
参考文献
[1]郑阳春,刘宝善,徐琳,等.直肠癌腹壁造瘘口并发症的防治:附299例报告.中国普通外科杂志,2010,04:346-349.
[2]赵俊卿,李云峰.Miles术后肠造瘘口并发症的原因分析及防治.现代医药卫生,2010,16:2477-2479.
[3]贾伟,王利锋.造瘘口扩张训练对减少Miles手术后人工肛门并发症的作用观察.中国普通外科杂志,2014,01:136-138.
(本文编辑:马天翼)
陈学博,张秀玲,金洪永,等.乙状结肠单腔造瘘口坏死后反复修补患者1例[J/CD].中华结直肠疾病电子杂志,2015,4(1):89-91.
(收稿日期:2014-11-23)
通讯作者:房学东,Email:fangxuedong@medmail.com
DOI:10.3877/cma.j.issn.2095-3224.2015.01.24

