腰硬联合麻醉和连续硬膜外麻醉在瘢痕子宫剖宫产术中效果比较
陈转侨,黄锡强,李斌飞,邹雪霞
瘢痕子宫主要由于剖宫产或反复人工流产等妇科手术而导致。瘢痕子宫剖宫产术中由于盆腔粘连增加了手术难度,延长手术时间,因此对麻醉要求更高[1]。连续硬膜外麻醉(continuous extradural anaesthesia,CEA)是剖宫产手术的常用麻醉方法,但对瘢痕子宫剖宫产患者麻醉效果不显著。腰硬联合麻醉(combined spinal anesthesia,CSEA)具有操作简单、效果确切、肌松良好且麻醉药物用量少等优点,可以有效提高麻醉效果[2]。本研究选择2013年1月—2014年7月广东省中山市人民医院收治的80例拟行剖宫产手术的瘢痕子宫产妇为研究对象,观察CSEA与CEA的麻醉效果,现报告如下。
1 资料与方法
1.1 临床资料 入选标准:明确诊断为瘢痕子宫;需接受剖宫产手术;签署知情同意书。排除子痫前期者;合并糖尿病、高血压病等妊娠并发症者;存在椎管内麻醉禁忌证。本组80例,按麻醉方法分为CSEA组和 CEA组,每组40例。CSEA组年龄21~36(28.25±5.61)岁;体重55~73(67.23±5.66)kg;孕周39~41(40.11±0.21)周。CEA组年龄22~35(28.16±5.31)岁;体重56~74(67.61±5.22)kg;孕周38~41(40.23±0.61)周。两组年龄、体重及孕周比较差异无统计学意义(P>0.05),具有可比性。
1.2 麻醉方法 CEA组:选择18G硬膜外穿刺针,单次CEA。穿刺成功后应向头侧置管3~4 cm。给予0.75%罗哌卡因4 ml,若无局麻药过敏或全脊麻现象,则应继续给药,直到麻醉平面到达T8~S4,满足手术要求即停止。CSEA组:选择18G笔尖背入式硬膜外-腰麻联合穿刺针。当硬膜外穿刺针插入患者硬膜外腔后,则应将腰穿针经硬膜外针孔内穿入蛛网膜下腔,待脑脊液流出后注入0.5%罗哌卡因2.5 ml。退出腰穿针,向头侧置入硬膜外管3~4 cm备用。调节麻醉平面在T8~S4。
1.3 观察指标 两组均于麻醉药物开始推注时记录麻醉后感觉、运动阻滞起效时间,感觉、运动阻滞维持时间,并于手术结束后记录产妇感觉及运动恢复时间。同时记录两组手术时间,对新生儿进行Apgar评分,并对产妇麻醉开始时至产妇感觉及运动恢复时间以及麻醉不良反应进行比较。
1.4 统计学方法 应用SPSS 19.0统计软件进行分析,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料以率(%)表示,采用 χ2检验,α=0.05为检验水准。
2 结果
2.1 麻醉效果 CSEA组感觉、运动阻滞起效时间、维持时间及恢复时间均明显短于CEA组(P<0.05),见表1。
2.2 手术时间及新生儿Apgar评分 两组手术时间及新生儿Apgar评分比较差异无统计学意义(P >0.05),见表2。
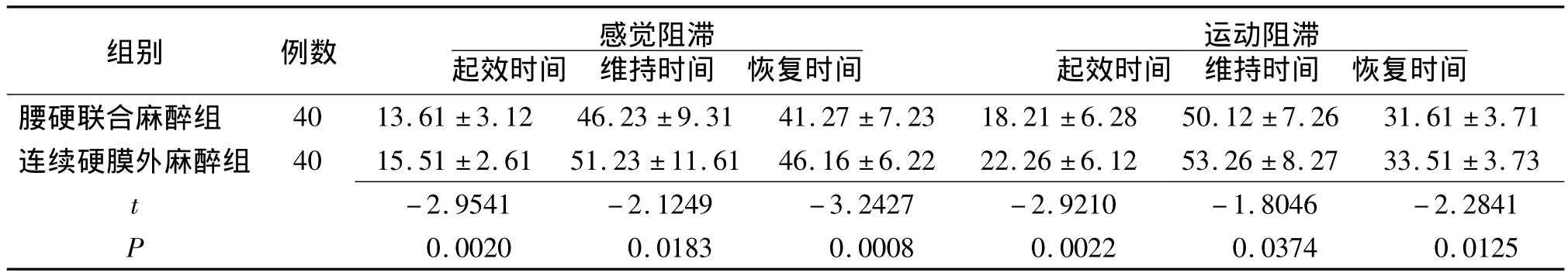
表1 两组瘢痕子宫剖宫产手术麻醉起效、维持及恢复时间(x ± s,min)
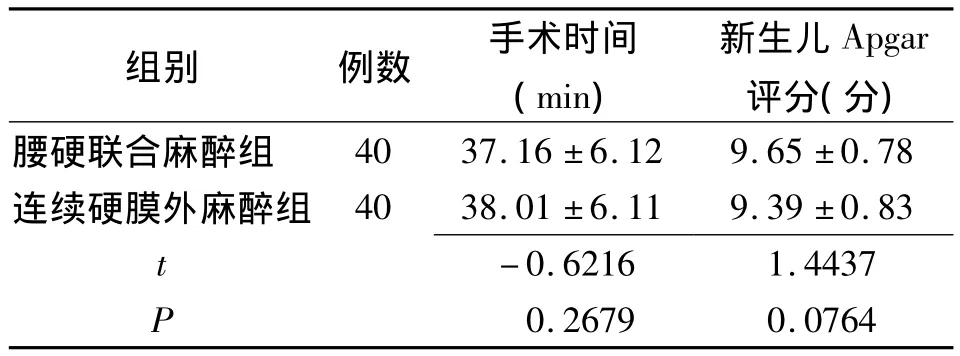
表2 两组瘢痕子宫剖宫产手术时间及新生儿Apgar评分(x±s)
2.3 不良反应 CSEA组发生寒战2例,恶心、呕吐1例,心律失常2例,低血压1例,总发生率为15.00%;CEA组发生寒战3例,恶心、呕吐1例,心律失常1例,低血压2例,总发生率为17.50%。两组麻醉不良反应发生率比较差异无统计学意义(χ2=0.0918,P=0.7618)。
3 讨论
剖宫产是产科常见手术之一,麻醉既要保证产妇的安全与无痛,肌松良好,为手术与新生儿娩出提供良好条件,又要维持产妇生命体征的稳定,减少药物对胎儿的影响[3]。瘢痕子宫产妇剖宫产具有较大风险,其因素包括以下几点[4-5]:①瘢痕子宫妊娠末期会发生子宫破裂,胎盘粘连、胎盘早剥以及前置胎盘,严重者可致围产期大出血。②盆腔粘连,增加了手术难度,延长手术时间与胎儿娩出时间,增加新生儿窒息率与手术并发症。③反复剖宫产经过多次硬膜外麻醉,会导致硬膜外间隙粘连,影响麻醉药扩散,硬膜外阻滞不全。因此选择一种安全可靠、起效快且不良反应少的麻醉方法是剖宫产手术的关键。良好的麻醉效果可以保障剖宫产手术的顺利进行,减轻疼痛,提高临床效果[6]。CEA是临床常用麻醉方法,具有经济、随意控制麻醉时间的特点,但起效较慢,需要大剂量局麻药维持麻醉效果,且极易出现镇痛不全、腹肌松弛不满意而影响麻醉效果等不良现象,具有较高的失败率与阻滞不全发生率[7-8]。本研究结果显示,CSEA组感觉、运动阻滞起效时间、维持时间均明显短于CEA组患者。提示CSEA作为新型的椎管内阻滞技术,具有麻醉起效迅速、神经阻滞完善、肌松完全、可控性强的优势,易被患者所接受,临床应用范围较广。
CSEA属于急诊剖宫产手术麻醉方法,具有腰麻起效快、用药量少与阻滞完全的特点,还可以通过硬膜外导管补充腰麻不足与术后镇痛,也适用于二次剖宫产手术麻醉[9-10]。CSEA是将脊麻与连续硬膜外麻醉相结合的麻醉方法,保留了硬膜外麻醉的优势,减少了传统硬膜外麻醉的不良反应[11-12],具有起效快、肌肉松弛良好,镇痛性能佳,有助于维持产妇生命体征平稳,提高新生儿Apgar评分及麻醉安全性[13]。对麻醉阻滞平面具有可控制性,通过调整注药速度控制麻醉平面高低,在不足时可以经硬膜外麻醉补充麻醉药物[14]。本研究结果显示,CSEA组术后感觉及运动恢复时间均明显短于CEA组患者,两组手术时间、新生儿Apgar评分及不良反应发生率比较差异无统计学意义。这表明瘢痕子宫剖宫产手术中CSEA的麻醉效果优于CEA,具有更高的临床应用价值,与相关文献报道一致[15]。因此,我们认为,临床对于瘢痕子宫剖宫产手术建议采用CSEA,以缓解产妇疼痛,提高麻醉效果,有效保障产妇与新生儿的安全。
综上所述,CSEA用于剖宫产手术的瘢痕子宫产妇效果好,可以减少麻醉药物不良反应发生率,且对手术效果无明显影响,麻醉安全性较高,值得在临床中进一步推广与使用。
[1] 侍术平.腰硬联合麻醉在剖宫产手术中的临床观察[J].实用中西医结合临床,2012,12(5):73,76.
[2] 许小诚,林学正,范秋维.腰硬联合麻醉应用于急诊剖宫产患者术后感染的相关因素分析[J].中华医院感染学杂志,2013,23(7):1593-1594.
[3] 张庆梅,夏晓琼,查显忠.不同体位穿刺腰硬联合麻醉在肥胖产妇剖宫产手术中的比较[J].安徽医科大学学报,2014,1(1):110-112.
[4] Hongo T,Kitamura A,Yokozuka M,et al.An epidural initial dose is unnecessary in combined spinal epidural anesthesia for Caesarean section[J].JNippon Med Sch,2006,73(2):70-74.
[5] Coppejans H C,Vercauteren M P.Low-dose combined spinal-epidural anesthesia for cesarean delivery:a comparison of three plain local anesthetics[J].Acta Anaesthesiol Belg,2006,57(1):39-43.
[6] Van de Velde M,Van Schoubroeck D,Jani J,et al.Combined spinal-epidural anesthesia for cesarean delivery:dose-dependent effects of hyperbaric bupivacaine on maternal hemodynamics[J].Anesth Analg,2006,103(1):187-190.
[7] 陈朝辉,李军祥,万勇.小剂量等比重腰麻联合硬膜外麻醉用于剖宫产的麻醉效果[J].四川医学,2014,1(7):788-789.
[8] 柳秋仙,沈云华.腰硬联合麻醉与硬膜外麻醉在剖宫产术中运用的临床效果比较[J].浙江创伤外科,2013,18(4):589-590.
[9] Kiyosawa K,Kawamata T,Yamamoto K,et al.Combined spinal-epidural anesthesia for caesarean section in a parturient with scoliosis[J].Masui,2013,62(7):859-862.
[10]潘巍.腰硬联合麻醉与连续硬膜外麻醉用于剖宫产手术的效果[J].航空航天医学杂志,2013,24(12):1508-1509.
[11]Toda N,Maeda K,Shoji E,et al.Combined spinal-epidural anesthesia for cesarean section in a patient with dilated cardiomyopathy[J].Masui,2008,57(2):187-190.
[12]邢均.腰硬联合麻醉用于二次剖宫产手术的麻醉效果观察[J].现代中西医结合杂志,2014,1(17):1909-1910,1926.
[13]李坤,牛金柱,刘明,等.右美托咪定与哌替啶治疗硬膜外麻醉致寒战反应效果的比较[J].解放军医药杂志,2013,25(6):71-74.
[14]刘伟,刘希明,李坤丽.甲磺酸罗哌卡因腰-硬联合阻滞麻醉在剖宫产术中的麻醉效果观察[J].实用心脑肺血管病杂志,2013,21(3):80-81.
[15]曾凡乙,熊高钊.腰硬联合麻醉在瘢痕子宫剖宫产术中的应用[J].河南外科学杂志,2013,19(6):111-112.

