短期强化胰岛素治疗对初诊2型糖尿病患者下丘脑-垂体-肾上腺轴的影响
吴学虎,姜 菊,闫稳平,李文英
(廊坊市中医院内四科,河北 廊坊 065000)
短期强化胰岛素治疗对初诊2型糖尿病患者下丘脑-垂体-肾上腺轴的影响
吴学虎※,姜菊,闫稳平,李文英
(廊坊市中医院内四科,河北 廊坊 065000)
doi:10.3969/j.issn.1006-2084.2015.05.047
许多研究证实,显著和持续的高血糖造成的糖毒性以及血清非酯化脂肪酸增加所致的脂毒性引起胰岛素抵抗(insulin resistance,IR)、胰岛素分泌下降、胰岛β细胞功能衰竭[1-2]。2型糖尿病(type 2 diabetes mellitus,T2DM)患者早期存在依赖性血管舒张功能的紊乱,与高血脂、高血糖和IR相关。胰岛素治疗不仅可以降血糖,还可以抑制脂肪分解,减轻脂毒性,从而打断糖毒性和脂毒性对胰岛β细胞功能和胰岛素敏感性的损害作用。T2DM患者存在不同程度的下丘脑-垂体-肾上腺(hypothalamic pituitary adrenal,HPA)轴功能改变,T2DM患者HPA功能失调,导致糖皮质激素水平升高,加重糖、脂代谢紊乱,章汝霜等[3]研究表明,T2DM患者清晨唾液皮质醇升高与餐后2 h血糖、IR显著相关。T2DM患者HPA轴功能失调与多种代谢因素相关,如胰岛素不足、血糖升高、海马损伤、糖皮质激素异常等。本研究主要针对初诊T2DM进行干预治疗,探讨其胰岛素强化治疗对HPA轴功能的影响。
1资料与方法
1.1一般资料选择2012年1~12月廊坊市中医院诊治的初诊T2DM患者40例为研究对象。参照2008年美国糖尿病协会制订的糖尿病诊疗指南[4](空腹血糖≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L)确诊T2DM。其中男29例、女11例,病程1~12个月,平均(4.8±0.3)个月;年龄24~56岁,平均(45.3±2.4)岁;身高155~175 cm,平均(164.4±2.3) cm;体质指数 20~26 kg/m2,平均(23.5±1.4)kg/m2;腰臀比0.6~1.0,平均(0.8±0.1);收缩压为110~133 mmHg(1 mmHg=0.133 kPa),平均(125.3±3.2)mmHg。入选条件:空腹血糖≥11.1 mmol/L,无严重的急慢性并发症,从未接受口服降糖药或胰岛素治疗,未使用调脂药物,无急慢性感染性疾病,无自身免疫性疾病。
1.2方法
1.2.1标本收集入院当日8:00、16:00、24:00抽取静脉血样3 mL,加入含有乙二胺四乙酸的抗凝管,1000 r/min离心30 min(离心半径15 cm,贝克曼Allegra X-15R台式离心机),取血浆置于-20 ℃冰箱中待测皮质醇、促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)。
1.2.2短期强化胰岛素治疗患者均采用糖尿病标准热卡饮食,用微量血糖仪每日监测毛细血管血糖至少7次(三餐前,三餐后2 h,睡前,部分人测凌晨0点血糖)。胰岛素强化治疗应用美国MiniMed508型胰岛素泵持续皮下输注胰岛素(诺和锐R),将胰岛素缓慢泵入体内,起始全天胰岛素总量=体质量(kg)×0.5,基础量和餐前大剂量各占1/2,餐前大剂量以1∶1∶1分布于三餐前。根据血糖调整胰岛素基础输注量及追加量,使血糖水平达到目标血糖值。采用罗氏乐康全Ⅱ血糖仪检测末梢血糖,以空腹血糖4.0~6.0 mmol/L、餐后2 h血糖6.0~7.8 mmol/L为血糖控制目标。记录达到良好血糖控制的时间,胰岛素用量。密切监测血糖,根据血糖值随时调整胰岛素用量,治疗期间坚持饮食及运动治疗,不加口服降糖药,2周后停止强化治疗,治疗结束后再次抽空腹血测血糖、血脂、糖化血红蛋白及胰岛素等指标。治疗期间及治疗后随访12个月,全程坚持饮食和运动治疗,糖化血红蛋白>7.0%时,加用二甲双胍(杭州中美医药有限公司)口服,强化治疗期间单纯胰岛素治疗血糖值难达标而需加用降糖药者均未列入本研究。
1.3生化指标检测高敏C反应蛋白(OLYMPUSAU5400 全自动生化分析仪)测定采用免疫比浊法;血糖测定采用己糖激酶法;糖化血红蛋白采用高效液相色谱法(PDQ-plus 全自动糖化血红蛋白检测仪,美国Primus公司);血清胰岛素采用放射免疫法,血糖、血脂测定应用贝克曼库尔特AU680全自动生化仪测定;采用酶学法、终点法测定肝、肾功能。酶法测定总胆固醇、三酰甘油、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇。皮质醇测定应用德国西门子公司IMMULITE 1000全自动化学发光仪,采用免疫化学发光法检测,试剂盒由北京北方生物技术研究所提供。ACTH应用顺序免疫量度实验,化学发光法测定,由天津德普生物技术和医学产品有限公司提供检测试剂盒,测定仪器为IMMULITE ONE全自动化学发光免疫分析仪(美国DPC公司)。
1.4相关数据计算方法胰岛素分泌指数=20×空腹胰岛素/[空腹血糖-3.5],IR指数=空腹血糖×空腹胰岛素/22.5。

2结果
2.1初诊T2DM患者治疗前后高敏C反应蛋白及血糖水平变化治疗后,初诊T2DM患者高敏C反应蛋白、空腹血糖、餐后2 h血糖、胰岛素抵抗指数、糖化血红蛋白均较治疗前显著下降(P<0.05),胰岛素分泌指数较治疗前显著增高(P<0.05),见表1。
2.2初诊T2DM患者治疗前后血脂水平变化治疗后,初诊T2DM患者总胆固醇、三酰甘油、低密度脂蛋白胆固醇均较治疗前显著下降(P<0.05),高密度脂蛋白胆固醇较治疗前显著增高(P<0.05),见表2。
2.3初诊T2DM患者治疗前后血浆皮质醇、ACTH水平变化治疗后,初诊T2DM患者皮质醇各时点均较治疗前显著降低(P<0.05),ACTH与治疗前比较差异无统计学意义(P>0.05),见表3。
2.4随访40例患者经过2周强化胰岛素泵治疗后,全部停用任何降糖药物,仅以生活方式干预血糖已经达标,全部病例随访12个月,18例在6个月加用二甲双胍,每次0.5 g,每日3次;22例患者仅予生活方式干预。

表1 初诊2型糖尿病患者治疗前后高敏C反应蛋白及血糖水平变化 ±s,n=40)
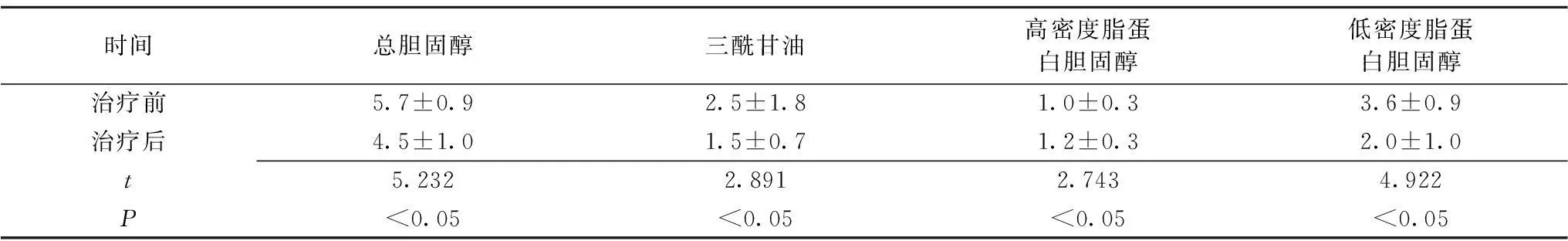
时间总胆固醇三酰甘油高密度脂蛋白胆固醇低密度脂蛋白胆固醇治疗前5.7±0.92.5±1.81.0±0.33.6±0.9治疗后4.5±1.01.5±0.71.2±0.32.0±1.0t5.2322.8912.7434.922P<0.05<0.05<0.05<0.05

表3 初诊2型糖尿病患者治疗前后血浆皮质醇、ACTH水平变化 ±s,n=40)
ACTH:促肾上腺皮质激素
3讨论
糖尿病是一种慢性或长期高血糖为特征的代谢综合征,其发病率呈逐年上升趋势,2010年Yang等[5]研究指出,糖尿病前期的患病率已高达15%,在我国20岁以上人群总体患病率为9.7%。T2DM起病隐匿,且患病率较高,占糖尿病患者的90%左右。现代医学认为,遗传、肥胖、营养及IR是糖尿病的病因,其中IR是T2DM的一个早期主要特征。胰岛素具有促进葡萄糖进入细胞、加速葡萄糖利用、抑制糖异生、抑制神经元电生理活动的作用,Kjaer等[6]应用脑内胰岛素刺激下丘脑释放促甲状腺激素释放激素,ACTH释放激素可能与胰岛素降血糖导致HPA轴功能发生改变相关。另外,胰岛素对脂肪代谢亦有影响,促进脂肪合成,抑制脂肪组织释放脂肪酸,降低血中脂肪含量。脂质代谢紊乱在糖尿病的病理过程中具有重要作用,T2DM患者常有血脂异常情况,血脂异常与IR密切关联,是IR综合征的一个重要部分。
大量细胞培养研究发现,高脂肪酸及高糖联合作用可减少β细胞基因表达、增加胰岛素原合成及胰岛β细胞凋亡,提示糖脂联合毒性是胰岛β细胞功能障碍的重要原因[7]。持续高血糖可损害胰岛β细胞功能及外周组织的胰岛素敏感性,即葡萄糖毒性,它在早期是可逆的,临床短期胰岛素强化治疗虽不能完全阻止胰岛β细胞功能的衰竭,但可延缓其进展速度。有文献指出,短期胰岛素强化治疗可恢复或部分恢复胰岛素分泌的第一时相,使血糖得到较长时间的良好控制[8],仅通过饮食运动治疗就能使血糖得到良好维持,在T2DM患者β细胞功能早期失代偿阶段,通过短期治疗可以逆转或改善其功能,从而获得病情的长期缓解。初诊T2DM患者早期胰岛素强化治疗能在病程较短的病例中使半数以上患者诱导出血糖正常的“蜜月期”,这不是个别现象,而是较为普遍的规律[9]。
HPA轴是神经内分泌的中枢,其组织结构海马、杏仁核、下丘脑旁室核在整个HPA轴活动中起重要作用[10]。海马损伤会引起血中皮质醇水平升高,皮质醇长期分泌增多会导致一系列HPA轴调节功能紊乱,同时加重IR作用,中性脂肪分解加强,导致血清非酯化脂肪酸显著增高,同时也促使高胰岛素血症发生,减少细胞对葡萄糖的摄取,糖代谢紊乱。HPA轴同时具有外周调节作用,主要通过依靠血皮质醇对糖代谢和脂代谢进行调节,糖脂代谢异常又影响皮质醇的分泌。糖皮质激素受下丘脑-垂体调节,糖皮质激素分泌的多少直接影响胰岛素的敏感性[11]。胰岛素是HPA轴功能重要调节因子,高胰岛素水平可升高血浆皮质醇水平。糖尿病患者长期血糖控制不佳,会导致HPA轴功能亢进,血皮质醇升高。HPA轴分泌具有昼夜节律性,早晨、下午、夜间皮质醇呈下降趋势,而皮质醇受到ACTH调控,因此观察血脂变化、ACTH、皮质醇等是HPA轴功能的重要指标。本研究结果表明,胰岛素强化治疗能改善患者血糖水平、血脂水平和皮质醇水平,调节HPA轴功能,使糖尿病代谢紊乱恢复。本研究在测定血糖的同时,也对糖化血红蛋白进行测定。糖化血红蛋白测定是筛选糖尿病较为理想的指标,也对糖尿病的并发症预测有一定的预测意义。糖尿病患者糖化血红蛋白值升高为正常的2~3倍,糖尿病得到控制后,糖化血红蛋白下降、恢复比血糖晚3~4周,因此,血糖测定具有直接的价值,而糖化血红蛋白具有辅助监测的价值。
综上所述,初诊T2DM疗效评价除需要监测血糖、血脂水平外,HPA轴功能的监测也可以作为评价T2DM血糖控制指标,早期的胰岛素强化干预治疗是T2DM重要治疗方案,具有普遍临床意义。
参考文献
[1]Andreozzi F,D′Alessandris C,Federici M,etal.Activation of the hexosamine pathway leads to phosphorylation of insulin receptor substraite-1 on Ser307 and Ser612 and impairs the phosphatidylinositol 3-kinase/Akt/mammalian target of rapamycin insulin biosynthetic pathway in RIN pancreatic beta-cells[J].Endocrinology,2004,145(6):2845-2857.
[2]郭莉霞.糖脂毒性对胰腺β细胞的功能损伤作用及机制[J].生物学杂志,2011,23(3):605-607.
[3]章汝霜,李启富,欧扬,等.2型糖尿病患者的下丘脑-垂体-肾上腺轴功能研究[J].重庆医科大学学报,2007,32(8):802-804.
[4]谢锦桃,刘军,周盛鹏,等.美国糖尿病协会2008糖尿病诊疗指南解读[J].中国全科医学,2009,12(14):1255-1258.
[5]Yang W,Lu J,Weng J,etal.Prevalence of diabetes among men and women in china[J].N Engl J Med,2010,362(12):1090-1101.
[6]Kjaer A,Knigge U,Madsen EL,etal.Insulin/hypoglycemia-induced adrenocorticotropin and beta-endorphin release:involvement of hypothalamic histaminergic neurobs[J].J Endocrinology,1993,132(5):2213-2220.
[7]张佼佼,冯凭.糖脂毒性和胰岛素原前体基因[J].国际内分泌代谢杂志,2007,27(6):386-387.
[8]翁建平,李延兵,许雯,等.短期持续胰岛素输注治疗对初诊2型糖尿病患者胰岛功能的影响[J].中国糖尿病杂志,2003,11(1):13-15.
[9]李光伟,宁光,周智广.2型糖尿病胰岛素强化治疗改变胰岛β细胞功能-是现实还是梦想[J].中华内分泌与代谢杂志,2006,22(4):309-312.
[10]邬亦华,刘伟.2型糖尿病与下丘脑-垂体-肾上腺轴[J].国外医学:老年医学分册,2011,31(8):193-196.
[11]付慧稳,权学莲,王金燕,等.糖皮质激素继发糖尿病血糖变化特点及综合防治的临床研究[J].河北医药,2009,31(7):811-813.
致作者:
1.文章中使用缩略语、略称、代号时,在首次出现时必须加注中文并写出英文全称,如:肝细胞生长因子(hepatocyte growth factor,HGF)。
2.参考文献的书写要规范(包括标点符号),格式如下:
①期刊: 作者.文题[J].刊名,年,卷(期):起-止页码.
②专著: 著者.书名[M].版次.出版地:出版者,出版年:起-止页码.
临床研究
摘要:目的观察短期强化胰岛素治疗对初诊2型糖尿病(T2DM)患者血糖、血脂及下丘脑-垂体-肾上腺(HPA)轴功能的影响。方法对廊坊市中医院2012年1~12月收治的40例空腹血糖≥11.1 mmol/L的初发T2DM患者进行短期胰岛素泵强化治疗2周,比较其治疗前后血糖、血脂变化和高敏C反应蛋白水平,胰岛素分泌指数和胰岛素抵抗指数,治疗前后8:00、16:00、24:00患者的血浆皮质醇、促肾上腺皮质激素(ACTH)水平。结果①治疗后,高敏C反应蛋白、空腹血糖、餐后2 h血糖、胰岛素抵抗指数、糖化血红蛋白较治疗前下降[(1.24±0.05) mg/L比(2.74±0.35) mg/L,(6.5±1.5) mmol/L比(12.3±1.6) mmol/L,(8.1±1.9) mmol/L比(15.6±3.4) mmol/L,(1.95±0.08)比(3.65±0.05),(7.3±1.6)%比(9.3±2.2)%,P<0.05];胰岛素分泌指数较治疗前显著增高[(41±6)比(17±3),P<0.05]。②治疗后,总胆固醇、三酰甘油、低密度脂蛋白胆固醇均较治疗前下降[(4.5±1.0) mmol/L比(5.7±0.9) mmol/L,(1.5±0.7) mmol/L比(2.5±1.8) mmol/L,(2.0±1.0) mmol/L比(3.6±0.9) mmol/L,P<0.05];高密度脂蛋白胆固醇较治疗前明显增高[(1.2±0.3) mmol/L比(1.0±0.3) mmol/L,P<0.05]。③治疗后,皮质醇各时点(8:00、16:00、24:00)较治疗前均显著降低[(505±87) nmol/L比(605±34) nmol/L,(174±46) nmol/L比(292±58) nmol/L,(42±6) nmol/L比(95±18) nmol/L,P<0.05];ACTH各时点与治疗前比较差异无统计学意义(P>0.05)。④全部病例随访12个月,1年后最终转归:18例予以口服降糖药,22例患者仅予生活方式干预。结论初诊T2DM疗效评价除需要监测血糖、血脂水平外,HPA轴功能的监测也可以作为评价T2DM血糖控制的指标,早期的胰岛素强化干预治疗是T2DM的重要治疗方案,具有普遍临床意义。
关键词:糖尿病,2型;胰岛素;下丘脑-垂体-肾上腺
Study on the Effect of Short-term Intensive Insulin Therapy on Hypothalamus-Pituitary-Adrenal Axis Function of Newly Diagnosed Patients with Type 2 DiabetesWUXue-hu,JIANGJu,YANWen-ping,LIWen-ying.(TheFourthSectionofInternalMedicine,LangfangHospitalofTraditionalChineseMedicine,Langfang065000,China)
Abstract:ObjectiveTo observe the effect of short-term intensive insulin therapy on the levels of blood glucose and blood lipid as well as hypothalamus-pituitary-adrenal (HPA) axis function of newly diagnosed patients with type 2 diabetes(T2DM).MethodsA total of 40 patients with primary onset of T2DM(fasting plasma glucose level≥11.1 mmol/L) admitted in Langfang Hospital of Traditional Chinese Medicine from Jan.2012 to Dec.2012 were given short-term intensive insulin pump treatment for 2 weeks.Levels of blood glucose and blood lipid and high sensitive C-reactive protein(hs-CRP),and the insulin secretion index(HOMA-β),insulin resistance index(HOMA-IR) before and after treatment,as well as levels of plasma cortisol and adrenocorticotrophic hormone(ACTH) at 8:00,16:00,24:00 before and after treatment were compared.Results①Levels of hs-CRP,fasting plasma glucose(FPG),plasma glucose 2 h after dinner,HOMA-IR,HBA1Cwere significantly decreased compared with those before treatment,there were statistically significant differences[(1.24±0.05) mg/L vs (2.74±0.35) mg/L,(6.5±1.5) mmol/L vs (12.3±1.6) mmol/L,(8.1±1.9) mmol/L vs (15.6±3.4) mmol/L,(1.95±1.08) vs (3.65±3.05),(7.3±1.6)% vs (9.3±2.2)%,P<0.05];while HOMA-β level was significantly increased compared with that before treatment[(41±6) vs (17±3),P<0.05].②Levels of total cholesterol(TC),triglyceride(TG),low density lipoprotein cholesterol(LDL-C) were decreased than those before treatment[(4.5±1.0)mmol/L vs( 5.7±0.9)mmol/L,(1.5±0.7) mmol/L vs (2.5±1.8)mmol/L,(2.0±1.0) mmol/L vs (3.6±0.9) mmol/L,P<0.05];level of high density lipoprotein cholesterol(HDL-C) was significantly higher than that before treatment[(1.2±0.3) mmol/L vs (1.0±0.3) mmol/L,P<0.05].③After treatment,levels of cortisol at each time point(8:00,16:00,24:00) were significantly decreased compared with those before treatment[(505±87) nmol/L vs (605±34) nmol/L,(174±46) nmol/L vs (292±58) nmol/L,(42±6) nmol/L vs (95±18) nmol/L,P<0.05];while there were no statistically significant differences of ACTH levels at each time point between before and after treatment(P>0.05).④All the patients were followed up for 12 months,and got final prognosis after 1 years;among all the cases,18 cases were treated with oral hypoglycemic agents,the other 22 patients were only treated with lifestyle intervention.Conclusion Concerning the evaluation of treatment effect on newly diagnosed patients with T2DM,it is not only necessary to monitor the levels of blood glucose and blood lipid,but also to take HPA axis function as another evaluation index of glycemic control in patients with T2DM.Early intensive insulin intervention therapy is important treatment method for patients with T2DM,with general clinical significance.
Key words:Diabetes mellitus type 2; Insulin; Hypothalamus-pituitary-adrenal gland
收稿日期:2014-01-13修回日期:2014-08-14编辑:相丹峰
中图分类号:R587.1
文献标识码:A
文章编号:1006-2084(2015)05-0893-03

