68例急性小脑梗死患者的颅脑磁共振特点与病因及预后的关系
郝悦含 何志义
110001 沈阳,中国医科大学附属第一医院神经内科[郝悦含 何志义(通信作者)]
68例急性小脑梗死患者的颅脑磁共振特点与病因及预后的关系
郝悦含何志义
110001沈阳,中国医科大学附属第一医院神经内科[郝悦含何志义(通信作者)]
小脑梗死属于脑梗死中较为少见的类型,最早记录是1938年Gremarin经尸体解剖首次提出来的[1],由于小脑供血动脉之间有广泛的吻合,其发病率较低,约占缺血性脑卒中的1.5 %~3 %[2-4]。临床表现通常为头晕、恶心、呕吐、步态不稳等首发症状,没有特异性,缺乏神经系统定位体征,临床经常误诊、漏诊。小脑梗死面积较大时易引起脑积水及下部脑干受压,临床症状较重,病死率较高。提高对小脑梗死临床特点的认识,对早期诊断、治疗及防治严重并发症及评估预后至关重要。本研究以68例经MRI证实的小脑梗死患者为研究对象,总结其临床症状、体征、并发症及不同供血动脉受累的相关病因及预后评价。
1材料与方法
1.1研究对象收集本院2012年1月~2013年10月收治经临床及影像学检查确诊的68例急性小脑梗死患者。入选标准:(1)符合全国第四届脑血管病会议修定的诊断标准;(2)入院48 h内行头颅MRI+DWI或头颅MRI显示小脑急性缺血性病灶,且病灶为此次缺血性脑卒中的责任病灶;③症状、体征在入院24 h内采集,且临床症状经美国国立卫生院神经功能缺损量表(NIHSS)评分<26分。排除标准:(1)小脑梗死病灶最大直径<2.0 cm的腔隙性梗死及小脑相邻动脉交界区梗死(分水岭梗死);(2)既往曾患缺血性脑卒中且遗留神经功能障碍者;(3)不能完成头颅MRI检查者;(4)颅内感染、CO中毒及中枢神经系统脱髓鞘疾病等;(5)有严重肝肾疾病、肿瘤、感染及自身免疫性疾病等。
1.2方法
1.2.1按供血动脉分组根据Amarenco’s图解[5](图1),按小脑受累动脉供血区将患者分组:SCA组(小脑上动脉受累)、AICA组(小脑前下动脉受累)、PICA组(小脑后下动脉受累)、CA+组(两条以上供血动脉受累)、ST组(同时伴幕上受累)。
1.2.2采用脑卒中病因学分型(TOAST分型)大血管动脉粥样硬化型(LAA)、心源性栓塞(CE)、其他已知原因的急性梗死(SOE)及原因不清的脑梗死(SUE)。应用Modified Rankin Scale(改良的Rankin量表,mRS)对出院患者及3个月后的随访患者的独立生活能力进行评分。

图1 Amarenco's解剖
1.2.3生活能力评分应用Modified Rankin Scale(改良的Rankin量表,mRS)对患者出院及3个月后随访时独立生活能力进行评分。将mRS评分≤2分作为划分脑卒中患者是否残疾的分界值[6]:mRS=0~2分表示可以独立完成日常生活;mRS=3~5分表示生活依赖。
1.2.4统计学处理采用SPSS 13.0统计软件,计量资料采用t检验,计数资料的组间比较采用χ2检验,P<0.05表示差异有统计学意义。
2结果
收集的68例急性小脑梗死患者中,男47例(69.1%),女21例(30.9%),男∶女=2.2∶1。年龄22~86岁,平均年龄(61.1±13.4)岁。脑血管病危险因素:高血压病42例(61.8%),糖尿病16例(23.5%),心源性疾病18例(26.5%)(其中冠心病12例、房颤4例、感染性心内膜炎2例),血脂异常38例(55.9%),吸烟17例(25%),既往脑卒中史或TIA史19例(27.9%)(缺血性16例,出血性3例)。
均为急性起病,首发症状为眩晕53例(77.9%),恶心和(或)呕吐44例(64.7%),走路不稳20例(29.4%),言语不清16例(23.5%),饮水呛咳16例(23.5%),耳鸣或耳聋11例(16.2%),头痛26例(38.2%)。体征出现共济失调31例(45.6%),构音障碍13例(19.1%),眼震6例(8.8%),复视11例(16.2%),嗜睡或昏迷6例(8.8%),Horner’s征3例(4.5%)。
单侧小脑梗死54例(79.4%),其中左侧28例,右侧26例。双侧小脑梗死14例(20.6%),小脑蚓部受累6例(8.8%)。按受累动脉供血区域分组(图2):PICA组30例(44.1%),SCA组11例(16.2%),AICA组7例(10.3%),CA+组8例(11.8%),ST组12例(17.6%)。
脑干受累18例(27.5%),其中PICA组发生脑干受累例数最多为10例(受累部位均为延髓,其中发生wallenberg’s syndrome 3例),其余分布为ST组3例(受累部位中脑1例、脑桥1例、桥臂1例),AICA组2例(受累部位均为桥臂),CA+组2例(受累部位为脑桥1例、中脑1例),SCA组1例(受累部位为脑桥)。
大动脉粥样硬化44例(64.7%),心源性18例(26.5%),其他3例(4.4%),原因不明3例(4.4%)。小脑梗死的TOAST病因分型与受累动脉的关系(表1)。

图2 a~c为小脑后下动脉供血区T1低信号,T2高信号;d~f为小脑前下动脉供血区T1低信号,T2高信号;g~i为小脑上动脉供血区T1低信号,T2高信号
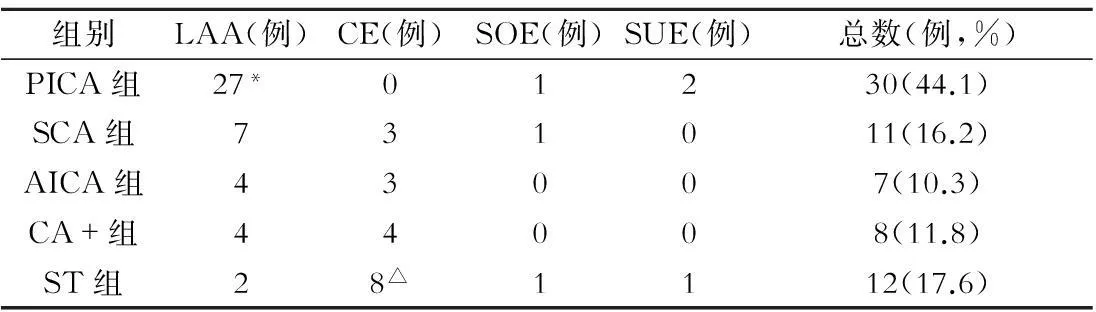
表1 小脑梗死的TOAST病因分型与受累动脉的关系
注:PICA为小脑后下动脉;SCA为小脑上动脉;AICA为小脑前下动脉;CA+为两条以上小脑动脉;ST为同时伴幕上受累;LAA为大血管动脉粥样硬化型;CE为心源性栓塞;SOE为其他已知原因的急性梗死;SUE为原因不清的脑梗死;与SCA组、AICA组、CA+组、ST组比较,*P<0.05;与PICA组、SCA组、AICA组、CA+组比较,△P<0.05
出院时多动脉受累组(CA+组与ST组)比单动脉受累组(PICA组或SCA组或AICA组)预后差(P<0.05)(表2)。3个月后随访多动脉受累组(CA+组与ST组)比单动脉受累组(PICA组或SCA组或AICA组)预后差(P<0.05)(表3)。
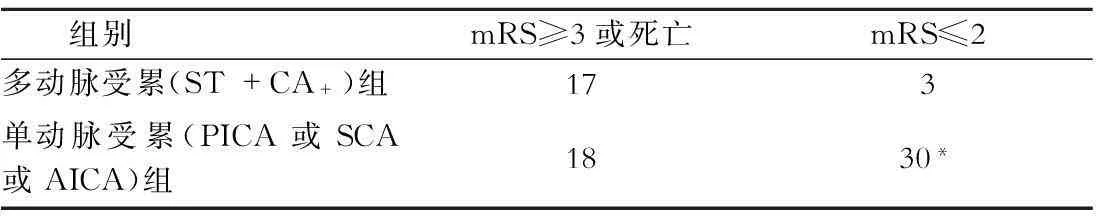
表2 出院时多动脉受累与单动脉受累mRS值比较(例)
注:与多动脉受累(ST+CA+)组比较,*P<0.05

表3 3个月后随访多动脉受累与单动脉
注:与多动脉受累(ST+CA+)组比较,*P<0.05
小脑梗死合并脑干梗死患者18例(27.5%),住院期间死亡4例,占总死亡患者4/6(66.7%),mRS≥3患者9例(50%)。3个月后随访死亡1例,mRS≥3患者10例。
3讨论
急性小脑梗死好发于50~80岁,平均发病年龄是62岁,男性明显多于女性[7]。本文患者平均发病年龄(61.1±13.4)岁,男∶女性=2.2∶1,与文献报道基本一致。小脑梗死的危险因素与脑血管病的危险因素一致,包括高血压病、糖尿病、心源性疾病、血脂异常、吸烟、既往脑卒中史或TIA史[8-10]。临床症状常表现为眩晕、恶心、呕吐、步态不稳等,约3/4患者可出现眩晕[11-12],与本研究一致。其原因是影响了前庭小脑通路或由于前庭神经核及其传导通路缺血,也可能为脑干本身的缺血所致。前庭神经核是脑干中最大的神经核团,位置表浅,对缺氧敏感而易出现症状。但这些首发症状没有特异性,缺乏神经系统定位体征,临床经常误诊、漏诊。
急性小脑梗死累及单侧远比累及双侧者为多,有报道指出88%的小脑梗死患者累及单侧小脑[2]。本研究单侧小脑梗死占79.4%,比文献报道略低。本研究患者以PICA受累(44.1%)最为常见,其次为SCA受累(16.2%)、AICA受累(10.3%),与文献报道一致[13-14]。
小脑梗死常常合并脑干受累,与小脑供血动脉的走行相关。PICA主干分出供应延髓外侧部的小支是终动脉,故当主干闭塞时可发生延髓背外侧梗死。本组10例合并脑干梗死的PICA闭塞患者均合并延髓背外侧综合征。SCA闭塞死较少引起脑干梗死,本研究仅1例SCA闭塞患者合并脑干梗死。小脑组织水肿向前压迫脑干、第Ⅳ脑室,使网状上行系统受损,故合并脑干梗死的小脑梗死患者死亡率较高,预后差[15]。本研究合并脑干梗死的小脑梗死患者死亡数占总死亡患者4/6(66.7%)。
不同动脉供血区受累的组间比较发现,小脑梗死的TOAST病因分型与受累动脉有一定关系。大动脉粥样硬化是PICA闭塞的主要原因(P<0.05),心源性栓塞是伴幕上受累的小脑梗死的主要原因(P<0.05),其余动脉供血区梗死未见明显相关病因(P>0.05)。
大多数小脑梗死患者NIHSS评分较低,mRS评价小脑梗死预后优于NIHSS评分。出院时及3个月后随访时mRS≥3或死亡患者例数多动脉受累组明显多于单动脉受累组(P<0.05)。多动脉受累(CA+组与ST组)比单动脉受累(PICA组或SCA组或AICA组)预后差。
参考文献
1Nicol GL, Millns JP. Cerebellar infarction as a cause of postpartum headache. Obstet Anesth, 2002, 11(4): 306-309.
2Tohgi H, Takahashi S, Chiba K, et al. Cerebellar infarction: clinical and neuroimaging analysis in 293 patients. Stroke, 1993, 24(11):1697-1701.
3Savitz SI, Caplan LR, Edlow JA. Pitfalls in the diagnosis of cerebellar infarction. Acad Emerg Med, 2007, 14(1):63-83.
4Edlow JA, Newman-Toker DE, Savitz SI. Diagnosis and inicial management of cerebellar infarction. Lancet Neurol, 2008, 7(10):951-964.
5Amarenco P, Levy C, Cohen A, et al. Causes and mechanisms of territorial and nonterritorial cerebellar infarcts in 115 consecutive patients. Stroke, 1994, 25(1): 105-112.
6张世洪, 吴波, 谈颂. 卒中登记研究中Barthel指数和改良的Rankin量表的适用性与相关性研究.中国循证医学杂志, 2004, 4(12): 871-874.
7Kapral MK, Fang J, Hill MD, et al. Sex differences in stroke care and outcomes: results from the Registry of the Canadian Stroke work. Stroke, 2005, 36(4): 809-814.
8Macdonell RA, Kalnins RM, Donnan GA. Cerebellar infarction: natural history, prognosis, and pathology. Stroke, 1987, 18(5): 849-855.
9Kase CS, Norrving B, Levine SR, et al. Cerebellar infarction Clinical and anatomic observations in 66 cases. Stroke, 1993, 24(1): 76-83.
10Flossmann E, Rothwell PM. Prognosis of vertebrobasilar transient ischaemic attack and minor stroke. Brain, 2003, 126(pt9): 1940-1954.
11Kumral E, Kisabay A, Atac C. Lesion patterns and etiology of ischemia in superior cerebellar artery territory infarcts. Cerebrovasc Dis, 2005, 19(5): 283-290.
12Kumral E, Kisabay A, Atac C, et al. Spectrum of the posterior inferior cerebellar artery territory infarcts. Clinical-diffusion-weighted imaging correlates. Cerebrovasc Dis, 2005, 20(5):370-380.
13Lee H, Sohn SI, Cho YW, et al. Cerebellar infarction presenting isolated vertigo: frequency and vascular topographical patterns. Neurology, 2006, 67(7):1178-1183.
14Kumral E, Kisabay A, Atac C. Lesion patterns and etiology of ischemia in the anterior inferior cerebellar artery territory involvement: a clinical-diffusion weighted MRI study. Eur J Neurol, 2006, 13(4):395-401.
15Nicol GL, Millns JP. Cerebellar infarction as a cause of postpartum headache. Int J Obstet Anesth, 2002, 11(4): 306-309.
16Chen HJ, Lee TC, Wei CP. Treatment of cerebellar infarction by decompressive suboccipital craniectomy. Stroke, 1992, 23(7):957-961.
17Hornig CR, Rust DS, Busse O, et al. Space-occupying cerebellar infarction: Clinical course and prognosis. Stroke, 1994, 25(2):372-374.
18Koh MG, Phan TG, Atkinson JL, et al. Neuroimaging in deteriorating patients with cerebellar infarcts and mass effect. Stroke, 2000, 31(9): 262-267.
19Mathew P, Teasdale G, Bannan A, et al. Neurosurgical management of cerebellar haematoma and infarct. J Neurol Neurosurg Psychiatry, 1995, 59(3): 287-292.
(2014-12-30收稿)
【摘要】目的探讨急性小脑梗死患者颅脑磁共振特点与病因及预后的关系。方法收集临床及影像学检查确诊的68例急性小脑梗死患者,总结其颅脑磁共振特点,分析不同供血动脉受累的相关病因及预后。结果PICA组比例最高为44.1%,SCA组占16.2%,AICA组占10.3%,多动脉受累组占11.8%,同时伴幕上受累组占17.6%。大动脉粥样硬化是PICA梗死的主要原因(P<0.05),心源性栓塞是伴幕上受累的小脑梗死的主要原因(P<0.05),其余动脉供血区梗死未见明显相关病因(P>0.05)。出院时及3个月后随访时mRS≥3或死亡患者例数多动脉受累组明显多于单动脉受累组,且差异明显(P<0.05)。结论TOAST分型中的大动脉粥样硬化型和心源性栓塞与受累动脉供血区有一定关系,多动脉受累比单动脉受累预后差。
【关键词】小脑梗死小脑后下动脉小脑上动脉小脑前下动脉病因预后
【DOI】10.3969/j.issn.1007-0478.2015.04.010
Correlation analysis between brain magnetic resonance characteristics and the etiology and prognosis in 68 cases with acute cerebellar infarctionHaoYuehan,HeZhiyi.DepartmentofNeurology,TheFirstAffiliatedHospital,ChinaMedicalUniversity,Shenyang110001
【Abstract】ObjectiveTo explore the relation between different areas affected artery and etiology and prognosis of stroke by the observation of brain MRI features of acute cerebellar infarction.MethodsCharacteristics of brain MRI were summarized and etiology and prognosis of different artery involvement were analyzed in 68 patients with acute cerebellar infarction confirmed by clinical and radiographic examination.ResultsPICA group accounted for the highest percentage of 44.1%.SCA group accounted for 16.2%.AICA group accounted for 10.3%.Multiple arteries involvement group accounted for 11.8%, and simultaneous impairment of supratentorial territories with the group accounted for 17.6%. Large-artery atherosclerosis was the main etiology of PICA infarction (P<0.05), and Cardioembolism was the leading cause of involvement on the supratentorial infarction (P<0.05) with the remaining artery territory infarction cause no significant correlation (P>0.05). Number of patients with mRS≥3 or died in multiple arteries involvement group were significantly more than the single artery involvement group at discharge and 3 months follow-up , and the difference was statistically significant (P<0.05).ConclusionsThere is relevance between TOAST classification of large-artery atherosclerosis and cardio embolism and affected artery territory. Multiple arteries involvement group has worse prognosis than the single artery involvement group.
【Key words】Cerebellar infarctionPICASCAAICAEtiologyPrognosis
【中图分类号】R743 R445
【文献标识码】A
【文章编号】1007-0478(2015)04-0230-04

