激素替代疗法联合中药补肾调经治疗卵巢早衰疗效观察
杨连杰
(河北省玉田县人民医院,河北 玉田 064100)
激素替代疗法联合中药补肾调经治疗卵巢早衰疗效观察
杨连杰
(河北省玉田县人民医院,河北 玉田 064100)
目的 分析激素替代疗法联合中药补肾调经治疗卵巢早衰(POF)的疗效。方法 将POF患者90例随机分为3组各30例。中医组给予补肾调经汤,西医组给予雌孕激素,中西医组2种方法联合治疗。对比分析3组患者在治疗前、3个疗程后、停药3个月后性激素水平,改良Kupperman评分法对其不良症状的评分,疗效,不良反应,子宫内膜厚度。结果 中西医组治疗总有效率较中医组和西医组高(P<0.05),中医组较西医组高(P<0.05);治疗3个疗程后,3组患者的症状积分均较治疗前减少(P均<0.05),FSH、LH水平均有所下降(P均<0.05),E2水平升高(P均<0.05),子宫内膜厚度有所增高(P均<0.05)。西医组停药3个月后症状积分较治疗3个疗程后有所升高(P<0.05);FSH、LH水平均有所升高(P均<0.05),E2水平有所下降(P<0.05);西医组的子宫内膜厚度与治疗前比较差异无统计学意义(P>0.05),而中医组和中西医组仍较治疗前增加(P均<0.05)。结论 激素替代治疗和中药补肾调经两者联合治疗POF患者,可以有效改善性激素水平和不良症状,并在停药后效果也能较好维持,值得在临床工作中应用推广。
激素替代疗法;补肾调经;卵巢早衰
卵巢早衰(prematureovaryfailure,POF)是指月经和发育均正常的女性,在40岁前由某种原因引起的以闭经、不孕、雌激素缺乏和促性腺激素水平升高为特征的疾病[1]。西医治疗主要是激素替代疗法,但患者多对于激素治疗有抗拒心理,而且长期应用激素有增加患乳腺癌和子宫内膜癌的风险[2]。中医认为POF在于肾虚,因此补肾调经是较好的治疗方法。
有报道显示,激素结合中药治疗POF效果较好。因此,笔者用激素结合中药治疗POF,并探讨其临床效果,现报道如下。
1 临床资料
1.1病例选择标准 所有病例入选符合以下条件[1-3]:①符合西医诊断。年龄20~40岁、曾有正常月经来潮后出现闭经>3个月、间隔2个月以上的2次检查有卵泡刺激素(FSH)>40IU/L和雌二醇(E2)<20pg/mL。②符合中医诊断。主症:突然闭经,月经后拖或稀少至闭经;次症:白带量少,性欲减退;泌尿系统感染;腰酸膝软;口干、五心烦热;神疲力倦;潮热多汗;头晕耳鸣;失眠、健忘;舌质淡暗,苔薄;脉细而沉。以上主证、次症有3项或以上。③无切除卵巢、卵巢功能不全或不敏感、性腺发育障碍等病变。④排除先天或后天性因素导致原发性或继发性闭经。⑤近3个月无服用药物。⑥无严重心、肝、肾功能障碍、造血功能障碍或自身免疫性疾病。
1.2 一般资料 选择我院2011年1月—2013年1月治疗的POF患者90例,随机将其分为3组各30例。中医组患者年龄24~38(29.8±3.8)岁;初潮年龄12~16(13.6±1.7)岁;病程0.7~3.1(1.6±0.7)年。西医组患者年龄25~38(28.6±3.2)岁;初潮年龄12~17(12.8±1.6)岁;病程0.6~2.8(1.9±1.1)年。中西医组患者年龄25~37(28.8±3.6)岁;初潮年龄12~16(12.7±1.5)岁;病程0.9~3.2(2.1±0.7)年。本研究经医院伦理会同意,所有入选患者了解研究意义及签署知情同意书。患者一般情况具有可比性(P均>0.05)。
1.3 治疗方法 中医组予补肾调经汤,组方:熟地20g,淮山药、枸杞子、菟丝子、黄精、川牛膝、益母草各15g,当归、山茱萸、泽兰各10g,甘草3g。随证加减:畏寒肢冷者加肉桂、仙茅各6g,紫河车、仙灵脾各10g;夜尿频数者加金樱子、覆盆子各10g;失眠多梦者加柏子仁、合欢皮各12g,酸枣仁、夜交藤各10g。水煎,每天1次,早晚温服,经期停用,28d为1个疗程,连续使用3个疗程。西医组给予雌激素片(加拿大惠氏制药有限公司,国药准字J20090033,规格:0.625mg/片)1片/d口服,连续服用21d,在服用的第16天加服醋酸甲羟孕酮片(浙江仙琚制药股份有限公司,国药准字H20103709,规格2mg/片)5片/d口服,服用5d,28d为1个疗程,连续使用3个疗程。中西医组给予补肾调经汤和雌孕激素联合治疗,用法同上,服用3个疗程。
1.4 观察指标 所有患者在治疗前、治疗3个疗程后以及停药后3个月均进行检查,包括血和二便常规;肝、肾功能和性激素测定,包括卵泡生成激素(FSH)、黄体生成激素(LH)和雌二醇(E2)。在这三个时间点采用改良Kupperman评分法对患者该时期的主要临床症状进行评分并对3组积分进行比较分析[4]。如治疗过程患者出现以下症状,如恶心呕吐>2d、肝肾功能指标异常记为不良反应,对患者的子宫内膜厚度进行超声检查和记录,对3组不良反应情况和子宫内膜厚度进行对比分析。
1.5 疗效判定标准[5]治愈:3个疗程治疗结束后患者有月经来潮且正常行经至少3个月经周期,中医诊断的主要症状和体征(如突然闭经,月经后拖或稀少至闭经;白带量少,性欲减退;泌尿系统感染;腰膝酸软等),小于3个症状或完全消失。好转:症状、体征有所好转,治疗结束后有月经来潮,但周期尚未恢复正常;无效:症状、体征无明显改善,甚至加重,连续治疗3个疗程无月经来潮。

2 结 果
2.1治疗效果的比较 3组治疗总有效率中西医组最高,中医组较西医组高。见表1。
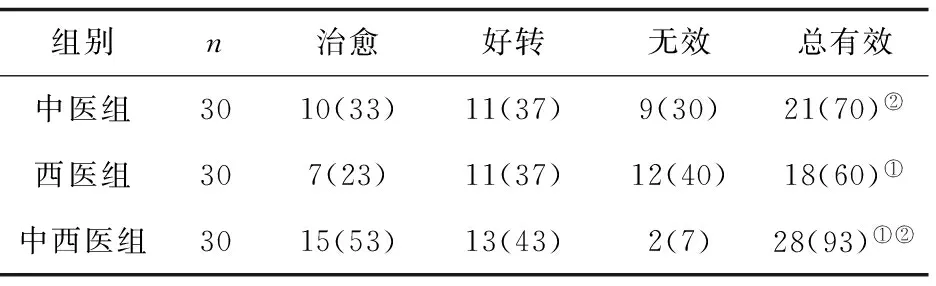
表1 3组治疗效果比较 例(%)
注:①与中医组比较,P<0.05;②与西医组比较,P<0.05。
2.2 临床症状的比较 3组患者治疗前临床症状积分比较差异无统计学意义(P均>0.05);治疗3个疗程后,3组均较治疗前症状积分减少(P均<0.05),中医组和中西医组较西医组的积分少(P均<0.05);停药3个月后3组积分都较治疗前下降(P均<0.05),西医组的积分较治疗3个疗程后高(P<0.05),中医组和中西医组则差异无统计学意义(P均<0.05),但与同时期的西医组相比较低(P均<0.05)。见表2。
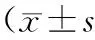
表2 3组临床症状积分比较,分)
注:①与治疗前比较,P<0.05;②与治疗3个疗程后比较,P<0.05;③与西医组比较,P<0.05。
2.3 性激素水平比较 治疗前3组患者血清E2、FSH、LH水平相比较差异无统计学意义(P均>0.05);治疗3个疗程后,3组FSH、LH水平均有所下降(P均<0.05),E2水平升高(P均<0.05),西医组E2水平较中医组高(P<0.05);停药3个月后,西医组FSH、LH水平均有所升高,E2水平下降,且与治疗3个疗程后比较差异有统计学意义(P均<0.05),与同时期的中医组和中西医组相比差异有统计学意义(P均<0.05)。见表3。
2.4 不良反应和子宫内膜厚度 中医组出现不良反应3例,西医组2例,中西医组2例,症状较轻,给予对症处理后得以缓解,3组之间相比差异无统计学意义(P均>0.05)。治疗3个疗程后,3组子宫内膜厚度均有所增高(P均<0.05),停药3个月后,西医组子宫内膜厚度与治疗前比较差异无统计学意义(P>0.05),中医组和中西医组较治疗前仍有增加(P均<0.05),见表4。

表3 3组性激素水平比较
注:①与治疗前比较,P<0.05;②与治疗3个疗程后比较,P<0.05;③与西医组比较,P<0.05。
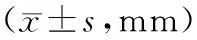
表4 3组子宫内膜厚度变化
注:①与治疗前比较,P<0.05。
3 讨 论
卵巢早衰是妇科的常见病之一,其病因不明,可能与遗传、环境等因素有关。现今随着社会的发展,女性在工作和生活中受到的压力增加,以及饮食等因素综合作用下,发病率逐渐上升[6-7]。中医将其归于“年未老而经水断”“血枯经闭”以及“不孕”等范畴。认为主要病因在于肾虚精亏,兼有肝郁血虚,肾虚以致不能藏精,肝气郁结,气机不能条达,则运血无力,而女子以血为本,以气为用,且肾精与肝血相互滋养、转化。所以引起卵巢早衰患者精血不足,充任失于濡养,胞宫无血可以行经而至闭经[8]。所以中医中补肾调经方是较好的治疗方剂。而西医认为是患者自身内分泌失调,体内激素紊乱,多采用激素替代疗法,缓解低雌激素引起的不良症状,防治生殖器官萎缩和促进初级卵巢内卵泡功能的复苏[9-10]。
本研究结果显示,中西医组的治疗总有效率最高,而中医组较西医组高。治疗3个疗程后,3组均较治疗前的症状积分减少,中医组和中西医较西医组的积分少,停药3个月后西医组的积分较治疗3个疗程后高,中医组和中西医组则无明显变化。治疗3个疗程后,3组FSH、LH水平均有所下降(P均<0.05),E2水平升高(P均<0.05)。停药3个月后,西医组的FSH、LH水平均有所升高,E2水平有所下降,而中医组和中西医组则无明显改变;出现不良反应情况患者例数3组间比较差异无统计学意义。3组子宫内膜厚度在治疗3个疗程均有所增高(P均<0.05),停药3个月后,西医组较治疗前无明显变化,中医组和中西医组厚度仍较治疗前增加(P均<0.05)。可见,中药补肾调经汤对于卵巢早衰有较好的疗效。方中熟地黄、山茱萸以及枸杞子可滋肾养肝,菟丝子可补肾气,当归可补血调经,益母草可活血调经等,该方具有补肾气、填肾精、滋阴血、调冲任和通血脉的作用[11]。西医的雌孕激素治疗虽然短期可改善患者的血清性激素水平,改善由于雌激素降低导致的子宫内膜发育不良和患者五心烦热、神疲乏力、失眠多梦等不良症状,但停药后效果难以继续维持,大部分患者不能达到治愈的效果,停药3个月后性激素恢复至治疗前水平,子宫内膜厚度不能维持,长期服药又有增加乳腺癌和子宫内膜癌的风险[12]。而中医治疗可以慢慢调整患者的整个身体情况,改善其生殖内分泌,停药后效果可维持,但其起效较慢。中西医组结合两者的治疗方法,可以降低长期使用激素的风险,弥补中药的效果较弱和起效较慢的不足,治愈率达93%,且停药后性激素水平可维持,是3种治疗方法中效果最好的一种。
综上所述,激素替代治疗和中药补肾调经两者联合应用于POF患者的治疗,可以有效改善患者的性激素水平和不良症状,并在停药后效果也能较好维持,值得在临床工作中推广应用。
[1] 金志春,黄晓桃,杨雅琴,等. 补肾活血方联合雌孕激素治疗卵巢早衰的临床研究[J]. 中国中西医结合杂志,2013,33(5):586-589
[2] 任慕兰,彭丹红. 如何进行激素补充治疗的咨询和风险评估[J]. 实用妇产科杂志,2013,29(2):91-93
[3] 覃春容,陈士岭,陈薪,等. 特发性卵巢早衰的临床特点分析[J]. 南方医科大学学报,2011,31(5):886-889
[4] 安世真. 中药治疗肝肾阴虚型卵巢储备功能下降及卵巢早衰的临床观察[D]. 北京:北京中医药大学,2013
[5] 杨丽,赵苏萍,黄月娜,等. 补肾益气胶囊治疗卵巢早衰临床效果观察[J]. 中国妇幼保健,2012,27(32):5196-5199
[6] 徐碧红,李茂清,于萍,等. 补肾调经汤对卵巢早衰患者性激素的影响[J]. 四川中医,2012,30(5):88-90
[7] 宋北剑. 卵巢早衰的病因学研究进展[J]. 中国妇幼保健,2011,26(20):3183-3185
[8] 李鹏利. 卵巢早衰发病相关因素的调查[D]. 南京:南京中医药大学,2012
[9] Blumenfeld Z,Patel B,Leiba R,et al. Gonadotropin-releasing hormone agonist may minimize premature ovarian failure in young women undergoing autologous stem cell transplantation[J]. Fertility and sterility,2012,98(5):1266-1270
[10] Chen R,Zhou H,Zhang Y. Ovarian benign clear cell adenofibroma in a patient with premature ovarian failure after 8-year hormone replacement therapy[J]. Gynecological Endocrinology,2013,29(3):216-218
[11] 黄淑蜂. 中医诊治卵巢早衰的现代临床文献研究[D]. 广州:广州中医药大学,2011
[12] 陈思,王佩娟. 补肾活血法防治免疫性卵巢早衰的研究进展[J]. 环球中医药,2014,7(3):237-238
10.3969/j.issn.1008-8849.2015.23.013
R
B
1008-8849(2015)23-2547-03
2014-08-20

