头位难产90例分析
王 桂
(海南省屯昌县人民医院,海南 屯昌 571600)
头位难产90例分析
王 桂
(海南省屯昌县人民医院,海南 屯昌 571600)
目的 总结头位难产的临床发病特点及其发病原因,探讨头位难产的临床正确处理方法。方法 回顾性分析头位难产孕妇90例临床资料,总结出头位难产在临床上的发生原因、临床主要特点、分娩方式的选择及对母婴产后的影响。结果 90例患者中存在明显头盘不对称7例,12例孕妇产前检查结果表明骨盆存在异常(偏平骨盆6例,均小骨盆5例,骨盆畸形1例),针对每个产妇具体情况采取相应的处理方法,其中转化为经阴道顺产分娩73例,17例患者采用剖宫产分娩。结论 通过对头位难产的孕妇进行早期诊断、早期估计、严密观察,及时采取具有针对性的处理措施,可显著降低围产期孕妇头位难产的发病率,对于避免或减少母婴的损伤具有重要意义。
头位难产;临床诊断;分娩;处理措施
近些年来,随着围产医学在临床上的飞速发展,优生优育的意识在社会群体中也得到不断的加强,产前孕期检查的力度也在不断增加,临床上胎位性难产如横位、臀位等异常胎位的发生率正在逐年降低。有调查研究表明,临床分泌孕妇头位难产发生率为12.56%,其发病率占总难产数81.63%,而所有足月妊娠的异常分娩中,头位难产所占比例超过9成以上[1]。在临床上发生头位难产分娩的孕妇很难通过某种明显的界限与正常顺产进行区分,除了孕检时孕妇明显存在骨盆狭窄等症状时需要进行剖宫产的孕妇外,临床上绝大多数难产的发生都需要在经过一定时间的产程后才能表现出特定的症状,这往往会导致产科医生警惕性不够[2]。临床上发生头位难产时胎儿在通过骨盆时其头部往往受阻,这对产妇和婴儿的影响都很大,与正常分娩时相比围产期的婴儿死亡率要高出数倍,因此孕妇生产时对头位难产及时确诊并采取正确有效的处理方法是在当前避免和降低围产期母婴发病率的关键因素[3]。本研究回顾性分析本院2012年3月—2014年3月收治的90例头位难产孕妇临床资料,初步分析临床上诱发头位难产的主要因素及其主要的处理方式,并总结出头位难产在临床上的发生原因、临床主要特点、分娩方式的选择及对母婴产后的影响。现将结果报道如下
1 临床资料
1.1 一般资料 收集上述时期我院收治的90例头位难产孕妇临床资料,年龄19~31(25.7±3.8)岁。其中初产妇67例,经产妇23例;高直位1例,颜面位2例,前不均倾位5例,枕后位36例,枕横位46例;剖宫产17例,经阴分娩73例。不存在由于妊娠并发症或者单纯以骨盆狭窄为指征而不经过试产就采用剖宫术进行生产的分娩患者。
1.2 处理方法 从疾病诱发因素、采取的处理方法以及产后对新生儿的评分3个方面进行回顾性分析。采用头位分娩评分法对孕妇及胎儿的骨盆情况、方位、胎儿体形大小及孕妇的宫缩等情况进行评分。得分低于8分者,均采用剖宫产进行分娩;9~12分者,根据孕妇具体的情况采取人工破膜,静推安定(濮阳市汇元药业有限公司,国药准字H41025024)、间苯三酚(杭州澳医保灵药业有限公司,国药准字H20051969),静滴小剂量催产素(马鞍山丰原制药有限公司,国药准字H34020474),对于存在枕后位或者枕横位的孕妇通过侧卧以及必要的时候采用手纠正孕妇的宫颈封闭、胎位纠正等处理,一般试产2~4h,最后根据头位评分、产程曲线以及胎心具体情况选择适当的分娩方式。产程图型的分类方法如下:孕妇自然阴道分娩型,即Ⅰ型,主要包括正常初产妇正常产程图;可能的分娩型,即Ⅱ型,临床上主要包括潜伏期发生延长的图型;可能助产分娩型,即Ⅲ型,临床上主要包括发生减缓阶段延长或活跃期有两个阶段延长的图型;可能剖宫产分娩型,即Ⅳ型,临床上主要包括发生潜伏期合并其他阶段延长的图型;剖宫产分娩型,即Ⅴ型,主要包括发生最大倾势阶段或活跃期的加速阶段、胎头下降梗阻、宫口开大梗阻图型。
2 结 果
2.1 头位难产因素分析 宫缩无力13例(14%),软产道异常15例(17%),头盆不称3例(3%),胎头位置异常7例(8%),面位2例(2%),胎头高直位1例(1%),额位、颏位1例(1%)。
2.2 孕妇预后及新生儿评分情况 本研究对于存在宫缩乏力引起的头位难产的13例孕妇采取静滴催产素进行处理后继续进行分娩,其中6例的产程较为顺利,均经过阴道进行自然分泌;5例通过人工助产经阴道分娩;2例孕妇在助产不顺情况下改用剖宫产。头位难产预后与新生儿评分见表1。本组90例患者中产程图属于Ⅰ型产程68例,均经阴道自然分娩;剩余22例孕妇的产程图及其主要诱发因素、分娩方式的选择情况见表2。
3 讨 论
对于孕妇宫缩强弱的评估在临产刚开始时是无法进行的,主治医生需要详细询问产妇的病史并仔细进行产前身体检查,注意孕妇是否为糖尿病患者或是否具有糖尿病史。通过产前测量各种径线掌握其骨盆形状信息,从而排除产妇存在软产道异常以及骨产道形态异常等情况;通过及时检查产妇宫内情况掌握、发现并有效排除引起胎儿头部发生内旋转的因素。引起胎头位置发生异常的胎儿自身因素包括脐带缠绕、胎头过大、羊水过少、脐带过短、胎儿畸形、胎盘种植部位等。采取腹部常规检查对孕妇进行产前体检时主治医生需要特别注意孕妇的腹型变化情况,例如是否存在跨耻征及悬垂腹阳性等情况,观察胎儿心音的宫内位置以及胎儿肢体伸展情况。发现胎儿存在枕后位情况时,往往胎儿的腹部比较容易碰到小肢体,当出现胎儿的肢体与其胎背分别位于胎儿的两侧时就需要检测和确认是否存在枕横位难产的情况。临床上进行常规检查时主治医生还需要观察是否存在胎头不衔接、高浮或延期衔接等情况。
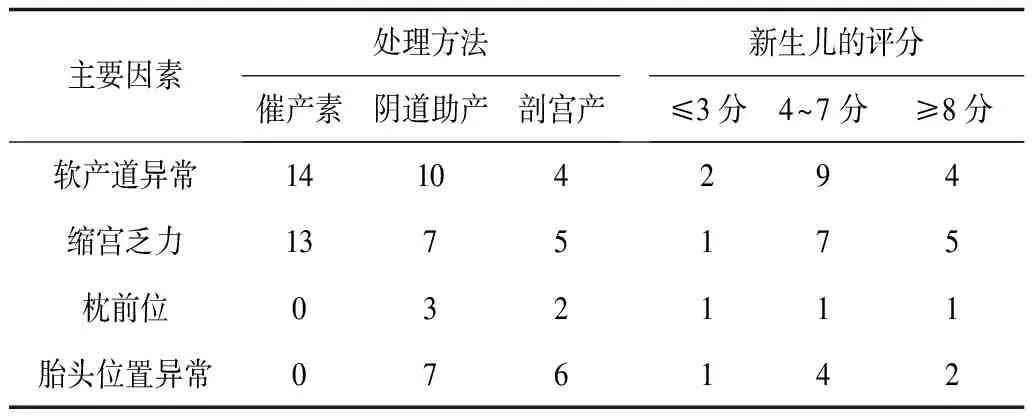
表1 头位难产孕妇的预后及产生新生儿评分情况 例
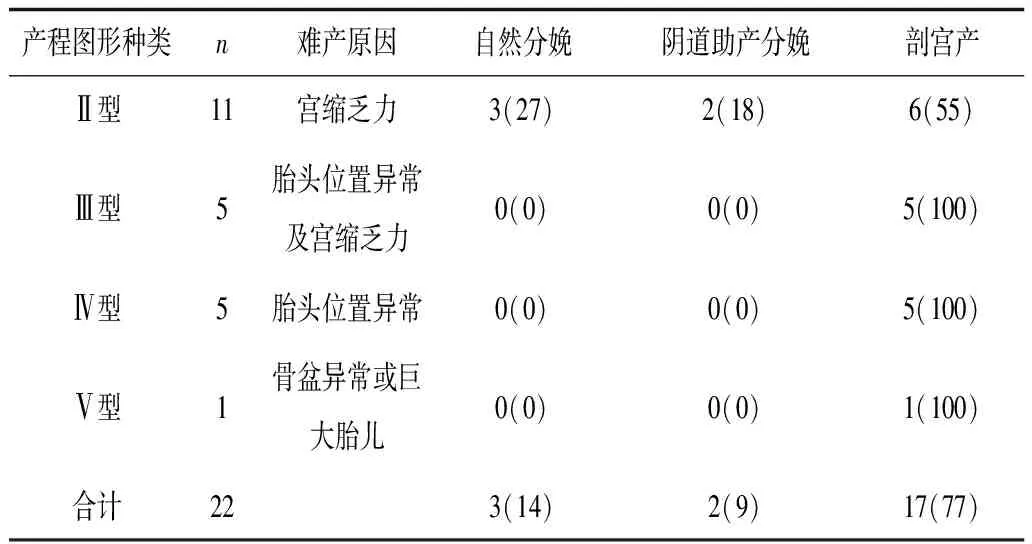
表2 22例不同产程图型孕妇头位难产的诱发因素及分娩方式 例(%)
临床研究表明,通过阴道检查的方法对胎儿的方位进行诊断其结果的准确率为80%~90%[4]。临床上对胎儿头部位置的判断其标准主要是参考其参骨标志、胎儿先露部的形态、照触、囟门及颅缝的位置。在生产过程中当孕妇的子宫颈口张开3~4cm时主治医生可采用其示、中两手指插入孕妇的子宫口达子宫腔的下部触清胎儿头部的形态、大小囟门的位置以及矢状缝的位置走向,判定胎方位并确定胎头先露部位。此外进行阴道检查还可判断是否存在宫颈水肿、子宫颈口的位置异常情况以及是否存在胎膜早破情况。有报道由胎膜早破引起的难产率高达46.19%。由产妇的精神紧张所引起的潜伏期停滞较为常见,但极少数情况下也可能是由于婴儿存在轻度的头位位置异常所导致,而这些情况下出现的产程阻滞常常容易被主治医生们所忽视,一般直到胎儿出现窘迫或致产妇衰竭等情况时才能做出明确的诊断,从而对孕妇和婴儿都不利,临床上应给予重视。
临床上常通过对孕妇的产程图进行监控了解孕妇的产程进展情况,察觉孕妇头位难产的发生趋势,是临床上较为准确和可靠的手段。不论是先露下降阻滞或者宫颈扩张延缓的孕妇均存在先露下降延缓的难产倾向,如果出现这些异常情况时需要抓紧时间采取必要的措施进行适当处理。临床上较少发生潜伏期延长,如果潜伏期超过7~8h时需要将其视为具有延长倾向,要注意骨盆入口是否存在头盆不称以及原发性的宫缩乏力等情况。然而,临床上在孕妇产程中活跃期时表现出产程异常的概率较高。表现出活跃期停滞等情况时表明胎儿分娩过程中在入口处存在较为严重的阻力、严重的胎儿头部位置异常以及明显头盆的不称,例如前不均倾位、高直后位、颏后位及额位时需采用剖宫产的方法来结束分娩;出现活跃期延长时说明孕妇的宫颈功能不全,一般情况下胎头尚能衔接,可能由于不严重的胎头位置异常及轻度头盆不称所致,通过加强孕妇产力后还有希望能通过阴道进行分娩[5]。出现继发性宫缩乏力时可能会导致第二产程延长,胎头位置异常(持续后位及持续横位)和头盆不称(出口面及中骨盆)可单独存在或可与活跃期延长同时存在。临床上头位难产孕妇的产程图往往会出现不同程度的异常产程图型,主要包括活跃期延长、第二产程延长、潜伏期延长及阻滞胎头下降延缓。结合长期的临床实践,笔者倾向于将第二产程达1.5h作为第二产程延长的判定标准,也作为胎儿头部位置出现异常的信号,此时应引起医生的注意,并进一步进行阴道检查从而进行明确诊断。
头位难产与有流产史、孕妇活动较少、紧张情绪等因素有关。此外,体形偏肥胖且缺乏运动的孕妇会阴盆底的组织一般较厚,导致孕妇的产力较差,从而具有引起孕妇第二产程时间延长的趋势,这种情况下通常采用注射催产素的方法,情况较为严重的孕妇甚至需要采取阴道助产等形式才能顺利进行分娩[6]。传统诊断观念一般认为表现出先露为头等特征的孕妇能够安全进行待产。但实际上出现先露为头分娩特征的孕妇同样也具有很多未知的危险因素,主要包括产力异常、胎位异常、骨盆异常等。对于骨盆异常的情况可以在产前可进行测量或检查进行诊断,但胎儿、产力这两大因素往往不能在产前进行确定或做出判断。并且头位难产的形成是由多种因素错综复杂作用导致的,很少由单一因素引起,临床上多为几种因素同时存在,相互影响。临床上对于存在胎儿头部位置异常经正常的试产后仍然不能转变为正常胎位的产妇几乎都转为头位难产,其能完成自然分娩的情况极为少见[7]。而胎儿头部位置异常多伴有头盆不对称,这种情况下部分可徒手对胎儿头部进行转动然后再经孕妇的阴道进行顺产分娩。临床上分娩时妊娠产妇的产道情况是影响产妇分娩的诸多因素中的不可变因素,而胎儿方面因素、产力大小、精神心理状态等因素属于可变和可干预的因素,并且这些因素常相互作用、相互影响。产妇在产前往往由于存在过度的精神紧张情况,从而导致孕妇的大脑皮质生理功能发生紊乱,出现膀胱过度充盈,睡眠质量下降,并且过多的消耗体力,临产后进食不足,水电解质紊乱,均易引起宫缩乏力,同时也导致产妇的神经内分泌情况发生较大变化:释放儿茶酚胺,交感神经兴奋,导致胎儿缺氧缺血,血压升高,出现胎儿宫内窘迫等[8]。本研究结果表明,对头位难产孕妇进行早期诊断、早期估计、严密观察,及时采取有针对性的处理措施,可显著降低围生期孕妇头位难产的发病率,对于避免或减少母婴的损伤具有重要意义。
[1] 吴艳. 手转胎头术在头位难产中的应用(附101例分析)[J]. 福建医药杂志,2013,35(3):48-50
[2]ParantainenJ,PalomäkiO,TalolaN,etal.Clinicalandsonographicriskfactorsandcomplicationsofshoulderdystocia-acase-controlstudywithparityandgestationalagematchedcontrols[J].EurJObstetGynecolReprodBiol,2014,177(49):110-114
[3] 吕全林. 体位改变配合手转胎头矫正头位难产148例分析[J]. 基层医学论坛,2013,17(20):2613-2614
[4] 苏秀兰. 经阴道徒手转位矫治头位难产150例分析[J]. 基层医学论坛,2009,13(5):148-154
[5] 樊揪顺. 宫颈封闭和改变体位处理头位难产120例分析[J]. 中国乡村医药,2006,13(7):22-23
[6] 马琳,李荣敏,阳露. 头位难产的临床观察和处理[J]. 大家健康:学术版,2014,8(4):297
[7] 吴智玉,邵琦. 产程图结合头位分娩评分在头位难产中的应用[J]. 陕西医学杂志,2006,35(2):155-156
[8] 李飞. 产程护理干预对头位难产产妇分娩结局的影响[J]. 健康研究,2013,33(6):444-446
10.3969/j.issn.1008-8849.2015.14.024
R714.4
B
1008-8849(2015)14-1545-03
2014-06-05

