神经超声的应用与新进展
陈盈,邢英琦
随着诊疗技术的进步,神经超声(neurosonology)在神经内科疾病诊断中发挥着越来越重要的作用。目前临床主要应用的神经超声包括经颅多普勒超声(transcranial Doppler,TCD)、经颅彩色多普勒超声(transcranial color code Doppler,TCCD)和颈动脉彩色多普勒超声(color Doppler ultrasonography,CDU)(图1)。其中TCD是利用多普勒原理检测颅内外动脉血流频谱,从而判断出血管狭窄的部位和程度;TCCD也称为经颅双功能彩色多普勒超声,可以显示出颅内血管的结构和狭窄部位;CDU主要用来诊断颈动脉的病变,在二维模式下可以显示血管的内中膜、斑块、狭窄的部位,应用彩色多普勒血流成像(color Doppler flow imaging,CDFI)可进一步明确狭窄的程度,因此神经超声常用于诊断头颈部血管是否存在狭窄或者闭塞、狭窄的部位、程度、性质,以及重度狭窄或闭塞后侧支循环建立的情况。
神经超声除判断血管狭窄或闭塞外,在临床上有着极为广泛的应用,可以用于诊断颅内压(intracranial pressure,ICP)增高和脑死亡,颈动脉内膜剥脱术(carotid artery endarterectomy,CEA)术前、术中及术后监测,脑血流微栓子(microemboli signal,MES)检测,发泡试验对右向左分流的诊断,脑血管调节功能,超声辅助溶栓以及功能TCD,TCD联合CDFI可用以诊断脑血管畸形和颈动脉海绵窦瘘,CDFI还可用于包括颞动脉超声、转颈时椎动脉受压、超声斑块造影和静脉超声。

图1 3种常用神经超声类型图示注:图A~C为经颅多普勒超声,其中图A为TCD仪器,图B为应用2 MHz的TCD探头在颞窗检查,图C为正常的TCD频谱;图D~G为经颅彩色多普勒超声,其中图D为彩色多普勒超声检查仪,图E为S5-1相控阵探头,图F为应用S5-1相控阵探头在颞窗部位检查,图G为TCCD显示的颅内血管图像;图H~J为颈动脉超声,其中H为凸阵探头,图I为应用凸阵探头在胸锁乳突肌外缘检查颈部血管,图J为颈部血管的图像。TCD:经颅多普勒超声;TCCD:经颅彩色多普勒超声
1 TCD的应用
1.1 ICP增高和脑死亡 ICP是指颅腔内容物对颅腔壁所产生的压力,通常以侧卧位时脑脊液压力为代表[1]。当脑脊液压力>180 mmH2O时,这种稳态平衡遭到破坏,称为ICP增高。当ICP轻度增高时,由于脑血管对ICP增高有自动调节功能,使脑血流量保持不变;当ICP继续增高时,超过359~450 mmH2O时,脑血流的自动调节功能丧失,脑血流量开始下降;当脑灌注压等于零时,脑血流停止,出现脑死亡[1]。
在血管管径近似不变的情况下,脑灌注压变化可以由脑血流速度变化来反映,据此原理建立了TCD测量值与ICP关系[2]。其中常用的定性监测指标是搏动指数(pulsitility index,PI)的变化。
患者从正常颅内压到ICP增高,最后发展为脑死亡是动态变化的过程[3],TCD监测频谱也发生着相应的动态改变。随着ICP的不断升高,TCD血流频谱中血流速度越来越低,PI越来越高,舒张期血流速度下降至零,舒张期反向,最后血流信号消失(图2),典型病例1见图3。
1.2 CEA围术期应用 CEA是采用手术方法切除颈动脉粥样硬化斑块,是国际公认的防治颈动脉源性缺血性脑血管疾病的有效方法,可有效预防卒中并降低病死率。然而CEA成功的关键主要取决于是否能降低围术期卒中的发生率、术中夹闭颈动脉所致的低灌注以及产生的MES、术后高灌注综合征、动脉再狭窄或闭塞等,TCD在CEA中的应用包括:术前双侧半球血流动力学的评估、了解颅内侧支循环状态以及自动调节功能的判断;手术过程或操作技术是否导致神经功能的损害、脑血流动力学的变化及栓子的脱落情况与神经系统并发症的相关性;术后监测脑血流变化,判断是否有高灌注的情况发生;一旦发现脑血流情况的异常,及时给予正确的治疗或者改进手术方式,就可以减少或者预防神经系统并发症的发生率[4],典型病例2见图4~5。

图2 高颅压患者随颅内压升高发展至脑死亡的TCD频谱演变过程注:ICP正常时,TCD频谱正常;ICP接近于动脉舒张压时,舒张期流速明显下降,TCD频谱呈高阻波;ICP等于动脉舒张压时,舒张期流速接近于基线水平,TCD频谱以收缩峰为主;ICP高于动脉舒张压时,舒张期流速反向,TCD频谱呈振荡波;ICP接近于动脉收缩压时,舒张期流速消失,TCD频谱呈钉子波;ICP等于动脉收缩压时,收缩期流速消失,TCD频谱无信号。TCD:经颅多普勒超声;ICP:颅内压

图3 脑死亡患者的TCD频谱注:患者,男性,24岁,凌晨酒后骑摩托车与汽车相撞,双侧颞顶骨缺如,枕骨骨折,大面积脑梗死,侧脑室受压变形。呼吸机辅助呼吸,持续多巴胺和去甲肾上腺素泵入。双瞳孔散大,对光反射、所有生理反射及神经反射均消失。临床考虑脑死亡。TCD检查可见双侧MCA呈振荡波,LMCA的DFI=0.64,RMCA的DFI=0.78,DFI=1-R/F(R:反向血流,F:正向血流),诊断脑死亡时DFI<0.8;BA为钉子波,峰值流速40 cm/s(诊断脑死亡时峰值流速<50 cm/s),因此TCD诊断为脑死亡或重度高颅压频谱改变。LMCA:左侧大脑中动脉;RMCA:右侧大脑中动脉;DFI:脑死亡血流指数;BA:基底动脉;TCD:经颅多普勒超声

图4 CEA术前DSA及术中TCD监测频谱注:患者,男性,56岁,因“言语笨拙1个月”入院。DSA检查发现LICA重度狭窄(图4A中红色箭头所指)。在CEA术中用TCD监测双侧MCA血流信号发现:RMCA流速及频谱形态均正常(图4B中白色箭头所指);LMCA呈低流速低搏动血流信号改变(图4C中黄色箭头所指);术中牵拉LICA后LMCA流速变化,未见明显栓子信号(图4D);术后开放LICA即刻LMCA流速无明显变化,仍呈低流速低搏动血流信号改变(图4E中红色箭头所指)。CEA:颈动脉内膜剥脱术;DSA:数字减影血管造影;LICA:左侧颈内动脉;TCD:经颅多普勒超声;LMCA:左侧大脑中动脉

图5 CEA二次取栓术前及术后的TCD频谱注:通过TCD 16 MHz探头对CEA手术段的LICA(图5A)进行了仔细地探查后发现:切口附近呈阶段性血流改变,切口近心端呈低流速高阻力血流频谱改变(图5B);切口缝线处血流速度异常增快伴涡流湍流(图5C);切口远心端呈低流速低搏动血流频谱改变(图5D)。综上考虑切口缝线处的LICA管腔仍存在重度狭窄,重新开放LICA,在其管腔内找到了长条状的红色血栓(图5E),取出血栓后再次缝合血管,开放LICA,此时LMCA流速明显增快,频谱形态恢复正常(图5F),CEA手术成功。CEA:颈动脉内膜剥脱术;TCD:经颅多普勒超声;LICA:左侧颈内动脉;LMCA:左侧大脑中动脉
1.3 脑血流MES监测 MES是指在血流中通过的除正常血细胞外的其他异常成分,包括血凝块、血小板聚集颗粒、动脉硬化斑块颗粒(血小板、纤维蛋白原、胆固醇)、脂肪或空气等,这些异常物质可以被TCD监测到[5]。TCD监测MES信号依据来源不同而表现出不同的特点,现对其分别介绍。
1.3.1 颈动脉来源及心源性MES特点 根据单通道、单深度探头监测到的MES的特性,1995年Spenser等[6]在Stroke杂志上发表了国际MES监测专家共同认可的诊断标准(图6A):①短时程<300 ms;②信号强度比背景≥3 dB;③单方向;④具有尖锐鸟鸣音或哨音。后来双深度探头的出现,更好地区分了栓子信号和伪差,MES的诊断标准需要加上⑤,即MES信号在不同深度之间具有时间差。上述MES信号的诊断标准适用MES是来源于距监测血管有一定深度差的栓子源,当监测MCA时,颈内动脉或心脏来源的栓子信号及远离MCA来源的其他固体和气体栓子都可以按照这个标准来判断。
1.3.2 MCA源性的MES特点 高山教授针对大量MCA狭窄部位起源的MES的研究发现[7],这类栓子具有不同于上述诊断标准的特性,从而形成MCA狭窄部位的MES诊断标准(图6B):①短时程<300 ms;②信号强度比背景≥3 dB;③具有多频率特点,高频部分单方向而低频部分有时双向;④伴有低沉噼啪声;⑤双深度间的时间差无法计算。
1.3.3 MES监测的意义 对于易损斑块的判断优于任何其他辅助检查,是目前唯一可以实时监测到MES信号的敏感工具;可以合理解释卒中病因,明确卒中的发病机制;如果监测到栓子,则是缺血性卒中极高危组患者,治疗方面需要开始双重抗血小板治疗,强化稳定斑块治疗,可以为治疗决策提供更多参考信息;同时栓子也是预测卒中复发的一个独立危险因素。
1.4 TCD发泡试验诊断右向左分流 右向左分流(right-to-left shunt,RLS)是指左右心房、左右心室或体循环与肺循环之间存在潜在的异常通道,等容收取期或心室舒张早期、Valsalva动作或任何使胸腔压力增加的动作均可使右心系统压力增高,右心-左心系统之间的压力梯度增大,血液通过异常通道出现右向左的分流。RLS包括心内型和心外型2种,前者主要包括卵圆孔未闭(patent foramen ovale,PFO)、房间隔缺损、室间隔缺损等;心外型主要为肺动静脉畸形。其中PFO主要是指婴儿期卵圆窝处原发膈和继发膈未完全融合,中间遗留斜形的缺损,在正常人群中,RLS以PFO最为常见。
诊断RLS的方法有经胸壁超声心动图(transthoracic echocardiography,TTE)、经食管超声心动图(transesophageal echocardiography,TEE)、TCD发泡试验、心腔内超声(intracardiac echocardiography,ICE)及动态增强磁共振成像等。其中TEE是一种半侵入性检测手段,因其与尸检相关性好[8],因此一直被看作是诊断PFO的金标准。但目前国内外学者研究均认为TCD发泡试验简单无创、安全、相对廉价、安全耐受性较好,而且其敏感性较TEE更高,应用空间更广[8]。

图6 微栓子信号的识别注:图A中白色箭头为颈动脉来源或心源性栓子信号,信号较背景强,单方向,声谱图上红箭头所指为纺锤波,可见近段与远端信号之间有时间差;图B中白色箭头为大脑中动脉源性栓子,具有多频率特点,声谱图上红箭头所指可见纺锤形扭曲,双深度间的时间差无法计算
TCD发泡试验诊断RLS(图7)是在常规TCD检查基础上,经肘静脉注射激活的生理盐水,并通过TCD进行颅内栓子检测,将出现如下情况:①如果不存在肺循环到体循环的直接通路,那么TCD在规定时间内(10~20 s)探测不到栓子;②如果存在上述通路,TCD在短时间内就能检测到栓子信号;③由于在Valsaval动作中,右心房压力升高,未闭的卵圆孔可以扩张至最大,提高检测RLS的阳性率。
TCD发泡试验有助于寻找隐源性卒中的病因;明确分流量和分流类型,为医生制订个体化的治疗方法提供更多参考信息等;其中偏头痛与RLS有相关性,需要进一步研究。
1.5 TCD卧立位脑血流监测 脑血管的自主神经调节功能是指当血压在一定范围内波动时,人体通过自主神经及脑血管的调节功能使脑血流维持稳定的能力[9]。神经科的许多疾病(如多系统萎缩、帕金森病、焦虑等)都涉及自主神经调节功能的改变,目前临床上缺乏一种直观准确自主神经功能评价方法,因此对此类神经系统疾病的研究也不够深入。TCD卧立位脑血流检测技术可以通过测量患者卧位及立位脑血流的变化,反映人体脑血流调节能力[9]。
1.5.1 TCD卧立位脑血流监测原理 当正常人从卧位主动站立时,由于重力作用,血压下降,患者的脑血流速度将迅速地下降到最低点,然后反跳上升、至少达到平卧位基线血流值的最高点,之后再次下降,并维持在一个相对稳定的速度平台,由徐蔚海教授首先命名为X、W、H波[10](图8~9)。
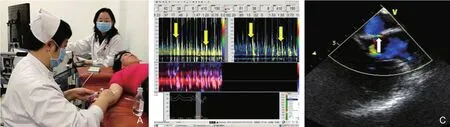
图7 发泡试验的检查方法及经食管超声显示卵圆孔未闭注:A:TCD发泡试验操作;B:TCD监测到“雨帘状”的栓子信号(黄色箭头所指);C:经食管超声显示卵圆窝处斜形分离,可见过膈血(白色箭头所指),诊断为PFO。TCD:经颅多普勒超声;PFO:卵圆孔未闭

图8 TCD卧立位脑血流监测原理注:TCD:经颅多普勒超声
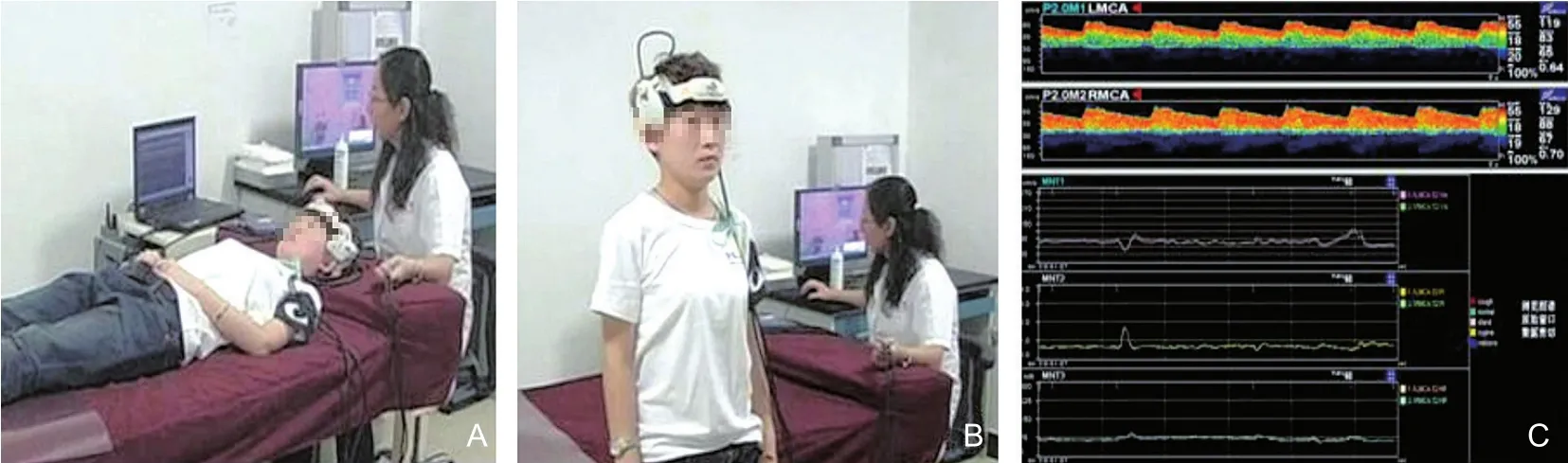
图9 TCD卧立位脑血流监测操作图注:图A为患者取卧位;图B为患者从卧位迅速转为站立位;图C为监测双侧MCA,记录卧立位曲线。TCD:经颅多普勒超声;MCA:大脑中动脉
1.5.2 TCD卧立位脑血流临床应用 多系统萎缩患者W波消失[10](图10A)主要应用于多系统萎缩患者与帕金森患者的自主神经调节功能障碍的鉴别诊断;缺血性脑血管病患者存在体位性血流变化,症状更易恶化[11-12],提示其脑血流自动调节功能受损;惊恐障碍者有明显的脑血流调节障碍[13];焦虑患者存在脑血流调节障碍[13](图10B)。
1.6 脑血管调节能力检测 脑血管自动调节能力(cerebral autoregulation,CA)是指动脉血压发生变化时,机体通过调节脑小动脉的口径使脑血管阻力发生相应变化,从而使脑血流量维持恒定的一个复杂的多因素过程[14]。脑血流量与脑代谢需求相匹配是大脑能够发挥正常功能的前提,脑血流自动调节功能受损后大脑不能维持稳定的脑血流量,就易引发各种脑部疾病。
1.6.1 TCD脑血管调节能力检测的基本原理采用数字模拟TCD设备,与逐波血压监测设备连接:在受试者静息状态下同步记录和采集双侧MCA血流速度和连续血压信号;将动脉血压和MCA血流速度分别看作是该系统的输入信号和输出信号,经过滤波除去与该系统不相关的信号;利用传递函数,将动脉血压和MCA血流速度的时域信号转变成频域信号,用增益和相位来标识脑血流速度与血压之间的每搏关系,通过函数计算完成脑血流自动调节功能及脑灌注情况的评估(图11),典型病例3见图12。
1.6.2 TCD脑血管调节能力检测的临床意义狭窄动脉远段调节能力减低,提示卒中风险增加[15],支架或CEA术后高灌注的风险增加[15];脑出血[16]、认知功能减退[17]、RLS等[18]都与脑血管调节能力相关。
1.7 TCD在溶栓中的作用

图10 TCD卧立位脑血流监测临床应用注:图A为多系统萎缩患者W波消失(黄色箭头所指)[10];图B为焦虑患者(B曲线)[13]与正常人(A曲线)比较,站立后可见W波,但血流与平卧位比较显著减低,提示血管调节能力下降。TCD:经颅多普勒超声;standing:站立位;supine:仰卧位;CBFV:脑血流速度

图11 TCD脑血管调节能力检测操作注:TCD:经颅多普勒超声
1.7.1 超声助溶的意义 溶栓治疗通过溶解动脉内血栓来降低急性缺血性卒中的病死率、改善患者临床转归和减少卒中后的残疾。但低再通率和出血并发症仍使50%以上的患者预后不良。目前研究显示低强度的2 MHz的TCD探头的超声能量有一定的渗透作用和空化作用,渗透作用是指超声可以加速纤溶酶原激活剂向血栓局部的渗透;空化作用是指超声可以引起固体表面微喷射和蚀损斑,加大了血栓的表面积以及增多了与酶性药物的作用位点[19]。对于急性缺血性卒中的诊治,重组组织型纤溶酶原激活剂与超声助溶联用,有助于提高急性缺血性卒中的安全性和有效性[19]。
1.7.2 超声溶栓的方式 超声溶栓方式分为两种:一种是利用导管的介入手术,用低频高能超声直接在动脉血管内消融血栓的血管内溶栓,辅助球囊或支架手术,治疗效果较好[20];另外一种是使用相对低能量的超声经皮发射,聚焦于血栓部位,并联合溶栓药物或者加用微泡声学造影剂促进溶栓[21]的体外超声辅助溶栓。

图12 CEA术前及术后脑血流自动调节能力检测曲线注:患者,男性,49岁,缺血性卒中病史4个月。入院后颅脑MRI显示左侧额叶亚急性梗死、双侧多发性腔隙梗死;DSA提示双侧颈内动脉起始处重度狭窄(>90%)。术前脑血流自动调节能力检测相位值:右侧72(图12A中白色箭头所指),左侧28(图12A中黄色箭头所指),提示左侧脑血流自动调节能力明显下降,因此LICA给予CEA手术。术后相位值:右侧68(图12B中白色箭头所指),左侧77(图12B中黄色箭头所指),提示CEA术后左侧脑血流自动调节能力恢复。MRI:磁共振成像;DSA:数字减影血管造影;LICA:左侧颈内动脉;CEA:颈动脉内膜剥脱术

图13 脑缺血溶栓术血流分级[22]注:0级:无血流,有噪声但没有搏动波;1级:微小血流,收缩期小波,舒张期无血流;2级:低平圆钝血流,血流上升减慢,频谱圆钝低平,舒张期正向血流,PI<1.2;3级:低血流,血流上升正常,舒张期正向血流,平均血流速度下降超过对侧30%;4级:狭窄血流,平均血流速度>80 cm/s,并超过对侧30%;5级:正常血流,与对侧比较平均血流速度差<30%,两侧频谱相似。PI:搏动指数
缺血卒中溶栓术血流分级[22](Thro-mbolysis in Brain Ischemia,TIBI)(图13)是目前通用的判断缺血性卒中患者溶栓术后血管是否再通的TCD血流分级标准,同样适用于超声辅助溶栓后血管再通情况的判断。
1.8 功能性TCD 大脑半球功能的不对称性是人类大脑结构及认知功能的重要特征,又称为半球优势或大脑偏侧化。功能性TCD(function TCD,fTCD)是在TCD基础上发展的一项新技术,可用于大脑偏侧化研究。原理是神经元活动时脑血流量发生改变,因双侧半球高级功能不对称性,故完成不同任务时脑血流量变化也不同[23]。研究显示在进行不同的认知活动时较大脑血管的管径并无显著的变化,TCD可双通道同时监测双侧脑血流速度(cerebral blood flow velocity,CBFV),包括MCA、大脑前动脉(anterior cerebral artery,ACA)、大脑后动脉(posterior cerebral artery,PCA),通过和基线血流速度比较,认知活动过程中CBFV的变化可以反映脑血流量的改变,观察双侧CBFV的变化,从而判定大脑偏侧化。目前,临床上fTCD可应用于连续监测癫痫发作期的双侧CBFV、研究偏头痛的发病机制、精神分裂症患者的脑灌注水平及帕金森病患者的神经血管调节功能。
2 TCD与彩色多普勒超声联合应用
2.1 脑动静脉畸形 脑动静脉畸形(arteriovenous malformation,AVM)为先天性局部脑血管发育异常,是胚胎第3~4周的脑血管发育障碍性疾病。由于在脑动、静脉之间缺乏毛细血管,出现动静脉短路,血流由动脉直接流入静脉,故血流阻力减少,血流量增大(图14)。TCD与TCCD分别可以根据频谱及形态学特点诊断AVM,MRA及CTA联合应用更可以提高诊断的准确性,而且经济简便,可动态随访,与磁共振血管成像(magnetic resonance angiography,MRA)及计算机断层扫描血管成像(computed tomography angiography,CTA)对照符合率很高,但目前还没有相关文献报道超声诊断AVM的敏感性及特异性,有待进一步研究。
AVM的TCD诊断指标有:流速增加;通常PI<0.65,PI越低说明与畸形血管关系越密切;颈动脉压迫前后脑血流无变化,说明AVM的脑血管调节功能下降或丧失;颅内盗血征,非供血动脉血流减低或血流方向逆转;频带增宽;“串联”性频谱改变。串联性改变是指与AVM相连的血管均出现相应的频谱改变,如果是RMCA参与AVM的供血,则RMCA、右侧颈内动脉终末段、右侧颈内动脉虹吸段均出现高流速低搏动改变(图15);如果RPCA参与AVM供血,则RPCA、BA、双侧VA均出现高流速低搏动改变(图16)。

图14 脑动静脉畸形的原理示意图
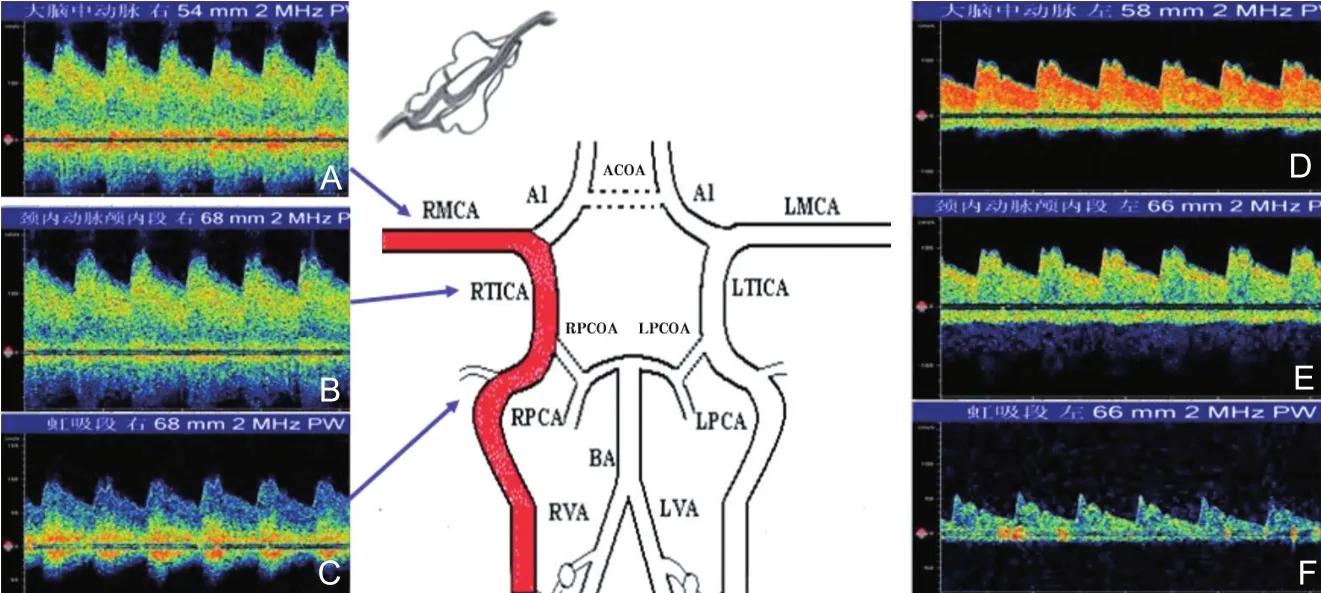
图15 AVM的TCD串联性频谱改变——RMCA是主要供血动脉注:AVM:动静脉畸形;TCD:经颅多普勒超声;RMCA:右侧大脑中动脉;LMCA:左侧大脑中动脉;BA:基底动脉;RVA:右侧椎动脉;LVA:左侧椎动脉;RPCA:右侧大脑后动脉;LPCA:左侧大脑后动脉;LTICA:左侧颈内动脉终末端;RTICA:右侧颈内动脉终末端;ACOA:前交通动脉;RPCOA:右侧后交通动脉;LPCOA:左侧后交通动脉
TCCD诊断AVM的标准为彩色多普勒显示异常紊乱的五彩血流团,并可见增粗的动脉和(或)静脉与其相连;频谱多普勒显示供血动脉高流速、低阻力、PI降低或明显降低、收缩/舒张比值下降、频谱明显增宽或频谱紊乱(不规则或边界毛糙不整);血流声频洪大、粗糙,如机器“隆隆样”血管杂音或尖锐的乐性杂音声频;颅内盗血征象。典型病例4见图17。
2.2 颈动脉海绵窦瘘 颈动脉海绵窦瘘(carotid cavernous fistula,CCF)是指颅内海绵窦段的颈内动脉本身或其在海绵窦段内的分支破裂,与海绵窦之间形成直接或间接异常的动静脉沟通,从而使动脉血经瘘管进入海绵窦,造成一系列循环紊乱和临床综合征(图18)。

图16 AVM的TCD频谱图——串联性频谱改变——RPCA是主要供血动脉注:AVM:动静脉畸形;TCD:经颅多普勒超声;RPCA:右侧大脑后动脉;RMCA:右侧大脑中动脉;LMCA:左侧大脑中动脉;BA:基底动脉;RVA:右侧椎动脉;LVA:左侧椎动脉;LPCA:左侧大脑后动脉;LTICA:左侧颈内动脉终末端;RTICA:右侧颈内动脉终末端;ACOA:前交通动脉;LPCOA:左侧后交通动脉;RPCOA:右侧后交通动脉

图17 AVM的TCCD、频谱多普勒及CTA图像注:患者,女,36岁,长期头痛,时轻时重,偶有恶心呕吐。否认高血压、糖尿病、高血脂、冠状动脉粥样硬化性心脏病病史,否认吸烟、饮酒史;神经系统查体无异常。TCD检查示RMCA(图15A)、RTICA(图15B)、RCS(图15C)均流速明显增快,频带增宽,搏动指数降低,呈串联性改变,LMCA、LTICA、LPCA流速及频谱形态均正常(图15D~F)。RPCA(图16A)、BA(图16C),双侧VA(图16B、E)均为高流速低搏动的频谱改变。TCCD示右侧颞枕叶异常紊乱的五彩血流团,并可见增粗的动脉和(或)静脉与其相连(图17A);频谱多普勒显示供血动脉高流速、低阻力、收缩/舒张比值下降、频谱明显增宽或频谱紊乱(图17B)。故结合TCD与TCCD诊断为右侧颞枕部动静脉畸形,RPCA及RMCA为供血动脉。经头CTA检查证实:右侧颞枕区可见动静脉畸形,大小约5 cm×5 cm,并可见粗大的引流静脉(图17C)。AVM:动静脉畸形;TCD:经颅多普勒超声;RMCA:右侧大脑中动脉;RTICA:右侧颈内动脉终末段;RCS:右侧颈内动脉虹吸段;RPCA:右侧大脑后动脉;LMCA:右侧大脑中动脉;LTICA:左侧颈内动脉终末段;LPCA:左侧大脑后动脉;BA:基底动脉;VA:椎动脉;TCCD:经颅彩色多普勒超声;CTA:计算机断层扫描血管成像

图18 颈动脉海绵窦瘘形成示意图
CCF的TCD表现为颈内动脉颅外段高流速低阻力频谱;大脑中动脉和(或)大脑前动脉高流速低阻力频谱;眼上静脉异常搏动、流速增快、血流反向和动脉化血流频谱;压迫患侧颈总动脉,患侧瘘口远端可出现不同程度的倒灌血流。另外,由于动静脉血混流,在患侧颈内动脉海绵窦段可表现为频谱异常,声频粗糙,同时可出现涡流与湍流。典型病例5见图19。
3 CDFI的特殊应用
3.1 颞动脉超声 颞动脉炎(temporal arteritis,TA),又称巨细胞炎,是累及大、中血管的系统性动脉炎。病因尚不明确,可能与环境、遗传、感染、免疫等多因素有关。典型临床表现是颞部疼痛、间歇性下颌运动障碍和视力障碍三联征。颞动脉活检是确诊本病的金标准,但作为有创检查临床应用受到很大限制。彩色多普勒超声可诊断TA,与颞动脉活检的诊断率相似[24]。超声诊断TA的标准[25]包括:横断面探查狭窄的血管腔周围有低回声晕环(Halo征)(图20A),提示血管壁水肿;纵断面探查狭窄的颞动脉走行迂曲,管壁周围可见低回声物质(Halo征)(图20B),导致管腔弥漫性狭窄,血流纤细;狭窄段的血流速度通常会高于基础流速的2倍以上。典型病例6见图21。3.2 转颈试验 过去常用TCD来检测患者头颈转动时的椎动脉(vertebral artery,VA)血流速度变化,但由于TCD主要探及颅内段的VA,患者取坐位头颈部转动时TCD探头很容易移位,造成检测结果不理想。目前来看CDU在检测转颈后的椎间隙段VA流速上更具优势,患者取仰卧位,转到不同角度注意其VA流速改变,直观且结果准确。
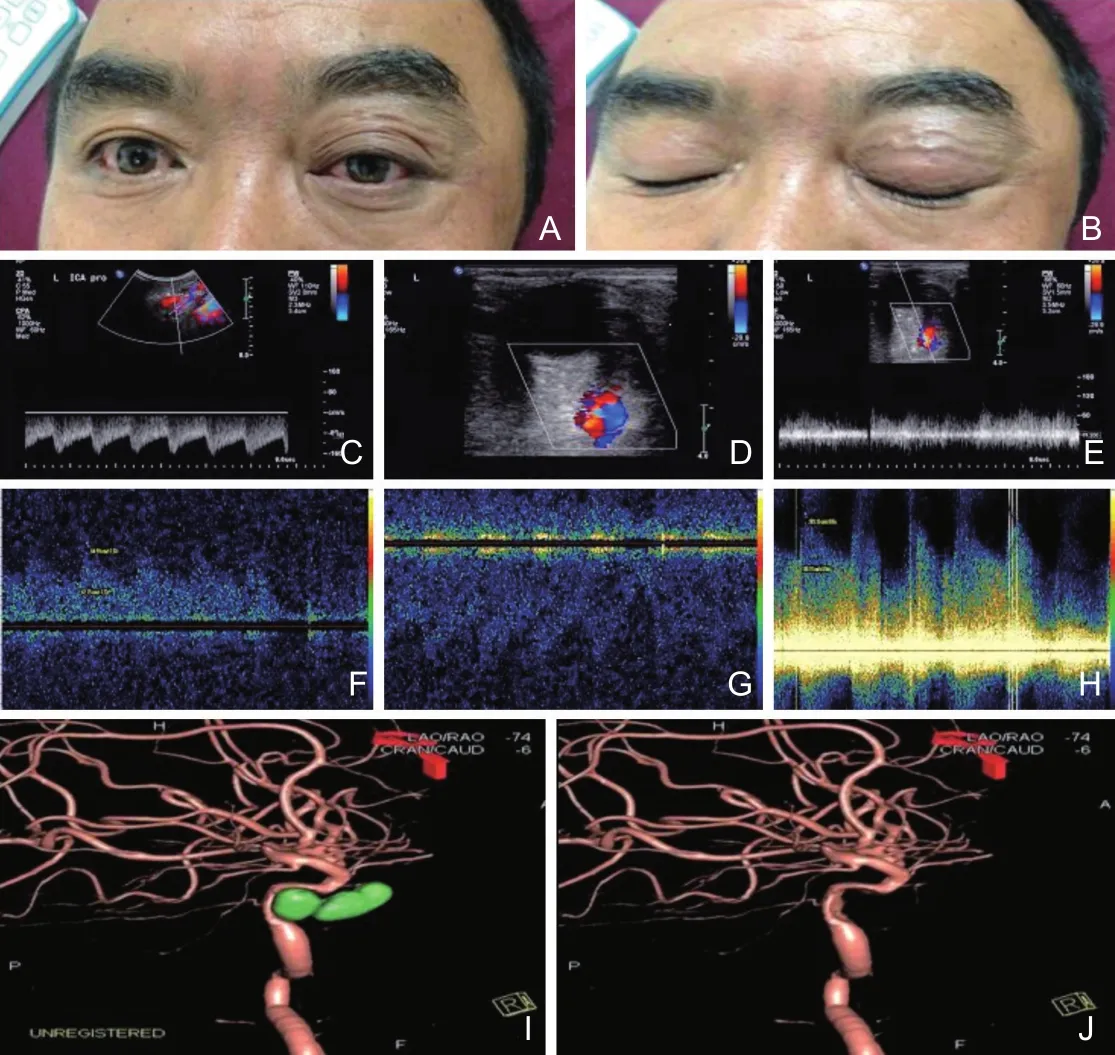
图19 颈动脉海绵窦瘘时患者眼部表现、超声图像及DSA影像注:患者,男,46岁,因头部外伤后渐进性左眼视物模糊伴眼睑闭合不全半个月入院。入院查体:神清语明,左眼突出,眼球活动受限,双侧瞳孔不大,左侧瞳孔4.0 mm,间直接对光反射迟钝,右侧瞳孔直径约3.0 mm,间直接对光反射灵敏,四肢肌力5级。由于眼静脉注入海绵窦,而眼静脉内没有静脉瓣,致使发生CCF时患者眼球明显前突并且眼部静脉扩张迂曲,临床特征明显(图19A、B)。彩色多普勒超声检查示LICA呈高流速低搏动血流频谱改变(图19C);左侧眼上静脉扩张、其内血流倒流,可探及五彩镶嵌血流(图19D),频谱多普勒显示眼上静脉与眼动脉血流混迭,呈高流速低搏动紊乱血流频谱(图19E)。TCD示LMCA(图19F)、LACA(图19G)均呈高流速低搏动血流频谱;眼上静脉与眼动脉血流混迭,流量明显增大,流速增快,可见涡流、湍流,声频粗糙,呈特征性频谱(图19H)。因此,考虑左侧颈内动脉海绵窦瘘,并经DSA检查证实(图19I),行球囊及弹簧圈辅助Onyx胶介入栓塞术后,闭塞瘘口而后又保持颈内动脉通畅(图19J),患者痊愈出院。CCF:颈动脉海绵窦瘘;LICA:左侧颈内动脉终末段;LMCA:左侧大脑中动脉;LACA:左侧大脑前动脉;TCD:经颅多普勒超声;DSA:数字减影血管造影
常见的诊断方法是患者取仰卧位,检测一侧VA时令患者向对侧转头,观察头转到不同位置时VA流速及频谱形态的改变。以左侧椎动脉(left vertebral artery,LVA)为例,转颈试验阳性者LVA在正常位置时(图22A)流速及频谱形态均正常(图22B);向对侧略转头时(图22C)LVA频谱形态发生改变,搏动指数增高(图22D);继续向对侧转头时(图22E)LVA呈钉子波形态,流速明显减慢,舒张期血流信号消失(图22F);头位恢复正常时(图22G),LVA流速及频谱形态也均恢复正常(图22H)。考虑出现这种现象的原因就是患者向右转头,导致LVA受牵拉,出现由正常—狭窄—闭塞的动态改变。所以,与TCD转颈试验相比,CDU的转颈试验更确切、更可靠,可以提供其他影像学提供不了的动态信息。典型病例7(图23)。
3.3 斑块超声造影 颈动脉狭窄易损斑块破裂,继发血栓形成或者破溃形成栓塞,是患者发生脑血管事件及致死的重要原因,斑块内新生血管形成可以诱发斑块内出血和斑块破裂,与斑块的易损性密切相关,因此对斑块内新生血管化的评估越来越受到人们的关注。超声造影技术(contrast-enhanced ultrasound,CEUS)可通过增强血流及组织回声的对比来判断斑块内新生血管的情况,因此被用来评价斑块的易损性。而斑块易损性的准确评估,对颈动脉粥样硬化疾病防治策略的制订有着深远的影响[26]。
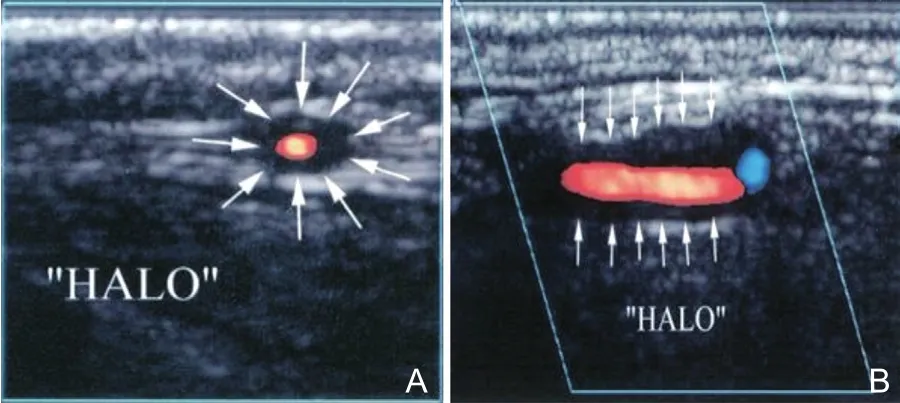
图20 颞动脉炎的超声征象[25]
图21 正常颞动脉超声图像与颞动脉炎超声图像注:患者,女性,83岁,间歇性颈部疼痛、发作性头痛1个月就诊。正常人颞动脉超声图像示:颞动脉管壁光滑,走行较直(图21A)。该患者行颞动脉超声检查示:颞动脉走行迂曲,管壁周围可见低回声物质(Halo征),导致管腔弥漫性狭窄,血流纤细(图21B),诊断颞动脉炎
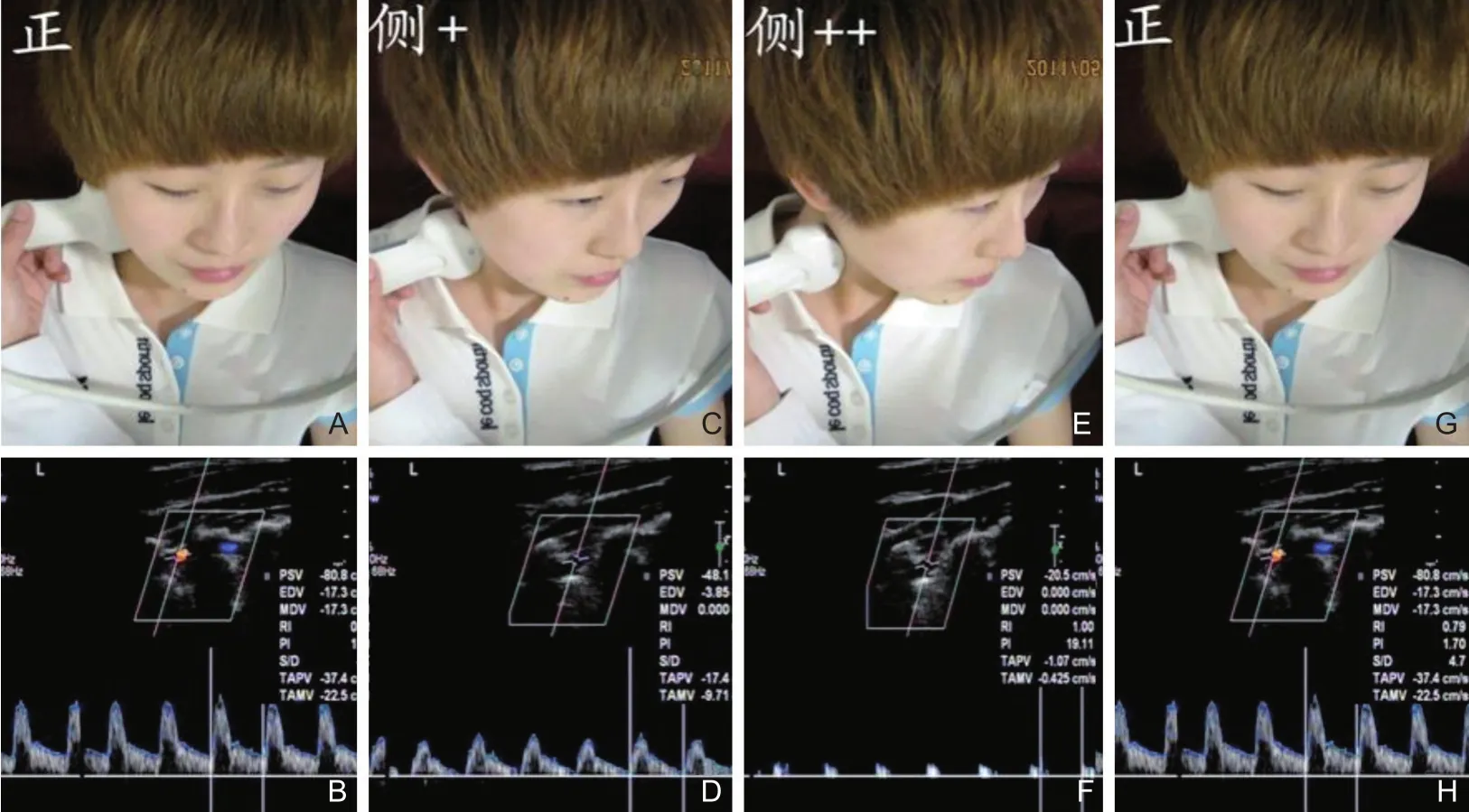
图22 彩色多普勒超声下转颈试验操作图示及阳性频谱改变

3.3.1 CEUS检查方法及对新生血管的判断 二维超声观察斑块位置、大小、形态及回声特征,选择最佳切面后切换至超声造影条件,推注造影剂,观察斑块增强情况,动态记录超声造影全过程。斑块外膜侧或内部移动的点状或短线状高回声视为来自斑块内新生血管形成的造影剂微气泡信号。根据文献报道[27],斑块内新生血管分级(图24):0级:没有造影剂增强;1级:斑块外膜面或肩部仅有一处点状造影剂增强;2级:清晰可见两处或以上造影剂增强,向斑块中心移动。典型病例8见图25。
3.4 静脉超声 颈内静脉(internal jugular vein,IJV)为颈部最大的静脉干,收集头颈大部分的静脉血,向上于颈静脉孔处与颅内乙状窦相续,在颈段与颈内动脉及颈总动脉同行在颈动脉鞘内,至胸锁关节后方与锁骨下静脉汇合成头臂静脉。在解剖结构上IJV起着承上启下至关重要的作用,可由于其位置表浅,管壁薄、弹性小,受呼吸影响大,IJV的管腔大小和流速在时刻发生着改变。因此超声对IJV病变的诊断尚不成熟,还处于探索阶段。目前超声对IJV诊断包括颈内静脉瓣膜关闭不全、颈内静脉发育不良(图26)、颈内静脉血栓形成及通过管腔与血流变化提示颅内静脉窦病变等。典型病例9见图27。
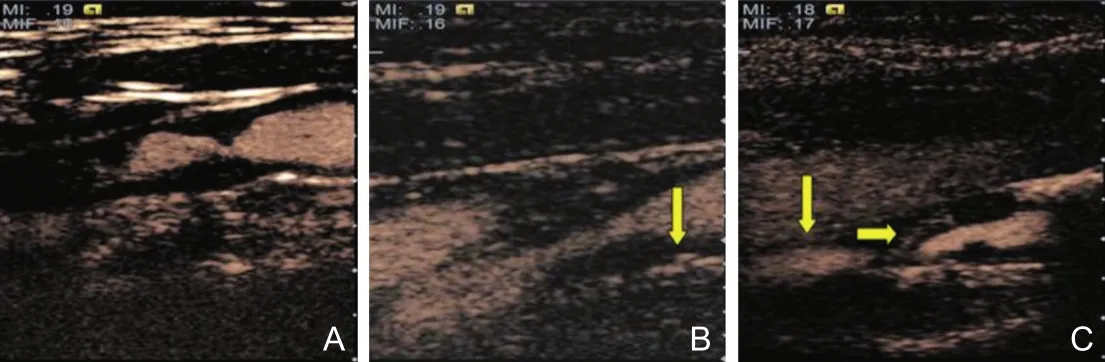
图24 超声造影显示斑块内的新生血管注:图A:颈动脉管腔可见造影剂增强,斑块内没有造影剂增强(0级);图B:斑块内新生血管的连续图像,颈动脉管腔及斑块内部均可见造影剂增强,斑块内仅基底部有点状增强(1级)(黄色箭头);图C:斑块内新生血管的连续图像,颈动脉管腔及斑块内部均可见造影剂增强,斑块内基底部及肩部均有增强(2级)(黄色箭头)

图25 RICA重度狭窄患者的CDU、MRI、MES及CEUS图像注:患者,男,52岁,左侧肢体活动不灵入院,CDU示RICA起始处狭窄(70%~99%)(图25A,黄色箭头);MRI示:右侧内分水岭(图25B,白色箭头)及后分水岭区梗死(图25B,黄色箭头);TCD微栓子监测示:RMCA呈低流速低搏动血流信号改变,46~58 mm深度范围监测到MES(图25C,白色箭头),考虑RICA粥样硬化斑块不稳定,存在动脉-动脉栓塞;CDU在普通二维模式下,未见易损斑块(图25D);CEUS示:斑块内可见新生血管图像,颈动脉管腔及斑块内部均可见造影剂增强,斑块内基底部有增强(1级)(图25E,黄色箭头),结果与MES有很好的一致性,提示RICA斑块不稳定。CDU:颈动脉彩色多普勒超声;RICA:右侧颈内动脉终末段;MRI:磁共振成像;TCD:经颅多普勒超声;RMCA:右侧大脑中动脉;MES:微栓子信号;CEUS:斑块造影
通过对神经超声的临床应用及新进展的总结和概括,可见神经超声为我们认识脑血管疾病以及部分神经内科其他疾病打开了另一扇窗,改变了很多疾病传统的诊断思路,提供了新的诊疗途径,其与临床应用密切结合后还有着极广泛的科研应用前景,未来必将发挥越来越重要的作用。
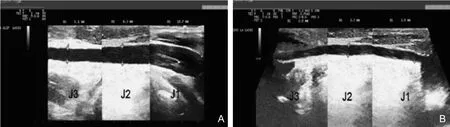
图26 超声探及正常IJV及发育不良IJV [28]注:图A:正常IJV,管径宽度 JI>J2>J3;图B:发育不良的IJV,J1、J2、J3段均匀一致变细。IJV:颈内静脉;超声对颈内静脉分段:J1段:颈内静脉汇入无名静脉水平之前膨大处;J2段:甲状腺上静脉汇入颈内静脉环状软骨水平;J3段:颈总动脉分叉水平以远处
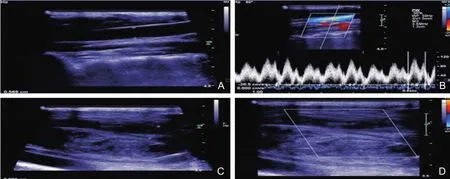
图27 患者颈部静脉超声图像注:患者,女,28岁。妊娠4个月,颈部肿胀1周就诊。行颈静脉超声检查显示:RIJV管腔通畅(图27A),CDFI血流充盈良好,可见正常静脉频谱形态(图27B);LIJV管腔内可见不均匀回声物质填充(图27C),CDFI未见确切血流信号(图27D),探头加压,不能使管腔形态发生改变。诊断为LIJV血栓形成。RIJV:右侧颈内静脉;LIJV:左侧颈内静脉;CDFI:彩色多普勒血流成像
1 Schmidt EA, Czosnyka M, Gooskens I, et al.Preliminary experience of the estimation of cerebral perfusion pressure using transcranial Doppler ultrasonography[J]. Neurol Neurosurg Psychiatry,2001, 70:198-204.
2 Bernhard S, Marek C, Andreas R, et al. Adaptive noninvasive assessment of intracranial pressure and cerebral autoregulation[J]. Stroke, 2003, 34:84-89.
3 Lampl Y, Gilad R, Eschel Y, et al. Diagnosing brain death using the transcranial Doppler with a transorbital approach[J]. Arch Neurol, 2002, 59:58-60.
4 Barnett HJ, Taylor DW, Eliasziw M, et al. Benefit of carotid endarterectomy in patients with symptomatic moderate or severe stenosis. North American Symptomatic Carotid Endarterectomy Trial(NASCET) Collaborators[J]. N Engl J Med, 1998,339:1415-1425.
5 陈盈, 邢英琦, 冯加纯. 微栓子与缺血性卒中的研究进展[J]. 中国卒中杂志, 2011, 6:331-337.
6 Wijman CA, Babikian VL, Matjucha IC, et al.Cerebral microembolism in patients with retinal ischemia[J]. Stroke, 1998, 29:1139-1143.
7 高山, 黄家星. 经颅多普勒 (TCD) 的诊断技术与临床应用[M]. 北京:中国协和医科大学出版社, 2004:50-90.
8 De Belder MA, Tourikis L, Griffith M, et al.Transesophageal contrast echocardiography and color flow mapping:methods of choice for the detection of shunts at atrial level?[J]. Am Heart J, 1992, 124:1545-1550.
9 Frank PT, Arthur ML, Rune A, et al. Comparison of static and dynamic cerebral autoregulation measurements[J]. Stroke, 1995, 26:1014-1019.
10 Xu WH, Wang H, Wang B, et al. Disparate cardiocerebral vascular modulation during standing in multiple system atrophy and Parkinson disease[J]. J Neurol Sci, 2009, 276:84-87.
11 Mikio CA, Kun H, Men TL, et al. Impaired cerebral autoregulation is associated with brain atrophy and worse functional status in chronic ischemic stroke[J].PLoS One, 2012, 7:e46794.
12 Aries MJ, Elting JW, De Keyser J, et al. Cerebral autoregulation in stroke:A review of transcranial Doppler studies[J]. Stroke, 2010, 41:2697-2704.
13 Zhang HL, Guo ZN, Xing YQ, et al. Compromised cerebrovascular modulation in chronic anxiety:evidence from TCD measured CBFV values[J].Neurosci Bull, 2012, 28:723-728.
14 Paulson OB, Strandgaard S, Edvinsson L. Cerebral autoregulation[J]. Cerebrovasc Brain Metab Rev,1990, 2:161-192.
15 Hu K, Peng CK, Czosnyka M, et al. Nonlinear assessment of cerebral autoregulation from spontaneous blood pressure and cerebral blood flow fluctuations[J]. Cardiovasc Eng, 2008, 8:60-71.
16 Nakagawa K, Serrador JM, LaRose SL, et al.Dynamic cerebral autoregulation after intracerebral hemorrhage:A case-control study[J]. BMC Neurol,2011, 11:108.
17 Hollingsworth KG, Jones DE, Taylor R, et al.Impaired cerebral autoregulation in primary biliary cirrhosis:implications for the pathogenesis of cognitive decline[J]. Liver Int, 2010, 30:878-885.
18 Guo ZN, Xing Y, Liu J, et al. Compromised dynamic cerebral autoregulation in patients with right to left shunt:a potential mechanism of migraine and cryptogenic stroke[J]. PLoS One, 2014, 9:e104849.
19 Barlinn K, Barreto AD, Sisson A, et al. CLOTBUST-hands free:initial safety testing of a novel operatorindependent ultrasound device in stroke-free volunteers[J]. Stroke, 2013, 44:1641-1646.
20 Molina CA, Ribo M, Rubiera M, et al. Microbubble administration accelerates clot lysis during continuous 2-MHz ultrasound monitoring in stroke patients treated with intravenous tissue plasminogen activator[J]. Stroke, 2006, 37:425-429.
21 Hitchcock KE, Holland CK. Ultrasound-assisted thrombolysis for stroke therapy:better thrombus break-up with bubbles[J]. Stroke, 2010, 41:S50-S53.
22 Demchuk AM, Burgin WS, Christou I, et al.Thrombolysis in brain ischemia (TIBI) transcranial Doppler flow grades predict clinical severity, early recovery, and mortality in patients treated with intravenous tissue plasminogen activator[J]. Stroke,2001, 32:89-93.
23 黄妍, 邢英琦, 冯加纯. 功能性经颅多普勒超声[J]. 中风与神经疾病杂, 2011, 10:951-953.
24 Ball EL, Walsh SR, Tang TY, et a1. Role of ultrasonography in the diagnosis of temporal arteritis[J]. Br J Surg, 2010, 97:1765-1771.
25 Habib HM, Essa AA, Hassan AA, et a1. Color duplex ultrasonography of temporal arteries:role in diagnosis and follow-up of suspected cases of temporal arteritis[J]. Clin Rheumatol, 2012, 31:231-237.
26 Zhou Y, Xing Y, Li Y, et a1. An assessment of the vulnerability of carotid plaques:a comparative study between intraplaque neovascularization and plaque echogenicity[J]. BMC Med Imaging, 2013, 13:13.
27 Shah F, Balan P, Weinberg M, et al. Contrastenhanced ultrasound imaging of atherosclerotic carotid plaque neovascularization:a new surrogate marker of atherosclerosis?[J]. Vasc Med, 2007, 12:291-297.
28 Farina1 M, Novelli E, Pagani R, et al. Cross-sectional area variations of internal jugular veins during supine head rotation in multiple sclerosis patients with chronic cerebrospinal venous insufficiency:a prospective diagnostic controlled study with duplex ultrasound investigation[J]. BMC Neurol, 2013, 13:162.

