急性胃肠功能障碍患儿预后的危险因素及防治措施
蒋振兴,黄 静,余梦妮,邹富利,文 静,王兴勇
(重庆医科大学附属儿童医院重症监护室,重庆 400014)
论著·临床研究
急性胃肠功能障碍患儿预后的危险因素及防治措施
蒋振兴,黄 静,余梦妮,邹富利,文 静,王兴勇△
(重庆医科大学附属儿童医院重症监护室,重庆 400014)
目的 探讨影响急性胃肠功能障碍患儿预后的危险因素及防治措施。方法回顾性分析78例急性胃肠功能障碍患儿的临床资料,比较死亡组与存活组患儿的临床特点,采用非条件Logistic回归分析方法,对可能影响预后的危险因素进行多因素分析。结果78例患儿死亡36例(46.2%)。多因素非条件 Logistic回归分析显示,伴发心血管、脑、肝脏系统衰竭及循环不良或休克为死亡的危险因素,其相对危险度依次为19.17、10.28、10.09、10.07。结论影响急性胃肠功能障碍患儿预后的因素有伴发心血管、脑、肝脏系统衰竭及循环不良或休克。
急性胃肠功能障碍;预后;危险因素;防治措施
急性胃肠功能障碍常继发于严重感染、缺血缺氧性疾病、脑功能障碍等危重疾病,是临床上常见急危重症的并发症之一[1]。随着近年来对危重病的大量研究,人们逐渐认识到胃肠功能障碍在危重病的发展进程中起重要作用。本文通过回顾性研究以探究影响急性胃肠功能障碍预后的因素,并提出可能的防治措施。
1 资料与方法
1.1 一般资料 收集2013年1~12月本科收治的胃肠功能障碍患儿78例(其中男53例,女25例);年龄1个月至15岁。原发病为非神经系统感染25例,中枢神经系统感染13例,血液系统疾病14例,意外伤害和中毒8例,手术后7例,其他11例。危重症诊断标准符合1995年中华医学会儿科学会急救医学组和中华急诊医学会儿科学组制定的小儿危重病例评分方法[2];胃肠功能障碍的临床诊断标准:腹胀、肠鸣音减弱或消失、口吐咖啡样液体[3]。
1.2 方法 根据78例急性胃肠功能障碍患儿预后分为存活组(42 例)及死亡组(36 例),采集两组病历资料包括年龄、危重症评分、营养不良、循环不良/休克、酸中毒、伴发肺脏、心血管、血液、肝脏、脑、肾脏系统衰竭等11项。
1.3 统计学处理 采用SAS9.1统计分析软件,以上述11项为自变量进行单因素Logistic回归分析,筛选出有显著性差异的指标再作多因素非条件Logistic回归分析,筛选出有显著性差异的危险因素。
2 结 果
2.1 急性胃肠功能障碍预后影响因素分析 78例患儿死亡36例,病死率46.2%。急性胃肠功能障碍预后与年龄、危重症评分无关,急性胃肠功能障碍患儿各系统疾病与预后的关系见表1。
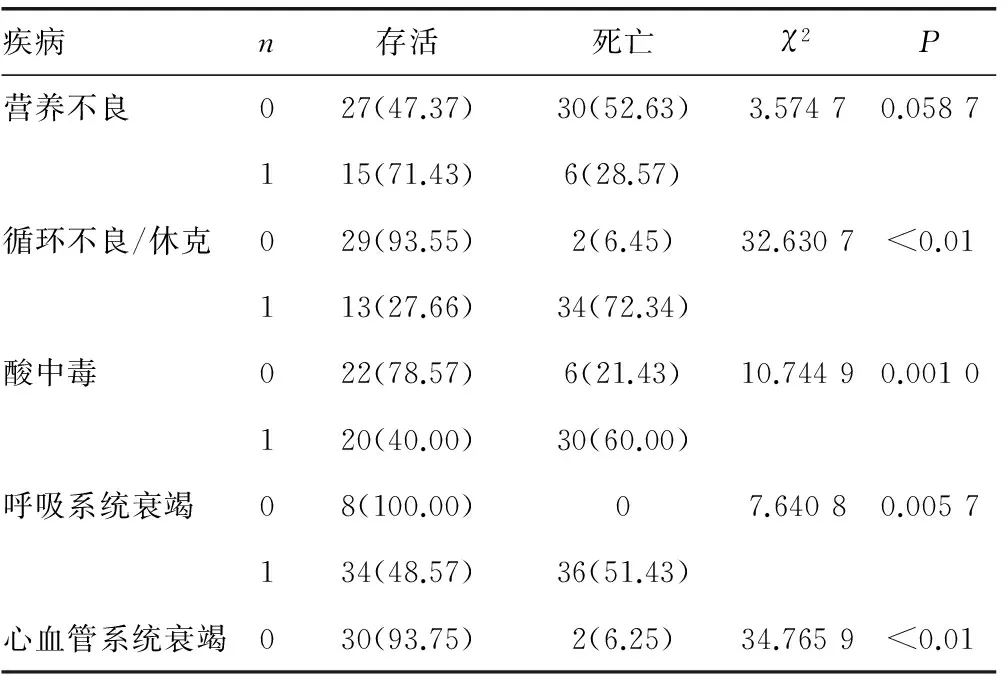
表1 急性胃肠功能障碍患儿各系统疾病与预后的关系[n(%)]

续表1 急性胃肠功能障碍患儿各系统疾病与预后的关系[n(%)]
0:未发生症状组;1:发生症状组。
2 2 多因素Logistic回归分析 分别以年龄、危重病评分、营养不良、伴发循环不良或休克、伴发肺、心血管、脑、血液、肝、肾系统功能障碍及酸中毒等11个因素为自变量,疾病的转归为因变量进行单因素Logistic回归分析,P<0.05为差异有统计学意义,差异有显著性的自变量进入多因素非条件Logistic回归分析,P<0.05为差异有统计学意义,筛选出心血管、脑、肝脏系统衰竭及循环不良或休克为死亡的危险因素,其相对危险度依次为19.17、10.28、10.09、10.07,见表2。

表2 多因素Logistic回归分析结果
3 讨 论
多器官功能衰竭(MOF) 最常、最早累及的器官是肺脏。国内魏丹霞等[4]报道危重患儿多器官功能障碍综合征(MODS) 中肺脏发生频数最多,病死率却为最低。Gass等[5]报道:成人单纯呼吸衰竭病死率仅14%,伴消化道出血时病死率为62.5%,而ARDS合并消化道出血时病死率高达85%。本资料中亦显示肺脏受累最多,其原因可能为肺脏病变早期症状更明显,而其他系统如肝、血液、肾脏等系统病变因代偿期与解剖特点不易早期发现,结合日益完善的呼吸支持使肺功能障碍的治疗较其他系统更容易。而本资料病死率比成人合并消化道出血者稍低,其原因可能为小儿相比成人虽更易发病,但其早期症状更明显及病程的转归更迅速。
本资料显示心血管系统衰竭为死亡的最危险因素。胃肠因其特殊的血流供应系统的解剖特点,而成为血液灌流减少发生最早、最明显,但恢复最晚的脏器。同时,缺血缺氧引发的以自由基介导的“再灌注损伤”是黏膜损伤的最重要原因,可逐渐加重而成为不可逆的病理改变。细胞内酸中毒可以引起肌钙蛋白与钙的亲和力下降,从而引起血管的低反应[6]。因此,预防心血管系统衰竭及减少胃肠缺血时间尤为重要。心血管系统衰竭的治疗目前仍强调病因治疗。在此基础上,可加用米力农联合多巴胺输注治疗心力衰竭,其见效快,短期内更易改善临床症状。在纠正心力衰竭时,需避免内环境紊乱。同时,在治疗心血管系统衰竭同时,应预防和控制并发的心律失常,尤其是室性心律失常。
急性脑功能障碍时,自主神经中枢受缺氧、缺血刺激后可引起血管痉挛,导致胃肠黏膜产生应激性溃疡、出血,由于应激作用使促肾上腺皮质激素(ACTH)和β-内啡肽增加,又使胃酸、胃蛋白酶分泌亢进,引起胃黏膜损害,β-内啡肽抑制前列腺素和心肌儿茶酚胺的心血管效应均成为休克病理生理重要环节。因此对休克伴昏迷患者,在扩容的同时必须注意脱水剂的应用,必须坚持边补边脱的原则,防止脑水肿的加重。防治策略在于:(1)首先应注重保护和改善脑功能;(2)有效预防和控制感染,以消除诱发加重因素;(3)对已发生衰竭的器官采取必需的保护;(4)强调加强营养支持及特别护理在治疗中的重要性。
儿童肝衰竭集中在婴儿期和学龄期(占84.8%);婴儿组预后差,存活率仅为10.0%,其次是学龄期儿童,为33.9%。因此,也可以说在儿童中年龄越小预后越差[7-8]。本资料亦显示肝衰竭全部集中在婴儿期和学龄期(77.8%),与上述资料数据接近,且合并胃肠功能障碍/衰竭后病死率高达66.7%。因此,肝衰竭首先应强调早期发现、早期诊断和早期治疗,这是提高存活率的关键。Engelmann等[9]指出,预测急性肝衰竭最重要的指标是肝性脑病的程度、年龄和病因。国内文献[10]报道预防性给予重组人白细胞介素-11(rhIL-11)能明显降低急性肝衰竭大鼠的炎症程度,改善肝功能,保护肝组织。儿童肝衰竭病因大部分为重型肝炎,其预防在于提高广大人群对疾病本身的认知度及做好社区筛查。一旦发生肝衰竭,大多预后欠佳,其最重要治疗手段是肝移植。而在肝移植的前期,人工肝支持系统能短期改善机体内环境,改善手术条件,为肝移植及其他治疗进行准备。
休克在儿科ICU的病死率,国内报道为42.2%,国外Hardaway[11]报道为50%;合并循环衰竭的胃肠功能障碍患儿的病死率可高达71.7%,本组与文献报道接近。儿童死亡常发生于入院后24 h内。如果重病的患儿在他们入院后不久立即开始相应的卫生保健和适当的治疗,许多这样的死亡可以避免[12]。有研究[13]发现在休克早期(48 h)使用有创监测血压更易早期诊断休克。任何有低血压的患儿若同时伴有组织灌注不足的表现,应考虑为休克,早期诊断、及时处理是改善预后的关键。其预防在于各种导致休克的病因及原发病的积极治疗,对有休克早期表现的患儿同时监测混合静脉血氧饱和度(SvO2)、动脉血乳酸水平及pH值、碱缺失在氧代谢监测中有肯定的价值,血浆降钙素原(PCT)检测对脓毒性休克早期诊断和治疗均有着指导意义。一旦休克发生,早期复苏势在必行,限制性液体复苏在感染性休克中可使患者尽早脱机,缩短ICU住院时间,能减少创伤失血性休克的远期病死率。
综上所述,急性胃肠功能衰竭是一组涉及多系统、发病机制复杂,病情演变迅速的临床综合征,其预后与多种因素有关,相对危险度大小依次为心血管、脑、肝脏系统衰竭及循环不良或休克。故在临床中对伴发胃肠功能障碍的患儿需动态评价各脏器损害程度,预测危重患者伴胃肠功能障碍面临死亡或严重并发症的危险,努力救治可预防死亡,注意保护多脏器的功能,同时密切监测休克早期表现。
[1]黎介寿.重视胃肠道功能障碍患者的营养问题[J].中华胃肠外科杂志,2012,15(5):4234-4234.
[2]中华医学会儿科学会急救医学组.小儿危重病例评分法(草案)[J].中华儿科杂志,1995,33(3):371-372.
[3]赵祥文.小儿胃肠功能障碍:小儿胃肠功能障碍概述[J].中国实用儿科杂志,2001,16(1):1-2.
[4]魏丹霞,刘明,姜莉芸,等.老年多器官功能不全综合征 274 例危险因素的分析[J].中华老年多器官疾病杂志,2009,8(1):4-7.
[5]Gass GD,Olsen GN.Preoperative pulmonary function testing to predict postoperative morbidity and mortality[J].Chest,1986,89(1):127-135.
[6]Kojima H,Sakurai S,Uemura M,et al.Adrenomedullin contributes to vascular hyporeactivity in cirrhotic rats with ascites via a release of nitric oxide[J].Scandinav J Gastroenterol,2004,39(7):686-693.
[7]虞德明,周建,孙诗黠,等.脑水肿发生机制及防治研究进展[J].中华神经外科疾病研究杂志,2008,7(3):203-205.
[8]朱世殊,张鸿飞,陈菊梅,等.影响儿童肝衰竭预后的相关因素分析[J].中华实验和临床病毒学杂志,2005,19(1):16-18.
[9]Engelmann G,Schmidt J,Oh J,et al.Indications for pediatric liver transplantation.Data from the Heidelberg pediatric liver transplantation program[J].Nephrology Dialysis Transplantation,2007,22(Suppl 8):23-28.
[10]聂新华.比较预防性与治疗性给予重组人白介素-11 对于 D-氨基半乳糖诱导急性肝衰竭的治疗效果[D].天津:天津医科大学,2013.
[11]Hardaway RM.A review of septic shock[J].Am Surg,2000,66(1):22-29.
[12]Duke T,Mason E.WHO guidelines on fluid resuscitation in children with shock[J].Lancet,2014,383(9915):411-412.
[13]林小红.休克早期患者有创和无创血压监测的比较[J].护士进修杂志,2008,23(3):265-266.
Risk factors of prognosis in children patients with gastrointestinal dysfunction and prevention measures*
JiangZhenxing,HuangJing,YuMengni,ZouFuli,WenJing,WangXingyong△
(DepartmentofICU,AffiliatedChildren′sHospitalofChongqingMedicalUniversity,Chongqing400014,China)
Objective To explore the risk factors influencing the prognosis in the children patients with acute gastrointestinal dysfunction and to seek its prevention measures.Methods The clinical data in 78 children.patients with acute gastrointestinal dysfunction were retrospectively analyzed.The clinical characteristics were compared between the death group and the survival group.The unconditioned Logistic regression analysis method was adopted to conduct the multivariate statistical analysis on the risk factors possibly influencing the prognosis.Results Among 78 children patients,36 cases died(46.2%).The multivariate unconditioned Logistic regression analysis showed that complicating systematic failures of cardiovascular system,brain,liver and poor circulation or shock were the risk factors of death,their relative risk degrees were19.17,10.28,10.09 and 10.07 respectively.Conclusion The factors influencing the prognosis in children patients with acute gastrointestinal dysfunction are the complicating cardiovascular,brain and liver failures and poor circulation systems or shock.
acute gastrointestinal dysfunction;prognosis;risk factors;prevention and treatment measures
:10.3969/j.issn.1671-8348.2015.13.025
重庆市卫生局基金资助(07-2-147)。
蒋振兴(1989-),硕士,主要从事小儿急性胃肠功能障碍方面的研究。
△通讯作者,E-mail:137183528@qq.com。
R725.7
A
1671-8348(2015)13-1799-02
2014-08-25
2015-02-26)

