急性阑尾炎的CT诊断及临床应用价值
唐俊军,黄宗良,王国良同济大学附属同济医院医学影像科,上海 200065
急性阑尾炎的CT诊断及临床应用价值
唐俊军,黄宗良,王国良
同济大学附属同济医院医学影像科,上海 200065
目的提高对CT在急性阑尾炎诊断中重要性的认识。方法 回顾性分析经手术病理证实的87例急性阑尾炎的CT表现。结果87例急性阑尾炎中,单纯性阑尾炎45例,阳性40例,阴性5例;化脓性阑尾炎28例,坏疽穿孔性阑尾炎7例,阑尾周围脓肿7例均出现相应的CT表现。CT表现为阑尾肿大,管径增粗,阑尾壁不同程度水肿,同时可合并周围炎性渗出或脓肿形成。结论 CT对急性阑尾炎的诊断及临床应用有很大的价值。
急性阑尾炎;多平面重建;体层摄影术;诊断
急性阑尾炎是由阑尾腔堵塞及细菌入侵而引发的一种炎症[1],是外科常见病及多发病,典型表现是转移性腹痛及麦氏点压痛、反跳痛等,但由于阑尾的位置不同,所表现出来的临床体征也不大相同,容易与其他急腹症相混淆。近年来由于多层螺旋CT(MSCT)及其重建技术在急腹症中的广泛应用,能够清晰显示阑尾的部位及邻近结构特点,对急性阑尾炎确诊提供了可靠诊断依据,为临床诊治提供强有力的辅助支持。
1 资料和方法
1.1 一般资料
收集2012年1月至2015年1月我院收治的经手术后病理证实的资料较完整的病例87例,其中男55例,女32例;年龄18~68岁,平均年龄39岁。临床表现为右下腹疼痛或转移性右下腹痛伴恶心、呕吐,发热等,实验室检查中白细胞总数及中性粒细胞均增高。本组87例患者中,79例行CT平扫检查,8例行增强CT检查。
1.2 检查方法
采用GE公司的Lightspeed 16排螺旋CT及东芝320排动态容积CT机进行扫描;扫描参数:16排CT为管电压120 kV,管电流250 mA,层厚1.25 mm,螺距1.25 mm;320排CT为管电压120 kV,管电流120~250 mA,扫描层厚0.5 mm,转速0.5 s/r。部分增强病例CT检查前禁食6~8 h,增强扫描对比剂采用优维显(370 mgI/ml)注射液,用量80~100 ml,注射速度为3.0 ml/s。
1.3 图像后处理
把扫描后的重建数据导入后台工作站,运用后处理软件行多平面重建(MPR)、最大密度投影(MIP)、容积重组(VR)等,以获取多平面的重建图像,观察阑尾的位置、形态,以及病变与周围组织的关系,提供急性阑尾炎的诊断依据。
2 结果
2.1 急性阑尾炎的分型
结合MSCT多平面重建及术后病理结果,我们把87例患者结合病理分型分为急性单纯性阑尾炎、急性化脓性阑尾炎、坏疽穿孔性阑尾炎及阑尾周围脓肿。单纯性阑尾炎45例,CT检查呈阳性者40例,5例呈阴性;化脓性阑尾炎28例,CT检查均为阳性;坏疽穿孔性阑尾炎7例,CT检查均为阳性;阑尾周围脓肿7例,CT检查均为阳性。
2.2 急性阑尾炎的CT表现
急性阑尾炎的CT征象:①阑尾增粗(直径>0.6 cm)、阑尾壁增厚、管状结构消失,边缘毛糙,密度接近邻近的肌肉组织,上述征象为急性阑尾炎CT诊断的直接征象,也是主要指标之一。阑尾外径越大,影像学提示阑尾炎的可能性就越大[2];②阑尾内结石;③周围炎性渗出,部分可见伴有淋巴结影显示;④盲肠内侧积液或结肠后筋膜增厚,CT还能清楚显示阑尾脓肿和炎性肿块等改变,有利于穿孔及非穿孔阑尾炎的鉴别;⑤阑尾腔外粪石、阑尾腔外气体、阑尾周围出现脓肿,为诊断阑尾炎穿孔较为特异性的征象[3]。各组具体表现如下。
2.2.1 急性单纯性阑尾炎
45例单纯性阑尾炎中,40例阑尾壁水肿,呈环形均匀增厚,阑尾直径均达6 mm(图1),其中23例周围伴有少许炎性渗出;5例阴性病例中,回顾性观察发现4例CT表现仅仅为阑尾壁轻度水肿且周围改变不明显,1例为无阳性征象。
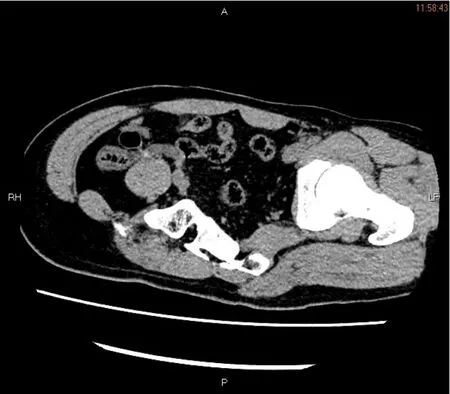
图1 急性单纯性阑尾炎Fig.1 Acute simple appendicitis
2.2.2 急性化脓性阑尾炎
28例化脓性阑尾炎中,阑尾均明显肿大、增粗,直径约8~24 mm,壁增厚(图2),其中18例壁增厚尚均匀,10例局部毛糙,管壁厚度稍欠均匀,病变周围脂肪间隙模糊,邻近筋膜增厚,14例腔内见高密度粪石影,9例可见少量盆腔积液。
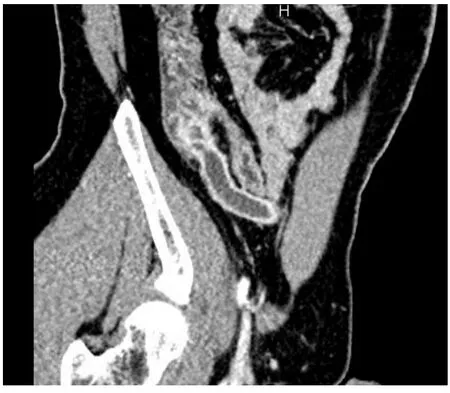
图2 急性化脓性阑尾炎Fig.2 Acute suppurative appendicitis
2.2.3 坏疽穿孔性阑尾炎
7例坏疽穿孔性阑尾炎中,4例可见明显增大的阑尾,3例阑尾结构显示不清,周围脂肪间隙模糊紊乱,仅2例显示局部壁略欠连续,考虑局部穿孔所致可能;7例病变周边均可见斑点状低密度气体影(图3),腹盆腔内可见少许积液影。
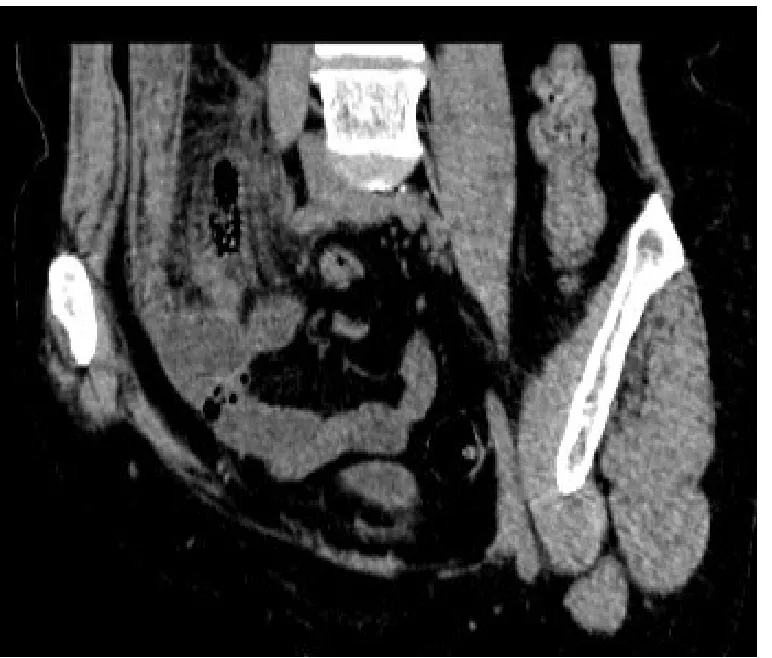
图3 急性坏疽性阑尾炎Fig.3 Acute gangrenous appendicitis
2.2.4 阑尾周围脓肿
7例阑尾周围脓肿中,2例可见肿大、模糊的阑尾,周围结构紊乱;5例未见确切阑尾显示,局部形成团块状不均质、边界不清的回盲部混合性包块(图4),其内可见少许积液或积气,邻近结构粘连,腹盆腔可见积液。
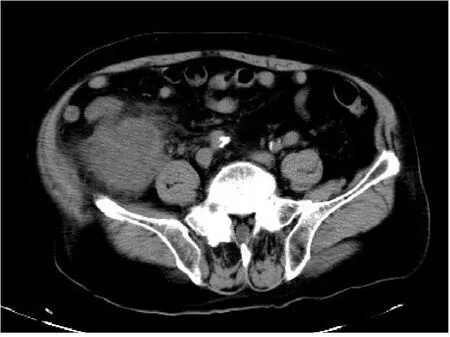
图4 阑尾周围脓肿Fig.4 Appendiceal abscess
3 讨论
3.1 急性阑尾炎的概述
阑尾是从盲肠下端后内侧壁向外延伸的一条细管状器官,长5~7 cm,根部较固定,尖端为游离盲端,游动性较大,位置不固定,可在回肠下、盲肠后、盲肠下、回肠前及回肠后等,以回肠下位和盲肠后位较多见,管径0.5~1.0 cm之间,随着年龄增长而缩小,易被粪石阻塞,形成阻塞性阑尾炎。阑尾系膜呈三角形或扇形,内含血管、神经、淋巴管及淋巴结等,由于阑尾系膜游离缘短于阑尾本身,致使阑尾呈钩形、S形或卷曲状等不同程度的弯曲,易使阑尾发炎。
急性阑尾炎是外科常见病,居各种急腹症首位,它可发生在任何年龄段。急性阑尾炎病理变化:①单纯性阑尾炎,阑尾早期病变,充血、水肿和白细胞浸润,腔内少量积液或积脓,镜下见病变黏膜及黏膜下层,局部上皮脱落、糜烂;②化脓性阑尾炎,阑尾高度肿胀、增粗,浆膜明显充血并有脓苔附着,镜下病变深达肌层和浆膜层,阑尾壁各层见大量中性粒细胞为主的炎细胞浸润,伴淤血、水肿;③坏疽性阑尾炎,阑尾管壁缺血、坏死、穿孔,有较多渗出液,静脉受累发生血栓性静脉炎,引起阑尾血液循环受阻,阑尾出现广泛性出血性梗死;④阑尾周围脓肿,脓肿穿破,脓液外溢,引起弥散性腹膜炎,局限在右下腹时,形成阑尾周围脓肿。
急性阑尾炎一般依据典型的临床体征及实验室检查能够确诊。由于阑尾位置因人而异,临床表现大不相同,有近三分之一的阑尾炎患者临床表现不典型,尤其一些育龄期女性急性阑尾炎的正确诊断率仅为35%[4]。也有其他一些病变酷似阑尾炎的临床表现,如不能及时发现和治疗,炎症累及周围形成化脓性阑尾炎及坏疽性阑尾炎,甚至弥漫性腹膜炎。为了减少外科剖腹探察阴性率且又不因诊断的延迟导致穿孔等并发症的发生,目前多数文献认为CT诊断急性阑尾炎符合率高,而MSCT多平面重组对急性阑尾炎的诊断更有帮助[5-6]。
急性阑尾炎的治疗方法分为手术及非手术治疗。通常部分单纯性阑尾炎可行保守治疗,阑尾周围脓肿一般采用非手术治疗,积极抗炎治疗后3~6个月再行手术,CT对于阑尾脓肿的确定有很大的价值,本组7例阑尾周围脓肿,均行规范治疗后再行手术治疗;其余各型急性阑尾炎一般于发病后3 d以内行手术治疗为佳,这样可以减少术后粘连及切口感染的概率。
3.2 急性阑尾炎的CT诊断及应用价值
3.2.1 急性阑尾炎的CT表现及分型
阑尾位置不恒定,可随盲肠位置异常而变化,因此在急性阑尾炎的诊断中,成功地识别阑尾至关重要[7]。MSCT结合重建可以很好地显示阑尾的位置及形态等。急性阑尾炎的CT直接征象为:阑尾肿大增粗(直径>6 mm);阑尾壁增厚;阑尾横截面上呈“同心圆”改变;阑尾边缘模糊、密度增高。间接征象为:阑尾周围肠系膜或腰大肌前方脂肪组织模糊、密度增高;阑尾钙化;阑尾周围脓肿。约30%的阑尾炎的CT诊断是不确切的,此外阑尾炎还需与其他急腹症如肠梗阻、急性肠穿孔等相鉴别,以及妇科、产科疾病相鉴别,而阑尾周围脓肿则需与腹部肿瘤相鉴别[8]。
急性阑尾炎的CT表现分型如下:①单纯性阑尾炎,阑尾轻度肿胀、增粗,直径达6 mm,阑尾壁水肿,呈环形均匀增厚,部分患者周围伴有少许炎性渗出;②化脓性阑尾炎,阑尾明显肿大、增粗,直径大于8 mm,壁不规则增厚,毛糙,周围脂肪间隙模糊,局部筋膜增厚,呈条索样或絮状改变,部分阑尾腔内见高密度粪石影;③坏疽穿孔性阑尾炎,阑尾明显增大,形态不规则,轮廓不清,周围脂肪间隙模糊紊乱,管壁因坏死穿孔,局部可见斑点状低密度气体影,阑尾周围及腹盆腔内可见少许积液影;④阑尾周围脓肿,阑尾失去正常形态,形成不均质、边界不清、形态不规则的回盲部混合性包块,其内可见积液或积气,与周围组织分界不清,腹盆腔可见积液[9]。本组87例急性阑尾炎中仅5例没有提出单纯性阑尾炎的诊断,分析其原因为:①2例病史提供不完善未引起诊断医师重视;②4例CT表现仅为阑尾壁轻度水肿且周围改变不明显,1例为影像表现阴性,因此可见典型的临床表现有助于病变的诊断。当临床表现不典型时,我们不应根据临床表现先入为主,还应按照一定的诊断流程逐一观察,以免漏诊,特别对于早期急性阑尾炎无明确炎症性变化的患者因密切随访,24 h后可再次CT检查。
特别需要引起重视的是老年人和儿童的急性阑尾炎。60岁以上急性阑尾炎患者阑尾壁薄,血管硬化,容易穿孔;老年人大网膜萎缩,穿孔后炎症不易局限,容易形成化脓性腹膜炎,患者临床表现不典型,对疼痛感觉迟钝,腹肌薄弱,防御功能减退,体温和白细胞升高均不明显,无转移性特点,由于腹肌萎缩,阑尾穿孔,腹膜刺激征也不明显;老年人常伴有心血管疾病、慢性肺疾病、胃肠疾病及代谢性疾病等,这些疾病与急性阑尾炎临床表现相混淆,增加了诊断上的难度。儿童大网膜发育不全,不能起到足够的保护作用,也不能清楚提供病史,病情发展较快且较重,右下腹体征不明显、不典型,有局部压痛及肌紧张;穿孔发生早,并发症和病死率较高,容易与右下腹肠系膜淋巴结炎、急性肠套叠、坏疽性胆囊炎等混淆。
因此应用MSCT结合重建技术对急性阑尾炎检出率较高,能够清晰、准确的显示阑尾炎及周围渗出、粘连以及阑尾周围有无脓肿形成等重要情况,可很大程度的避免误诊,为治疗方式的选择提供可靠的依据,尤其适用于老年人、儿童等临床症状不典型患者的阑尾炎检查。因此,MSCT及其重建技术的应用在临床对急性阑尾炎的诊断及治疗中有很大的价值。
3.2.2 急性阑尾炎的临床诊断及CT应用
目前多数急性阑尾炎的诊断仍以转移性右下腹痛或右下腹痛、阑尾部位压痛和血白细胞数增多三者为决定性依据。典型的急性阑尾炎均有上述很明确的症状和体征,如果CT改变明显则可据此准确作出诊断;如CT改变不明显也容易根据典型临床表现作出诊断。但对于临床上不典型的患者,CT改变不明显或较轻微时,往往诊断较为困难。
对于急性阑尾炎的诊断如何与CT检查相结合,我们大致总结了以下几点:①临床症状典型,可进一步观察CT表现,及时制定治疗方案,明确保守治疗或手术;②临床症状轻微或不典型时,可行CT检查予以排除;③临床有症状,CT检查可排除其他病变;④临床症状明显,CT检查可判定有无脓肿形成,以明确治疗手段。
3.3 急性阑尾炎的鉴别诊断
3.3.1 急性肠系膜淋巴结炎
多见于儿童,往往发生于上呼吸道感染之后,起病为腹痛,与急性阑尾炎相似,但很早出现高热,无转移腹痛病史,局部压痛也较广泛,无反跳痛和其他体征,而且儿童急性阑尾炎临床症状往往不典型,因此易于误诊。
3.3.2 Meckel憩室炎
Meckel憩室炎常有类似阑尾炎的临床表现,但憩室炎往往无转移性腹痛,局部压痛点也在阑尾点之内侧,多见于儿童,有黑便史,因为1/3 Meckel憩室中有胃黏膜存在。所以细致分析,可与急性阑尾炎相区别。
3.3.3 其他回盲部疾病
如回盲部结肠癌肿、回盲部结核等均可产生与急性阑尾炎相似的临床症状,CT检查可明确软组织肿块的情况,特别是增强检查,可帮助鉴别阑尾周围脓肿及回盲部肿瘤,避免误诊。
3.3.4 急性胰腺炎
急性胰腺炎引起弥漫性腹膜炎时与坏疽穿孔性阑尾炎有相似之处,容易误认为是阑尾炎。急性胰腺炎有血淀粉酶升高,CT检查也较易发现,因此易于鉴别。
[1] 赵峰.多层螺旋C T在急性阑尾炎诊断中的应用[J].现代医生,2011,27(16):2437-2439.
[2] 赵宇红.急性阑尾炎多层螺旋CT影像学表现及价值[J].河南医学研究,2013,22(6):911-913.
[3] 王浩,魏冉,王兰云,等.穿孔性阑尾炎与非穿孔性阑尾炎的CT鉴别诊断[J].医学影像学杂志,2012,22(1):106-110.
[4] Birnbaum BA,Jefdrey RB Jr.CT and sonographic evaluation of aeute right lower quadrant abdominal pain[J].AJR,1998,170 (1):361-370.
[5] Kim YJ,Kim Je,Kim HS,et al.MDCT with Coronal Reconstruction:Clinical Benefit in Evaluation of Suspected Acute Appendicitis in Pediatric Patients[J].AJR,2009,192(1):150-152.
[6] 王礼同,薛贞龙,李澄,等.MSCT多平面及曲面重组技术诊断急性阑尾炎[J].放射学实践,2008,23(6):643-646.
[7] 刘景旺,赵静,郭庆乐,等.64层螺旋CT曲面重建技术在急性阑尾炎诊断中的价值[J].中国医学影像学杂志,2011,19(8):585-588.
[8] 王银国,邓乾华.腹部急性炎性病变CT诊断[J].中国CT和MR杂志,2015,13(1):78-81.
[9] 时建军.急性阑尾炎CT诊断分析[J].影像技术,2015,7(1):48-50.
Clinical value of CT in diagnosis of acute appendicitis
TANG Junjun,HUANG Zongliang,WANG Guoliang
Department of Radiology,Tongji Hospital,Tongji University School of Medicine,Shanghai 200065,China
ObjectiveTo enhance the application value of CT in diagnosis of acute appendicitis.MethodsCT findings of 87 cases with acute appendicitis confirmed by surgery and pathology were retrospectively analyzed.ResultsThere were 87 cases of acute appendicitis,45 cases of simple appendicitis,28 cases of suppurative appendicitis,7 cases of gangrenous appendicitis,7 cases of appendiceal abscess.CT findings of 5 cases of simple appendicitis were negative. CT showed swelling of the appendix,edema of the appendix wall and the abscess of the appendix.ConclusionCT imaging is of great value in the diagnosis of acute appendicitis.
Acute appendicitis;Multi-planner reformation;Tomography;Diagnosis
R575
A
2095-378X(2015)02-0103-04
10.3969/j.issn.2095-378X.2015.02.009
唐俊军(1978—),男,上海人,主治医师,大学本科,研究腹部CT及MR的影像诊断;电子信箱:shtjj400@sina. com

