微型腹腔镜手术治疗小儿肠套叠2 8例体会
梁伟恒,李健全(.广东省广州市南沙区鱼窝头医院普外科,广东 广州 5400;.广东省高要市人民医院普外科,广东 高要 56040)
肠套叠是婴幼儿最常见的急腹症之一,临床表现为阵发性腹痛、恶心、呕吐、腹部包块及果酱样血便,治疗方法有非手术治疗及手术治疗。空气灌肠复位是首选的非手术治疗方式,复位成功率高达90%以上,但是仍有部分肠套叠患儿空气灌肠整复失败或空气灌肠禁忌而改为开腹手术,但创伤较大[1]。近年来,随着腹腔镜手术在小儿外科的广泛应用,使难复性肠套叠患儿的治疗有了更多选择。腹腔镜具有创伤小、恢复快的优点。笔者采用微型腹腔镜手术治疗经空气灌肠失败的小儿肠套叠28例,取得满意疗效,现报告如下。
1 资料与方法
1.1 一般资料:回顾性分析我院2010年6月~2013年6月收治急性难复性肠套叠患儿28例,于腹腔镜下行空气灌肠肠套叠整复术或肠套叠复位术,本组患儿设为观察组,男19例,女9例,年龄0.4~6.5岁,平均(5.5±2.3)岁。选择同期采用传统开腹手术的21例难复性肠套叠患儿作为对照组,男15例,女6例,年龄0.3~7.2岁,平均(5.1±2.8)岁。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。手术医师均具有多年小儿腹腔镜外科工作经验,能够熟练进行小儿腹腔镜手术。
1.2 纳入标准及排除标准:①原发性肠套叠。②手法复位或钡剂、空气灌肠复位失败者。③发病时间<48 h。④全身情况无显著不良者,如严重脱水、精神萎靡、高热或明显腹胀、休克等表现。⑤排除肠穿孔,伴有高热、脱水、酸中毒、水样血便等,合并严重心、肺疾病患儿。
1.3 手术方法:观察组术前常规置胃管,均全身麻醉,脐部开放式切口放置第1个3 mm Trocar,缓慢注入CO2,压力维持8~12 mm Hg(1 mm Hg=0.1333 kPa)。置入30度腹腔镜,在腹腔镜监视下于下腹正中偏左及右下腹分别穿刺3 mm Trocar。置入腹腔镜明确肠套叠部位,无损伤钳交替挤压套叠头部使肿块后退,若复位困难时可适当牵拉远侧肠管直至复位,复位后观察肠管血运情况。若有坏死、穿孔则行肠管切除。腔镜组中若出现意外损伤或复位失败则中转开放手术。开腹组采用气管插管全身麻醉,仰卧位,常规留置尿管,于右下腹行横行探查切口,直视下行肠套叠复位术。
1.4 观察指标:分析两组手术时间、术中出血量、术后胃肠道恢复时间、住院费用及住院时间,并观察记录并发症发生情况。
1.5 统计学方法:使用SPSS 17.0对各项资料进行统计、分析,以P<0.05为差异有统计学意义。
2 结果
所有患儿均顺利完成手术。腔镜组与开腹组均无死亡病例。腔镜组在住院时间、术中出血量、术后胃肠功能恢复时间较开腹组明显减少(P<0.05),而住院费用方面则明显增加(P<0.05)。两组在手术时间方面差异无统计学意义(P>0.05)。腔镜组术后短期内无并发症发生,开腹组术后1例切口感染,经换药治疗后切口愈合。所有患儿随访12~24个月,平均18个月,无一例复发,无脐疝及肠梗阻等并发症。两组主要的手术指标比较见表1。
表1 两组主要手术指标的比较(± s )
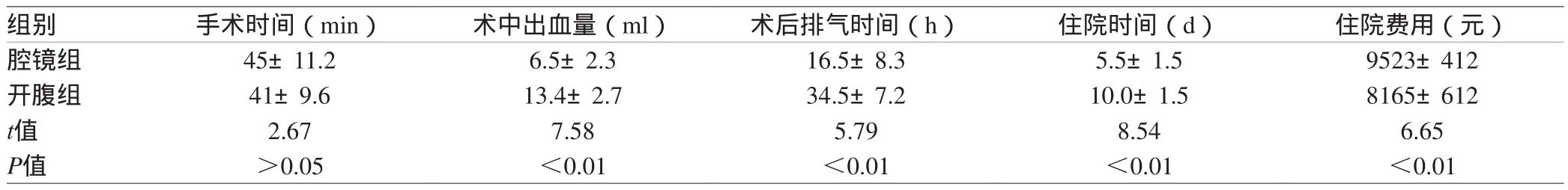
表1 两组主要手术指标的比较(± s )
组别 手术时间(min) 术中出血量(ml) 术后排气时间(h) 住院时间(d) 住院费用(元)腔镜组 45±11.2 6.5±2.3 16.5±8.3 5.5±1.5 9523±412开腹组 41±9.6 13.4±2.7 34.5±7.2 10.0±1.5 8165±612 t值 2.67 7.58 5.79 8.54 6.65 P值 >0.05 <0.01 <0.01 <0.01 <0.01
3 讨论
急性肠套叠是婴儿期一种特有的疾病,1岁以内最多见,尤其以4~10个月婴儿更多见。2岁以后随年龄增长发病率逐年下降减少,5岁以后罕见。其主要表现为疼痛、腹部包块及血便。约95%的小儿肠套叠为原发型,在发生肠套叠的肠段附近找不出明显的器质性病变;约5%的病例为继发型,多见于儿童。套叠类型多为回肠结肠型,回肠回肠型约占10%,多发性肠套叠罕见。有研究认为绝大多数肠套叠的诱发点是增厚的肠壁淋巴组织[2]。如果腹腔镜下发现回肠末端系膜处肿大的淋巴结直径超过1 cm则行镜下切除。对于发病24 h以内,或发病在24~48 h,但一般情况较好的肠套叠患儿,X线监视下空气灌肠或液体灌肠复位是首选的治疗方式,成功率可达90%以上。国内刘素琴等研究能48 h内发现的患儿全部均能空气灌肠复位成功,但缺点是X线对儿童健康不利,间接征象不可靠。有时不能及时发现肠穿孔等严重的并发症其主要表现为疼痛[3]。对于空气灌肠复位失败、病程超过48 h、有腹膜刺激征,疑肠坏死穿孔或反复发作疑器质性病变者,需采取手术治疗。以前多为剖腹探查肠套叠复位术,对患儿创伤较大[4]。近年。随着腹腔镜技术的逐渐成熟,利用腹腔镜行肠套叠复位已成为可能[5]。与传统的开腹手术相比较,腹腔镜肠套叠复位术有以下优点:①在腹腔内寻找病变部位并确立诊断的过程创伤极小,避免开放手术较大的切口及较多的出血,避免开放手术肠管表面的损伤及体液的蒸发,减少对全身生理代谢的打击,有利于术后肠功能的恢复。②腹腔镜的镜头可以深入到腹腔内,镜下视野广,可以很快找到套叠肠管并确定肠套叠类型。③术后切口感染、切口疝、伤口裂开或粘连性肠梗阻等开腹手术较常见的并发症明显减少。④某些空气灌肠显示复位失败或复位不确切,而肠管实际上已经复位的患儿,腹腔镜手术探查可以发现上述情况而避免开腹手术。⑤可对腹腔内脏器进行全面探查,及时发现美克尔憩室、肠息肉、肿瘤等导致继发型肠套叠的病理情况,并进行相应处理,避免再次手术。
小儿腹腔镜操作时,应注意到小儿腹壁薄、腹腔容积小、组织脆嫩的特点。由于患儿腹腔容积较小,且肠管扩张,所以从脐部开放式切口放置第1个trocar较为安全,可避免腹腔穿刺导致腹腔脏器的医源性损伤。对于婴幼儿腹腔镜手术,腹腔内空间小,常因术野暴露不清而影响操作,患儿的腹内气压维持在8~12 mm Hg较为合适。如果气腹压力过低穿刺容易损伤肠管和暴露困难,气腹压过高则影响心肺功能。钳夹时一定要使用无损伤的肠钳、弹簧钳。不能使用普通的分离钳,且操作要尽量轻柔,要细心并有耐心。因小儿肠壁薄且套叠处肠管水肿、质脆,用力过大或用分离钳极易引起肠管严重损伤。腹腔镜直视下难以复位时,辅助空气灌肠,此时经肛门插入适当规格的Foley管,充好气囊,经肛管进气,同时用一把肠钳牵拉套叠部远端肠管,另一把肠钳多次挤压套叠肠管头部,借助气体压力和进入套叠肠管折叠间隙的气体,缓慢将套叠肠管复位。虽然腹腔镜手术优越性明显,但并不是所有病例都适合。腹腔镜肠套叠复位术需严格掌握手术适应证和禁忌证,对于出现精神萎靡、水样血便、脱水、酸中毒、腹胀、高热等,或术前拍摄X线片提示肠穿孔、腹膜炎的存在,或确定肠内息肉等肿物导致肠套叠,仍应尽快开腹手术。腹腔镜下复位困难、操作时间过长或发现肠穿孔等情况应及时中转开腹。
笔者认为,腹腔镜下肠套叠复位术,可复位绝大多数难复性肠套叠,安全可靠,同时具有腹腔镜手术创伤少,恢复快等微创优点,可望在临床推广应用。
[1] Kia KF,Mony VK,Drongowski RA,et al.Laparoseopic vs open surgical approach for intussusception reguiring operative intervention[J].J Pediatr Surg,2005,40(1):281.
[2] 彭 晶,赵亚平,张 庆,等.超声评价儿童复发性肠套叠与肿大的肠系膜淋巴结的关系[J].中华医学超声杂志,2010,7(12):2151.
[3] 刘素琴.婴幼儿肠套叠6 0例临床分析[J].吉林医学,2013,34(2):282.
[4] 蒋跃先.845例小儿急性肠套叠诊治体会[J].临床小儿外科杂志,2007,6(2):72.
[5] Chowbey PK,Panse R,Sharma A,et al.Elective laparoseopic in diagnosis and treatment of recurrent small bowel obstruction[J].Surg Laparosc Endosc Percrtan Tech,2006,16(6):416.

