妊娠期糖尿病血糖控制水平对母婴结局的影响探讨
张建亚
江苏省张家港市中医医院妇产科,江苏张家港 215600
妊娠期糖尿病(GDM)是指孕妇在怀孕过程中会出现糖耐量降低的情况,导致出现糖尿病。我国妊娠期糖尿病的发病率在2.31%~2.88%之间[1],低于全球平均水平。妊娠期糖尿病可以引起死胎、早产、流程、羊水过多,甚至是新生儿低血糖和新生儿免疫水平低下等并发症。妊娠期糖尿病的发病机制目前尚没明确,但其属于多因素疾病[2]。对妊娠期糖尿病的治疗,目前通常采用饮食控制血糖,除非必要,一般不使用胰岛素。因此,妊娠期糖尿病孕妇要对自己的日常饮食多加注意,严格控制血糖,且妊娠期糖尿病产妇的分娩时间以孕37~40 周为宜。该研究选取2012年5月—2014年4月期间该院收治的80 例妊娠期糖尿病孕妇为研究对象,现将临床效果总结报道如下。
1 资料与方法
1.1 一般资料
回顾分析从2012年5月—2014年4月期间该院收治的妊娠期糖尿病孕妇80 例,年龄分布19~36 岁,平均年龄为(27.17±2.73)岁;产次1~3 次,平均(1.03±0.24)次。根据血糖控制情况将80 例孕妇进行分组,血糖控制达标的分为血糖达标组(n=58),血糖控制不达标分为血糖不达标组(n=22)。随机选取同期的经糖筛查试验正常没有糖尿高危因素的30 名健康孕妇作为对照组(n=30),年龄分布21~36 岁,平均年龄为(28.02±2.66)岁;产次1~3 次,平均(1.25±0.64)次。3 组孕妇在一般资料上差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
孕妇早期检查孕妇的空腹血糖值,若出现2 次空腹血糖值≥5.6 mmol/L,可诊断为妊娠期糖尿病。空腹血糖值正常者需在孕24~28 周进行口服葡萄糖耐糖试验,将75 g 葡糖糖溶于300 mL蒸馏水中给予空腹孕妇,孕妇在5 min 内服用完毕。抽取服用葡萄糖后1、2 h 的静脉血测血糖值,若出现服糖后1 h 血糖值≥10 mmol/L 或服糖后2 h 血糖值≥8.5 mmol/L,也可诊断为妊娠期糖尿病[3]。
1.3 治疗方法
严格控制妊娠期糖尿病孕妇的饮食,主要采用饮食治疗。尽量限制糖类的摄入,以五谷、根茎和豆类等粗粮为主食,可配合使用牛奶、禽蛋等补充蛋白质。针对自身体重和日常活动水平,制定合适的食谱,孕中期后需增加热量3%~8%。其中糖类占40%~50%,蛋白质占20%~30%,脂肪占30%~40%。同时配合适当的运动。若然血糖经饮食治疗仍未达标则需要遵医嘱使用胰岛素。
1.4 血糖控制标准
孕妇没有明显的饥饿感,空腹血糖值为3.3~5.6 mmol/L,餐后2 h 血糖值4.4~6.7 mmol/L,夜间血糖值4.4~6.7 mmol/L,糖化血红蛋白检查为4%~6%尿酮体检查呈阴性。
1.5 统计方法
计量数据均以均值±标准差标示,用SPSS 16.0 进行统计学分析。两组数据之间的比较采用t 检验,P<0.05 表示两组数据有差异具有统计学意义。计数资料采用χ2检验,P<0.05 表示数据差异具有统计学意义。
2 结果
血糖不达标组的妊娠期高血压、高胆红素血症、羊水过多、早产儿、生殖道感染和产后出血等并发症发生率高于血糖达标组和对照组(P<0.05)。血糖达标组和对照组在妊娠期高血压、高胆红素血症、羊水过多、早产儿、生殖道感染和产后出血等并发症方面差异无统计学意义(P>0.05)。
血糖不达标组产妇并发症发生率高于血糖达标组和对照组,而血糖达标组与对照组母亲并发症情况无太大差异,具体结果如表1所示。
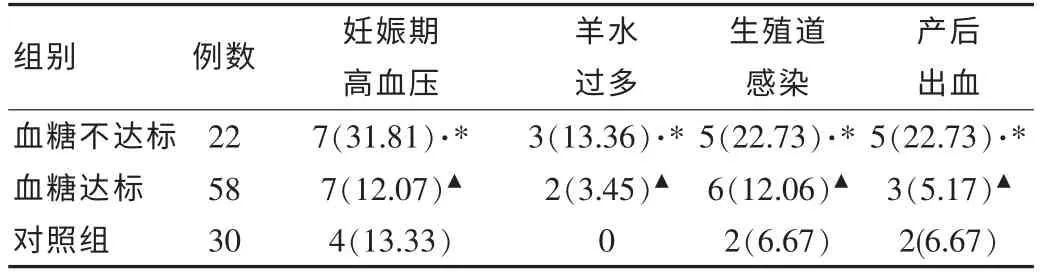
表1 3 组妊娠及产褥期并发症情况[n(%)]
血糖不达标组围生儿并发症发生率高于血糖达标组和对照组,而血糖达标组与对照组母亲并发症情况无太大差异,具体结果如表2所示。
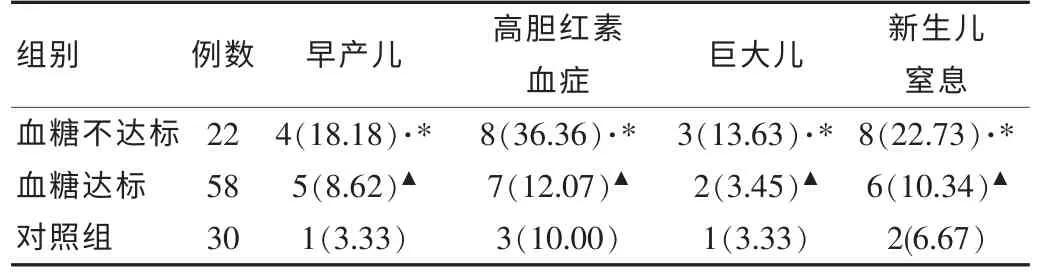
表2 3 组妊娠及产褥期并发症情况[n(%)]
3 讨论
控制好妊娠期糖尿病孕妇的血糖水平能有效减少并发症的发生,对母婴的安全十分重要。妊娠期糖尿病孕妇的主要严重并发症是生殖道感染和产后出血,发病率高都达20%。产后出血是孕妇四大死亡原因之一,应加以重视。而对于新生儿的影响莫过于高胆红素血症。高胆红素血症是多因素疾病,存活者2/3 留有永久性神经系统后遗症[4],明显妊娠期糖尿病是高胆红素血症的危险因素。羊水过多发病率约为0.5%~1%,合并糖尿病的患者发生率高达20%,而且无明显的症状。羊水过多的产妇剖宫产、胎盘早剥、产后出血、胎儿畸形死亡、脐带脱垂、脐带绕颈、巨大胎儿高于羊水正常产妇。该院对严重羊水过多的产妇给予吲哚美辛治疗,病情均得到有效控制。研究指出中药治疗羊水过多可能具有一定的疗效[5],暂时并没发现中药治疗会出现严重的并发症,这是个新的研究方向。使妊娠期糖尿病孕妇血糖值控制在标准情况,可以使并发症发生率下降,与健康孕妇无异。
妊娠期糖尿病的发病诱因尚未完全明确,但研究指出GDM具有家族遗传性,可能与基因有关,另外营养因素中肥胖是主要诱因,妊娠期前BMI 增加可以预示GDM 孕妇需要接受胰岛素治疗[6]。由于病因不明确,只可以采用治标的方式控制血糖值,如饮食控制以及运动治疗,必要时注射胰岛素,一般情况不建议口服胰岛素。
[1]Constan DR,Lowe LP,Metzger BE,et al.The hyperglycemia and adverse pregnancy outcome(HAPO)study:paving the way for new diagnostic criteria for gestational diabetes mellitus[J].Am J Obstet Gynecol,2010,202(6):654.
[2]张娅,徐先明.妊娠期糖尿病病因学研究进展[J].中国实用妇科与产科杂志,2013(4):299-302.
[3]魏玉梅,杨慧霞.妊娠期糖尿病诊断标准变迁[J].中国实用妇科与产科杂志,2013(4):295-298.
[4]孙长琴.新生儿高胆红素血症研究新进展[J].海南医学,2009(S3):296-299.
[5]周芬,郝玉芳,陈岩,等.中药治疗羊水过多系统评价与Meta 分析[J].北京中医药,2013(1):18-23.
[6]Ogonowski J,Miazgowski T,Kuczynska M,et al.Pregravid bodymass index as a predictor of gestational diabetes mellitus[J].Diabet Med,2009,26(4):334.

