质量控制体系在提高浅静脉留置针输液质量中的应用
叶政君,黄 琼
静脉留置针操作简单,可以减轻因反复穿刺而给病人带来的痛苦,减少护士工作量,现已被广泛应用于临床[1]。但是,由于各种因素引起留置时间短、并发症发生而使输液质量降低,不但给病人带来痛苦,增加医疗费用,还影响护患关系。因此,静脉留置针的规范化留置及维护一直是护理管理工作的重点,我院自2012年10月起实施了静脉留置针的质量控制体系,取得良好效果,现报告如下。
1 对象与方法
1.1 对象 我院为三级甲等综合性医院,共39个科室,开放床位1700张,本次质量控制体系在全院所有科室内应用。
1.2 质量控制方法
1.2.1 现状调查 2012年10月—11月对院内所有科室进行调查,了解医院静脉输液治疗的整体水平以及存在的风险和问题。调查的重点内容为:①输液工具的选择;②输液穿刺部位的选择;③导管的固定;④导管的维护情况;⑤各种输液通路的安全连接;⑥浅静脉留置针的留置时间、拔针原因;⑦病人的接受度和满意度等。将所收集到的资料进行汇总和分析,得出我院静脉留置针使用过程中的主要问题包括:①敷贴维护欠佳、固定不规范;②输液部件的安全连接问题;③导管维护欠佳;④穿刺部位不正确;⑤输液工具选择不合理;⑥静脉输液相关并发症。
1.2.2 建立质量控制体系
1.2.2.1 成立质量控制小组 成立以护理部主任为组长,科护士长为副组长,护士长、质控员为组员的质控小组,质控员每个科室1名或2名,质控员为本科室静脉穿刺技术熟练、人际沟通能力良好、具有5年以上临床经验的护士,由质控员每天对科室内的留置针进行评估和检查,发现问题及时进行记录和纠正。我院质量控制小组设组长1人,副组长3人,组员共78人。
1.2.2.2 建立静脉输液治疗临床标准 以《2011美国INS静脉输液治疗实践标准》[2]为指导,建立静脉治疗临床操作规范,进行院内静脉治疗操作标准的统一。重点内容包括:输液工具的选择标准;静脉输液穿刺部位的正确选择;导管维护的标准;临床常用刺激性药物列表;敷贴的维护和管理标准;输液装置的安全连接规范等。将统一后的操作标准印发到每个科室进行学习和培训。
1.2.2.3 开展静脉输液治疗整体化解决方案系列课程培训按照统一后的静脉输液治疗临床标准,针对基线调查时发现的具体问题,由护理部组织,开展专业培训,邀请相关专家对质控小组全体成员进行维护知识讲课和穿刺操作指导,每月2次,共4次,质控小组组员于培训后1周内进行本科室全体护士培训与考核。
1.2.2.4 进行月质量检查 质控小组开展每月1次的全院临床静脉治疗质量检查,监督标准的执行情况。具体做法为抽查每个科室的留置针护理质量,不合格时要求质控员于检查结束后立即整改,并对每个科室的留置针质量进行记录,给予排名,并在每月的护理部例会上进行表扬和批评,纳入绩效考核,分析产生原因,并讨论解决方案。
1.2.2.5 建立穿刺日记 要求每位护士每天记录穿刺日记,内容包括当天的穿刺数量、穿刺针类型、成功率、重新穿刺的原因、与病人及家属的沟通过程、病人的反应等,并要求护士进行反思:我的穿刺方式是否符合规范?是什么原因造成了重新穿刺?对护患关系是否造成了影响?并对照前几天所写的日记来进行反思:我的操作方法是否更规范?还有哪里不足?采取的沟通方式是否合适?应该怎么改进?并将心得体会记录下来。
1.2.2.6 小组讨论 在科内每周的例会上进行小组讨论。①榜样学习:请本周内穿刺质量最好的护士或病人最满意的护士进行心得体会的报告,大家共同讨论学习其经验;②失败归因:列举检查不合格或因穿刺不当引发护患冲突和纠纷的事例进行分析,找出原因和对策,避免再次发生类似事件;③心得交流:大家将这段时间的心得体会进行交流,相互学习。
1.3 观察指标 将2012年10月的基线调查结果与实施质量控制体系6个月后,即2013年4月的静脉留置针平均留置时间、浅静脉留置针相关并发症的发生情况、病人的满意度和接受度进行比较与分析。
1.4 统计学方法 将所得数据输入SPSS 13.0统计软件包进行统计学描述和分析,计量资料采用t检验,计数资料采用χ2检验或非参数检验,以P<0.05为差异有统计学意义。
2 结果
2.1 实施质量控制体系前后静脉留置针的留置情况(见表1)
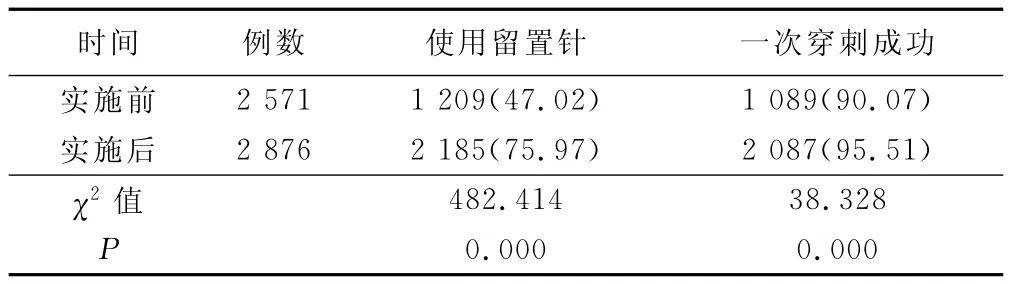
表1 实施质量控制体系前后静脉留置针的留置率和一次穿刺成功率比较 例(%)
2.2 实施质量控制体系前后静脉留置针的平均留置时间(见表2)
表2 实施质量控制体系前后不同区域病人静脉留置针平均留置时间(±s) d
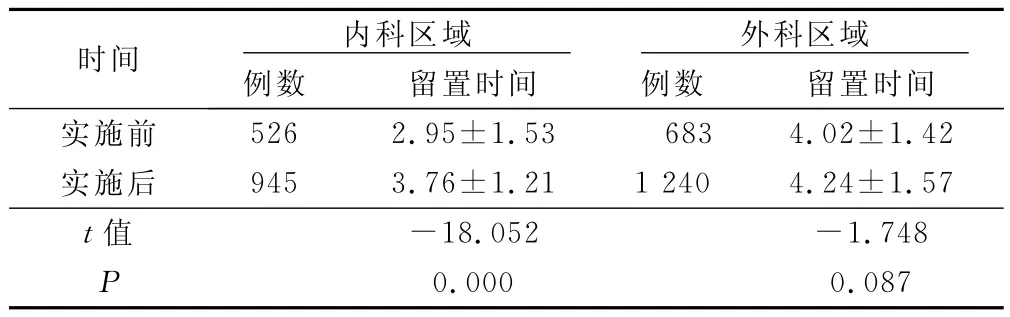
表2 实施质量控制体系前后不同区域病人静脉留置针平均留置时间(±s) d
时间 内科区域 外科区域例数 留置时间实施前 526 2.95±1.53例数 留置时间683 4.02±1.42实施后 945 3.76±1.21 1240 4.24±1.57 t值 -18.052 -1.748 P 0.000 0.087
2.3 实施质量控制体系前后浅静脉留置针相关并发症的发生情况 浅静脉留置针相关并发症包括穿刺点红肿、液体渗漏、导管堵塞、机械性静脉炎、化疗性静脉炎。实施质量控制体系后,我院病人穿刺点红肿、液体渗漏、导管堵塞、机械性静脉炎的发生率均降低,而化疗性静脉炎发生率无明显改变。具体结果见表3。

表3 实施质量控制体系前后浅静脉留置针相关并发症发生情况 例(%)
2.4 病人的满意度和接受度 两组均抽取一定人数的病人进行满意度调查,结果见表4。
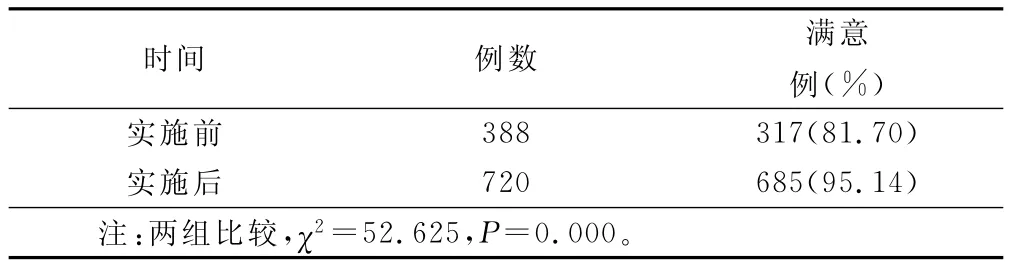
表4 实施质量控制体系前后两组病人对静脉穿刺的满意度
3 讨论
静脉输液质量是护理管理工作的重点,输液质量的好坏直接关系到病人的生命安全和疾病的治疗效果,在静脉留置针广泛普及应用的今天,静脉留置针的质量控制就成了护理管理工作的重中之重。我院在充分调查研究的基础上,制定出一套静脉留置针输液质量控制体系,从护理部、科室、个人等层面进行质量控制和监督,不但提升了静脉留置针的规范化留置及维护水平,而且拉近了护患关系,取得了较为满意的效果。
本研究结果显示,实施质量控制体系后,我院的留置针使用率有很大程度的提高,其原因是以《2011美国INS静脉输液治疗实践标准》为指导,建立了“静脉输液治疗临床标准”,该标准规定,头皮钢针仅适用于单次/单剂量输液、非刺激性药物的输注。在以往的工作中,很多病人不理解、不接受静脉留置针,因此,留置针的使用率偏低,而经过该标准的学习和应用,护士在工作之前耐心向病人解释留置针的原理和优点,得到了病人的接受和认可。
“静脉输液治疗整体化解决方案”课程的开展,大大提高了我院护士的规范化穿刺质量和维护知识,本研究结果显示,一次穿刺成功率由原来的90.07%提升至95.51%,避免了病人二次穿刺的痛苦,减轻了护士工作量,同时也降低了医疗资源浪费,避免了潜在的护患纠纷。Baldursdottir等[3,4]的研究均显示,病人感知到的护士对他们的关怀程度与护士的操作技能呈正相关,尤其是穿刺技术,直接影响到病人对护理工作的满意度。
通过质量控制体系的实施,我院内科区域病人静脉留置针的平均留置时间有大幅度提高,而外科区域的平均留置时间提高不明显。分析原因后认为,外科区域的病人血管基础相对较好,因此静脉留置针在出现更换指证前可以保留相对较长的时间。这个结果与Rickard等[5]的研究结果相似,且Rickard等[5]研究还表明,恰当地维护静脉留置针,在不出现临床并发症的情况下留置时间延长,与常规72h更换留置针相比,每位病人在静脉输液中平均可节省7.58元的医疗费用。质量控制体系的实施也降低了留置针相关并发症的发生,病人穿刺点红肿、液体渗漏、导管堵塞、机械性静脉炎的发生率均降低。Boyd等[6]通过在院内实施“PVC计划”,即每周的质量监督和反馈、每月的小组会议等各种措施落实静脉留置针的规范化护理,取得了良好效果,与本研究结果一致。我院化疗性静脉炎的发生率无明显改变,分析后认为,一直以来我院对化疗性静脉炎的控制比较严格,基线发生率本来就低,因此干预前后并无太大改变。
通过建立穿刺日记和每周的小组讨论,护士的学习热情被强烈地激发,经过自身的反思和同事之间的榜样学习,在我院形成了一种积极的氛围,努力地提升自身的穿刺技术和维护知识,很多护士长反映,在交班的时候,大家都会自然地去关注留置针的维护质量,讨论是否有不合适的地方,并及时维护。肯尼迪说过:企业文化是一种价值观和氛围,具有巨大的力量,使其内部人员团结一致、互相影响。在我院这种积极的文化氛围促使护士互相鼓励、带动和监督,增进了护士之间的团结和协作,推进了我院护理事业的发展。
只有护士为病人提供了精湛的技术和优秀的服务,才能得到病人的认可和信任,否则,必然导致护患关系紧张。通过质量控制体系的实施,我院静脉留置针输液质量得到了很大的提升,提高了护理服务水平,也拉近了护患关系,具有十分积极的意义,值得在护理管理工作中推广。
[1] 张晓静.国内静脉留置针临床应用进展[J].中华护理杂志,2002,37(3):219-221.
[2] Society IN,Alexander M.Infusion nursing standards of practice[M].[s.l.].Infusion Nurses Society,2011:6-20.
[3] Baldursdottir G,Jonsdottir H.The importance of nurse caring behaviors as perceived by patients receiving care at an emergency department[J].Heart Lung,2002,31(1):67-75.
[4] Jacobson AF,Winslow EH.Variables influencing intravenous cath-eter insertion difficulty and failure:An analysis of 339intravenous catheter insertions[J].Heart Lung,2005,34(5):345-359.
[5] Rickard CM,Webster J,Wallis MC,et al.Routine versus clinically indicated replacement of peripheral intravenous catheters:A randomised controlled equivalence trial[J].Lancet,2012,380(9847):1066-1074.
[6] Boyd S,Aggarwal I,Davey P,et al.Peripheral intravenous catheters:The road to quality improvement and safer patient care[J].J Hosp Infect,2011,77(1):37-41.

