依达拉奉联合脑蛋白水解物治疗老年大面积脑梗死的临床研究
杨辉
(海南省琼海市人民医院神经内科,琼海 571400)
大面积脑梗死是由脑动脉主干阻塞所致,CT呈现大片状低密度阴影,多为脑叶或跨脑叶分布,脑组织损害范围较大。临床上除表现脑梗死的一般症状外,还伴有意识障碍及颅内压增高,具有起病急骤、进展迅速、病情危重、致残致死率高的特点[1]。大面积脑梗死治疗关键是控制颅内压,降低脑水肿,防止脑疝形成,促进病变脑组织功能恢复。治疗方法包括控制血压、血糖和血脂水平的规范化二级预防药物治疗以及溶栓治疗、抗血小板聚集及抗凝药物治疗、神经保护剂治疗、血管内介入治疗和手术治疗等特殊治疗。近年来病理研究[2]表明,自由基所致脑组织损害已被公认为是缺血所致脑损害的发病机制之一,自由基清除剂亦是近年来神经保护剂的研究热点。依达拉奉是一种新型自由基清除剂,能阻止脑水肿和脑梗塞进展,缓解神经症状,抑制迟发性神经元死亡,降低病死率,但对患者的神经功能恢复作用有限。脑蛋白水解物能以多种方式作用于中枢神经,调节和改善受损神经元代谢,对脑梗死患者的神经功能恢复有促进作用。笔者分析我院神经内科2010年6月~2012年6月治疗的老年大面积脑梗死患者124例,现报道如下。
1 资料与方法
1.1 临床资料
回顾性分析2010年6月~2012年6月我院收治的老年急性脑梗死患者124例,依据全国第四届脑血管病学术会议制定的脑梗死诊断标准[3],并经头颅CT和MRI检查证实。所有患者按入院先后顺序随机分成观察组和对照组各62例,观察组:男34例,女28例;年龄60~78岁,平均(62.8±10.4)岁;病程4~21h,平均病程(9.5±3.7)h;梗死灶最大面积24~41cm2,平均(35.02±13.24)cm2;神经功能缺损评分(NDS)(24.6±6.9),日常生活能力评定(ADL)(47.1±12.8)。对照组:男32例,女30例;年龄40~74岁,平均(54.1±14.8)岁,病程5~24h,平均病程(10.1±4.9)h;梗死灶最大面积23~40cm2,平均(33.18±11.96)cm2;神经功能缺损评分(NDS)(23.1±7.2),日常生活能力评定(ADL)(46.3±13.6)。两组患者在性别、年龄、病程、梗死灶最大面积、NDS以及ADL评分等方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
大面积脑梗死的诊断标准[4]为:1)CT或 MRI扫描示梗死范围超过大脑中动脉供血区的一半,或多支血管供血区梗死即大脑中动脉(MCA)+大脑前动脉(ACA)/大脑后动脉(PCA)区梗死;2)CT或MRI扫描示局部脑肿胀,中线结构向对侧移位>5 mm,基底池和侧脑室受压;3)有意识障碍、肢体偏瘫或早期小脑幕裂孔疝的表现;4)排除有颅内出血史或严重出血倾向,严重心肝肾功能不全或严重糖尿病史,妊娠或哺乳期妇女等。
1.3 治疗方法
两组患者均给予常规治疗:1)卧床休息,鼻管吸氧或面罩吸氧,加强护理;2)定期做脑电图、血常规、凝血功能检查,必要时监测毛细血管压和静脉压等;3)调控血压:收缩压<180mmHg或舒张压<110 mmHg,不需降压治疗;收缩压>220mmHg或舒张压>120mmHg,给予缓慢降压治疗;4)控制血糖:急性卒中高血糖可加重脑损害,如血糖超过11.1 mmol/L,应用胰岛素降糖,将血糖控制在8.3 mmol/L以下;5)维持水、电解质、酸碱平衡,处理相应并发症。
对照组在常规治疗基础上给予果糖二磷酸钠注射液100mL及胞二磷胆碱注射液0.75g(加入生理盐水250mL)静脉滴注,2次/d;观察组在常规治疗基础上给予30mg依达拉奉注射液(溶于0.9%生理盐水100mL中)静脉滴注,2次/d,同时予以脑蛋白水解物粉针60mg(溶于5%葡萄糖液250mL中)静脉滴注,1次/d,连续治疗14d。
1.4 观察指标及评价标准
根据全国第四届脑血管病学术会议制定的NDS和ADL[3],于治疗前、治疗14d后分别评定。治疗前、治疗后7d和14d分别采集肘静脉血,采用酶联免疫法测定血清神经元特异性烯醇酶(Neuron-specific enolase,NSE)、S-100β和基质金属蛋白酶(matrixmetalloproteinases,MMP)-9 水平。采用Glasgow预后分级(GOS)评分标准[5]评定患者3个月后的恢复情况。
1.5 统计学方法
采用SPSS 17.0软件进行数据统计分析。计量数据以均数±标准差(±s)表示,采用t检验;计数资料以百分数表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 NDS和ADL
两组治疗前的NDS和ADL评分比较,差异无统计学意义(P>0.05);治疗后NDS和ADL评分与治疗前比较,均有不同程度改善(P<0.05);联合用药后观察组的改善程度均明显优于对照组(P<0.05)(见表1)。
表1 两组患者治疗前后NDS和ADL评分比较(±s)

表1 两组患者治疗前后NDS和ADL评分比较(±s)
组别 n NDS评分治疗前 治疗后ADL 评分治疗前 治疗后观察组62 24.6±6.9 15.4±5.3 47.1±12.8 86.2±17.5对照组 62 23.1±7.2 19.6±4.2 46.3±13.6 72.9±15.8 t值 0.218 3.516 0.194 4.286 P值 >0.05 <0.05 >0.05 <0.05
2.2 治疗前后血清 NSE、S-100β和 MMP-9水平比较
治疗前观察组和对照组患者血清NSE、S-100β以及 MMP-9水平比较,差异无统计学意义(P>0.05);与治疗前比较,治疗3d、7d和14d后两组血清NSE、S-100β以及 MMP-9水平差异均有统计学意义(P<0.05);与对照组比较,治疗后第3、7天观察组各项指标水平均较低(P<0.05);第14天两组血清NSE和S-100β比较,差异无统计学意义(P>0.05),但血清 MMP-9比较,差异有统计学意义(P<0.05)(见表2)。
表2 两组患者治疗前后血清NSE、S-100β和MMP-9水平比较(±s)
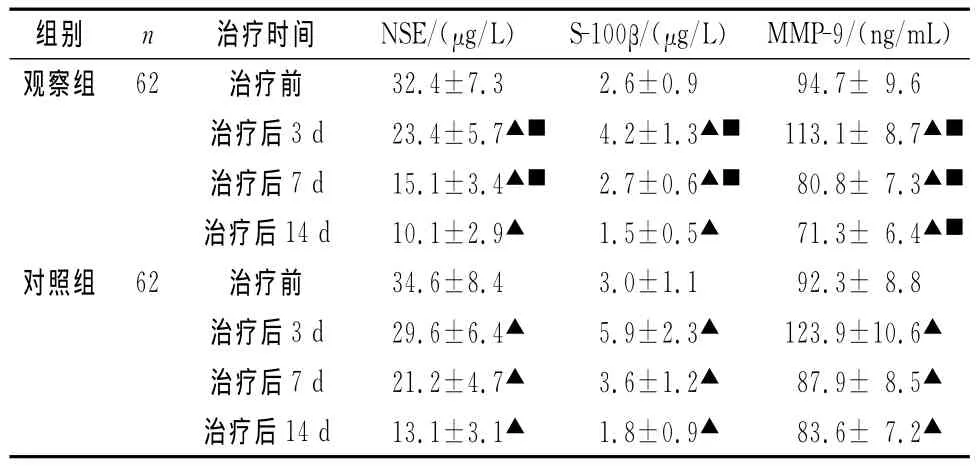
表2 两组患者治疗前后血清NSE、S-100β和MMP-9水平比较(±s)
与治疗前比较:▲P<0.05;与对照组比较:■P<0.05
组别 n 治疗时间 NSE/(μg/L) S-100β/(μg/L) MMP-9/(ng/mL)观察组 62 治疗前32.4±7.3 2.6±0.9 94.7± 9.6治疗后3d 23.4±5.7▲■4.2±1.3▲■113.1± 8.7▲■治疗后7d 15.1±3.4▲■2.7±0.6▲■80.8± 7.3▲■治疗后14d 10.1±2.9▲1.5±0.5▲71.3± 6.4▲■对照组 62 治疗前 34.6±8.4 3.0±1.1 92.3± 8.8治疗后3d 29.6±6.4▲5.9±2.3▲123.9±10.6▲治疗后7d 21.2±4.7▲3.6±1.2▲87.9± 8.5▲治疗后14d 13.1±3.1▲1.8±0.9▲83.6± 7.2▲
2.3 临床疗效
经过2个疗程治疗后,观察组痊愈率为41.94%,总有效率为93.55%;对照组痊愈率和总有效率仅分别为24.19%和80.65%,两组比较差异均有统计学意义(P<0.05)(见表3)。
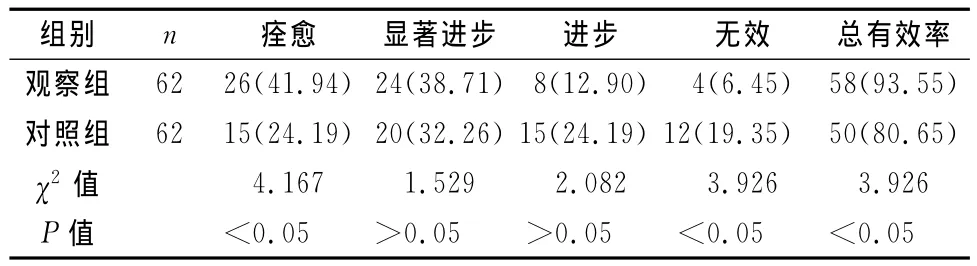
表3 两组临床疗效比较[n(%)]
3 讨论
研究表明,脑梗死的主要原因是动脉硬化等斑块脱落,脱落斑块引起颈内动脉系统阻塞。脑梗死对脑组织的损害范围较大,可能会引起患者颅内压增高以及意识障碍。同时,脑梗死患者的血液中会分解释放多种神经毒素,对大脑造成进一步伤害。脑梗死往往起病急骤、进展迅速、病情危重、致残致死率高。自由基的损伤机制是引发继发性脑伤害的一个重要原因。在治疗脑梗死时,不仅要控制颅内压,降低脑水肿,防止脑疝形成,促进病变脑组织功能恢复,同时应当积极清除脑缺血后增加的自由基,抑制脂质过氧化,减轻脑组织损伤及脑水肿[6]。
依达拉奉是一种抗氧化剂,由于分子量小,其血脑屏障的通透率为60%,能够高效地清除脑内多余自由基,减少自由基对脑部继发性伤害,同时保护脑血管内皮细胞以及神经细胞。研究[7]表明,依达拉奉是一种自由基捕获剂,能够降低脑梗死患者脑部羟自由基的浓度,抑制迟发性神经元死亡,同时能抑制黄嘌呤氧化酶与次黄嘌呤氧化酶的活性,增加前列环素的生成而降低白细胞三烯的生成,达到对脑梗死的治疗作用。临床研究[8]表明,依达拉奉并不会影响患者的血液凝固、血小板聚集、纤维蛋白溶解和出血时间,因此采用依达拉奉治疗脑梗死不会增加患者的出血风险。脑蛋白水解物一般是由健康猪脑或牛脑经酶水解后制成的无菌水溶液,其所含氨基酸大部分与人正常脑组织相同,分子量相对较小,能有效通过血脑屏障,进入神经元。脑蛋白水解物一方面能够促进脑部蛋白质合成,帮助神经系统的恢复;另一方面能够调整患者脑部葡萄糖代谢,提高脑组织的抗氧化能力,改善患者的记忆与思维障碍。
果糖二磷酸钠能够给患者提供葡萄糖代谢过程中产生的1,6-二磷酸果糖,是一种高能营养性药物,主要作用在于恢复和改善患者脑部的能量代谢。胞二磷胆碱也是一种改善患者脑部代谢的药物,其主要作用是提供抗缺氧的保护作用,改善患者脑部能量代谢以及调节患者神经功能和改善记忆。与果糖二磷酸钠和胞二磷胆碱联合用药相比,依达拉奉和脑蛋白水解物联合用药不仅能够清除自由基,减少自由基对脑部的损害,同时也能够对脑部产生营养作用,恢复患者脑部功能,调节神经功能以及改善记忆,因此依达拉奉联合脑蛋白水解物治疗大面积脑梗死的疗效优于果糖二磷酸钠联合胞二磷胆碱。
本研究结果表明:治疗前观察组和对照组患者血清NSE、S-100β以及 MMP-9水平比较差异无统计学意义(P>0.05);与治疗前比较,治疗3d、7d和14d后两组血清NSE、S-100β以及 MMP-9水平差异均有统计学意义(P<0.05);与对照组比较,治疗后第3、7天观察组各项指标水平均较低(P<0.05);第14天两组血清 NSE和S-100β蛋白比较差异无统计学意义(P>0.05),但血清 MMP-9比较差异有统计学意义(P<0.05),提示联合用药能显著降低颅脑损伤患者血清NSE、S-100β以及MMP-9水平,清除自由基,延缓神经元死亡,有利于受损神经功能的康复。综上所述,依达拉奉和脑蛋白水解物注射液联合治疗急性脑梗死,在促进脑细胞功能和日常生活能力恢复、修复神经功能缺损、改善患者预后等方面优于传统药物,值得在临床推广应用。
[1]张蓓,李亚军,任会云,等.依达拉奉联合纳洛酮治疗急性大面积脑梗死的临床研究[J].中风与神经疾病杂志,2010,12(27):122-122.
[2]杨秀平,袁建新,何洪涛,等.进展性脑梗死的影响因素[J].中国老年学杂志,2013,33(6):1387-1388.
[3]全国第四届脑血管病学术会议.各类脑血管疾病诊断要点及临床功能缺损程度评分标准 (1995)[J].中华神经科杂志,1996,29(6):379-383.
[4]王国军,苏静,于春江.早期标准外伤大骨瓣减压术治疗大面积脑梗死[J].中华急诊医学杂志,2007,16(11):1209-1212.
[5]田志强,牛延良,姜炎,等.依达拉奉联合丁苯肽治疗急性脑梗死的疗效[J].中国老年学杂志,2013,33(15):3742-3744.
[6]Taogoshi T,Nomura A,Murakami T,etal.Transport of prostagl and in Elacross the mood-brain barricr in rats[J].J Pharm Pharmacol,2005,57(1):61-66.
[7]Rosell A,Ortega-Aznar A,Alvarez-Sabín J,et al.Increased brain expression of matrix metalloproteinase-9after ischemic and hemorrhagic human stroke[J].Stroke,2006,37(6):1399-1406.
[8]韩月珍,陈康.脑蛋白水解物辅助治疗急性脑梗死59例[J].医药导报,2005,24(2):123-124.

