胸部体疗训练促进肺叶切除术患者术后康复的作用
徐 敏,黄 润,张仪芝
(上海交通大学医学院附属新华医院,上海 200092)
近年来受吸烟、空气污染等因素的影响,空气质量不断恶化,肺部疾病的发生率不断上升。据调查,肺癌发病率在我国已跃居各种恶性肿瘤的首位[1]。越来越多的人群因肺部疾病需要进行手术。但由于术后创伤、麻醉及引流管的影响,往往使患者深呼吸、咳嗽、排痰能力受到限制,增加了肺部感染的机会,严重影响了患者的身体恢复[2]。如何提高其手术治疗效果,促进术后呼吸功能有效恢复,减少术后并发症的发生,成为护理的重要课题[3]。我院心胸外科针对胸腔镜下肺叶切除术的特点,在手术前后开展了胸部体疗训练,取得良好效果。现报道如下。
1 对象与方法
1.1 对象 选择2013年1—12月在我院心胸外科行胸腔镜下肺叶切除术患者120例,按手术时间分为对照组(1—6月)和观察组(7—12月)各60例。其中男61例,女59例;年龄43~66岁,平均年龄54.7岁;无其他合并症。两组患者在性别、年龄、文化程度、经济状况、疾病认识等方面,差异无统计学意义(P均>0.05),具有可比性。
1.2 方法 对照组由责任护士按照《临床护理实践指南》采用常规护理方法。观察组手术前后进行胸部体疗训练,包括呼吸功能训练,胸部体疗和早期活动指导,具体方法如下。
1.2.1 术前教育 入院后由责任护士向患者讲解胸部体疗训练对预防术后并发症的重要性,使其对疾病相关知识有一正确认识,能够积极配合各项训练的实施。术前1 d,由经过统一培训的护士给予患者正确的示范,并请患者完成反馈示教,纠正错误的方法,从而达到正确、有效的呼吸、咳嗽及活动的目的。
1.2.2 呼吸功能训练 呼吸功能训练是改善患者呼吸功能、减少术后并发症的有效方法之一[4]。
1.2.2.1 控制性深呼吸 患者取自然姿势,放松全身肌肉。缓慢深吸气至最大容量后屏气,开始为2~5 s,逐渐增加至10 s,然后缓慢呼气,连续10~20次,每日2~3次。此法有助于增加肺活量、肺总量和肺泡通气量[5]。
1.2.2.2 腹式呼吸 患者取舒适平卧位或半卧位,膝下垫软枕,使腹肌松弛,让患者全身放松[6]。两手分别放于前胸和上腹部,用鼻缓慢吸气,使膈肌最大限度下降,腹肌松弛,腹部手感向上抬起,胸部手在原位不动,抑制胸廓运动;呼气时,腹肌收缩,腹部手感下降,用手稍用力压腹部使腹部内陷,帮助膈肌松弛,呼气时尽量将气体呼出。呼吸频率7~8次/min,每次训练10~15 min[7]。通过腹式呼吸可增加膈肌的运动,使肺泡充分膨胀,增加气体交换,提高通气功能[6]。
1.2.2.3 缩唇呼吸 指导患者闭嘴用鼻吸气,呼气时将嘴收拢为吹口哨状,使气体缓缓地通过缩窄的口形,吸气与呼气之比为1∶2或1∶3.呼气时缩唇程度由患者自行调整,以呼出的气流能使距口唇15~20 cm的蜡烛火苗倒向对侧、但不吹灭为宜,每次连续练习5 min,每日2~3次[3]。缩唇呼吸可产生呼吸末正压,防止软骨被已经破坏的细支气管在呼气相由于失去放射牵引和胸内负压而过早塌陷,尽量减少肺泡内的功能残气量,有利于部分萎陷肺组织在术后早期复张[8]。
1.2.2.4 吹气球法 即人工阻力呼吸训练,是一种传统的呼吸训练方法。选择合适的气球,一般容量为800~1 000 mL[3]。深吸气后尽量将肺内的气体吹入气球,直至吹尽为止,每日3~5次,每次3~5 min[6]。通过人工阻力训练,可增加呼气时的阻力,使支气管内保持一定的压力,防止支气管和小支气管过早压瘪[9-11]。
1.2.2.5 节段呼吸训练 又称局部呼吸训练。具体方法是:患者取仰卧位,护理人员用一手紧紧加压于患侧局部伤口,指导患者闭嘴用鼻吸气,并要求患者将气吸至加压手的下方(即加压手能感受到胸廓起伏)。随着吸气动作让患侧胸腔徐徐隆起,护理人员加压的手渐渐减压,至吸气末变为轻轻按压患侧局部伤口,此时要求患者维持2~3 s,然后呼气。此呼吸功能训练从术后第1天开始进行,每天进行2 次,每次 10 min[7]。
1.2.3 胸部体疗 术前向患者说明其重要意义并教会其做法,具体方法为:扶患者坐起,护士一手扶住患者,另一手五指并拢、掌指关节屈曲呈120°。使手呈杯状,利用腕关节的力量、用空心掌以一定的频率有节奏地反复叩击痰液潴留的部位,由下而上、由内向外叩背,使痰液易于咯出。叩背时要避开胸背部切口,切不可用力过猛以免造成肋骨骨折、肺泡破裂等意外的发生[5]。拍背后,应鼓励患者努力咳嗽。每1~2次有效咳嗽后,应让患者休息片刻再咳1~2次。术后胸部体疗以1次/2~3 h,10~15 min/次为宜。在有效咳嗽的同时可结合雾化吸入和祛痰剂等治疗。对体质虚弱、咳痰无力、痰液黏稠者,尤其对于年长患者及吸烟史较长者,可以配合雾化吸入的应用。常用生理盐水加糜蛋白酶、庆大霉素、地塞米松和盐酸氨溴索,可起到祛痰止咳、抗感染的作用。目前临床上应用较多的为氧气雾化器,即利用氧气做动力,产生射流效应,将气道湿化液冲击形成细雾,产生的微粒1~15 μm,平均6 μm,使用方便,效果好。
1.2.4 早期活动方法 早期积极活动是术后护理的一个重要方面。早期活动可刺激通气/灌注增加,促进分泌物的清除和氧合作用[12]。根据病情和个体情况,护理人员为患者制订术后活动计划,设订每日的活动量,遵循个体化、循序渐进的原则,在实施过程中对患者各种危险因素进行评定,并对患者的血压、脉搏、血氧饱和度及心电图变化进行监测,使患者安全有效地进行活动。
1.2.4.1 肢体活动 肢体部位活动应在患者回病房后早期开始。在患者无力活动时,由护理人员或指导家属对患者做被动性活动,包括上下肢各关节的活动。患者麻醉清醒后,即在术后8~12 h,指导其进行双上肢的"爬墙"活动,双下肢屈伸、抬举,各关节旋转活动,1次/2~3 h,10~15 min/次。特别对年老体弱者,护理人员应指导及协助患者家属为其定时按摩四肢肌肉并抬高双下肢30°,以利于血液循环,避免下肢静脉血栓及肺动脉血栓栓塞。术后20~24 h起可进行起坐训练,顺序是:靠坐-扶坐-自坐-床边坐-垂足坐,循序渐进。
1.2.4.2 早期下床活动 术后24~48 h,若患者病情稳定,可鼓励并协助患者进行早期下床活动。离床活动的顺序是:手扶床站立-依扶站立-自己站立-床边小范围活动-床边大范围活动-随意活动。开始时可床边站立或坐在椅子上,如无异常可搀扶患者绕床在室内行走,5~10 min/次,1~2次/d或视患者身体状况决定次数及时间的长短,次日可根据患者实际恢复情况逐渐增加活动量[6]。
1.3 观察指标 ①呼吸频率和指脉氧饱和度:比较两组患者术后第1天、第3天和第6天的情况。②体温比较:两组患者术后第3天和第7天的腋温。③呼吸道并发症,包括肺不张、肺部感染和胸腔积液。④术后恢复情况:比较两组患者肛门排气时间、排便时间、胸腔引流管留置时间及切口愈合时间。⑤术后活动时间及住院时间。⑥术后拔除胸腔引流管后的胸部X线设片情况,正常:肺野清晰,肺膨胀良好,无片状密度增高阴影等炎性病变。欠佳:肺纹理紊乱,肺膨胀不全,出现炎症、肺不张和包囊性积液等。
1.4 统计学分析 应用SPSS 19.0统计软件处理数据。数据用均数±标准差或百分比表示,计量资料的比较用独立样本t检验,计数资料的比较用χ2检验。
2 结果
2.1 两组患者术后不同时间呼吸频率和指脉氧饱和度情况 见表1。
表1 两组患者术后不同时间呼吸频率和指脉氧饱和度情况(±s)

表1 两组患者术后不同时间呼吸频率和指脉氧饱和度情况(±s)
组别 n 术后第1天 术后第3天 术后第6天呼吸频率(次/min) 指脉氧饱和度(%)呼吸频率(次/min) 指脉氧饱和度(%)呼吸频率(次/min) 指脉氧饱和度(%)观察组 60 21.0 ±1.8 95.0 ±1.9 15.0 ±1.8 98.0 ±1.8 14.0 ±1.5 98.0 ±1.3对照组 60 21.0 ±2.2 94.0 ±2.0 16.0 ±1.8 95.0 ±1.5 14.0 ±1.7 97.0 ±1.2 P 值 >0.05 >0.05 <0.05 <0.05 >0.05 <0.05
2.2 两组患者术后不同时间腋温情况 见表2。
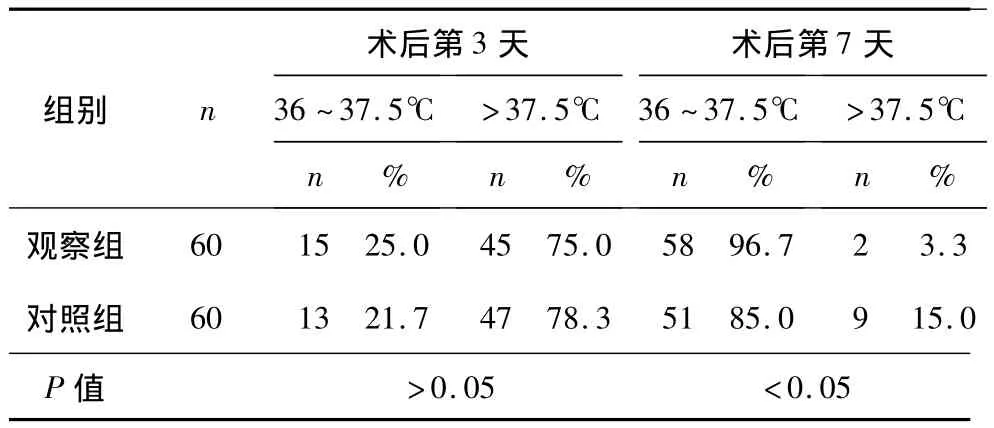
表2 两组患者术后不同时间腋温情况
2.3 两组患者术后呼吸道并发症情况 见表3。

表3 两组患者术后呼吸道并发症情况
2.4 两组患者术后恢复情况 见表4。
表4 两组患者术后恢复情况(±s)

表4 两组患者术后恢复情况(±s)
组别 n 肛门排气时间(h) 排便时间(h) 胸腔引流管留置时间(d) 切口愈合时间(d)观察组 60 14.8 ±5.2 43.0 ±6.0 4.4 ±2.2 6.0 ±2.7对照组 60 18.5 ±4.7 68.0 ±13.0 5.5 ±1.9 6.0 ±2.1 t值 5.53 5.04 2.27 2.86 P 值 <0.01 <0.01 <0.01 >0.05
2.5 两组患者术后活动时间及住院时间 见表5。
表5 两组患者术后活动时间及住院时间(±s)

表5 两组患者术后活动时间及住院时间(±s)
组别 n 术后活动开始时间(h)术后离床活动时间(h)术后住院时间(d)观察组 60 10.0 ±1.7 36.0 ±10.4 6.3 ±0.4对照组 60 16.0 ±1.4 47.0 ±13.0 8.1 ±0.2 t值 8.7 11.9 9.3 P 值 <0.01 <0.01 <0.01
2.6 两组患者术后胸部X线摄片情况 见表6。

表6 两组患者术后胸部X线摄片情况
3 讨论
3.1 胸部体疗训练对护患关系的影响 胸部体疗训练可缩短医护人员与患者的距离。通过入院后即开展的术前宣教,一方面使患者对疾病有一定程度的了解,另一方面通过与患者的沟通交流,使护理人员可以了解每个患者的心理顾虑和想法,并针对患者的个体情况,对患者采用有针对性的术前宣教,第一时间解决其最为迫切的问题,消除或减轻患者的顾虑。同时通过一对一指导的方式,主动为患者提供系统的、连续性的和有个性化的服务。使患者真切地感受到护理人员的关心,从而明显提高患者对医护人员的信任感,达到消除患者顾虑,提升患者恢复的自信心,主动地配合进行整个胸部体疗训练的目的。
3.2 胸部体疗训练对患者术后肺部功能恢复的影响 表1显示,通过胸部体疗训练,观察组患者术后第3天呼吸频率及指脉氧饱和度与对照组相比,差异具有统计学意义(P均<0.05)。术后第6天观察组指脉氧饱和度与对照组比较差异有统计学意义(P<0.05)。说明胸部体疗训练有助于患者呼吸功能恢复,缩短恢复时间,改善患者术后缺氧情况。有效和早期的胸部体疗训练是改善肺功能,预防术后并发症,促进患者康复的重要手段之一。胸部体疗训练具有增强呼吸肌的收缩强度,消除辅助呼吸肌的无效作用,减低呼吸肌的耗氧量,增加肺活量及吸氧量,增加气道分泌物的消除能力,提高呼吸道防御能力的作用[13]。表6显示,将两组患者术后拔除胸腔引流管后的胸部X线片做比较,发现观察组肺部恢复情况优于对照组(P<0.05)。表明胸部体疗训练对于患者术后肺部功能的恢复具有很大的促进作用。虽然由于手术及麻醉破坏了部分肺功能,而且已经出现了部分症状,但通过有效指导的胸部体疗训练,有可能产生足够的代偿,这也是进行胸部体疗训练的理论基础[14]。
3.3 胸部体疗训练对减少术后感染、预防术后并发症的影响 据报道,胸部手术后44.6%的患者认为,排痰是手术后最大的痛苦[15]。但手术后若咳嗽无力,分泌物阻塞小气道和肺泡,使气体交换面积减少,极易导致术后肺不张,影响患者术后呼吸功能的恢复[16-17]。在进行胸部体疗时,医护人员可用手按住胸部切口,减少因咳嗽时胸壁震动而产生的疼痛,并告知患者不管有无痰液,均应认真执行。原因:①有效咳嗽可促使肺叶膨胀,有利于气体交换,改善全身供氧;②咳出痰液使气道通畅,消除气管痉挛,避免肺不张,减少肺部感染和发生窒息的机会;③将积于纵隔和胸腔内的积液由胸导管挤出体外,以利引流,避免肺部感染的发生。有效的咳嗽方法应该是尽量吸足空气,将声门紧闭以后突然开放声门,使气道内空气冲出。咳声应短促有力,并不需要剧烈咳嗽。若咳时气体漏掉,未能突然冲出,或在喉头发出假声都不是有效的咳嗽。应避免连续无效的咳嗽,否则,只会增加患者的疲劳,消耗气力,达不到目的。观察组患者入院即进行规范化胸部体疗训练,麻醉清醒后鼓励患者按照术前训练的要求,进行有效咳嗽,根据病情有计划的调整呼吸功能锻炼次数,对咳痰困难者,加强鼓励与协助,增强患者的自信心和积极性。表2和表3显示,通过胸部体疗,促使患者在早期将肺内的痰液排尽,减少因痰液淤积造成的肺部感染现象。术后第7天腋温与对照组比较,差异有统计学意义(P<0.05)。通过正确的拍背及有效的咳嗽,进一步促进肺部的扩张,对降低肺部并发症的发生率亦有明显效果。
3.4 胸部体疗训练对促进患者恢复的影响 外科术后患者若长期卧床会导致心血量和心输出量减少;肺通气量减少,血氧浓度含量降低,全身血循环和代谢降低,使手术创面不能得到修复所需的足够的营养物质,从而延缓伤口的愈合时间,增加了伤口感染机会。另外,术后活动量减少,肠道功能未能得到有效及时地恢复,对各种营养物质如:维生素C、蛋白质等的吸收障碍,导致伤口的愈合速度减慢。术后早期的活动恰恰可增加各器官的供血、供氧,还能改善全身代谢,促进胃肠蠕动,减少体内组织间的水肿,因而使肛门排气、排便时间和胸管拔管时间提前,促进伤口愈合。表4显示,观察组以上4项指标与对照组相比较,差异均具有统计学意义(P均<0.05)。
3.5 胸部体疗训练对医疗资源的影响 表5显示,通过胸部体疗训练的实施,观察组患者术后早期活动时间较对照组有明显的提前,大大缩短了术后离床活动的时间以及术后住院天数。丁洁芳等[18]已通过临床研究证实,胸腔镜下肺切除术后24 h内的早期活动是安全可行的。早期活动不仅能促进全身代谢,促进呼吸,增加肺活量,有利分泌物咳出,预防肺部并发症;而且可改善血液循环,有利于切口的愈合及预防下肢静脉血栓形成;更能促进胃肠蠕动,增强食欲,防止腹胀和便秘[19]。表5显示,对照组患者在术后16 h左右开始活动,第2~4天进行离床活动,术后8~9 d出院。观察组中根据早期活动的原则,术后8~12 h即开始床上活动,24~48 h内进行离床活动,并按照科学的活动顺序进行,术后1周内均出院,大大缩短整个住院周期,提高了床位的周转率及利用率,有助于缓解医疗资源紧张的局面。
4 小结
胸部体疗训练通过呼吸功能训练、胸部体疗和早期活动方法指导这3个方面,有效改善了患者的肺功能,加快了患者恢复的速度,减少了呼吸道并发症的发生。护理人员通过沟通、讲解和示教的方式,帮助患者掌握正确的胸部体疗方法,达到了有效训练的目的。同时通过胸部体疗训练,可以帮助患者及其家属了解术后胸部体疗训练的意义,从思想上认同术后胸部体疗的护理观念,从而积极配合护理工作,对促进患者术后的康复起到很大的推动作用。参考文献:
[1]李梦樱.外科护理学[M].北京:人民卫生出版社,2001:214-216.
[2]黄红燕,黄惠桥,梁伟霞,等.呼吸功能训练对胸外科手术病人术后恢复的影响[J].医学文选,2005,24(6):874-876.
[3]顾艳荭,绳宇,王晓莉,等.综合呼吸功能训练对老年肺肿瘤病人术后呼吸功能的影响[J].护理学报,2008,15(9):47-50.
[4]邵剑,张馨,黄磺,等.术前呼吸功能锻炼对胸心外科手术病人肺功能的影响[J].中华护理杂志,2004,39(6):401-402.
[5]曹继艳.围术期呼吸功能训练对胸部手术患者康复的影响[J].齐鲁护理杂志(外科护理),2009,15(16):19-20.
[6]徐丽丽.呼吸功能训练在心胸外科手术护理中的应用进展[J].齐齐哈尔医学院学报,2011,32(13):2208-2209.
[7]蔡颖娟,周晓琴,杨小兰,等.综合呼吸功能训练对肺癌患者术后康复效果的观察[J].东南大学学报(医学版),2012,31(2):208-210.
[8]孟凤芹,刘学梅,任秀红.慢性阻塞性肺疾病病人呼吸训练方法的对比观察[J].护理学杂志,2003,18(3):171-172.
[9]张黎明,孟桂云.对30例老年慢性呼吸系统疾病患者的呼吸训练及指导[J].中华护理杂志,1994,29(4):209-211.
[10]Ries AL.Position paper of the American association of cardiovascular and pulmonary rehabilitation scientific basis of pulmonary rehabilitation[J].J Cardiopulm Rehabil,1990,10(11):418-441.
[11]Berra K.Cardiac and pulmonary rehabilitation:historical perspectives and future needs[J].J Cardiopulm Rehabil,1991,11(1):8-15.
[12]张琳西.术后肺不张和肺炎的发病机理与护理[J].国外医学护理学分册,1996,15(2):57-60.
[13]王艳.社区3月龄婴儿喂养情况调查分析[J].泰山医学院学报,2006,27(6):596-597.
[14]吴学敏,侯来水,白伟,等.呼吸训练对缓解期老年重度COPD患者生存质量及日常生活活动的影响[J].中国康复医学杂志,2006,21(4):307-310.
[15]王丽娟,吴光煜,刘素芳,等.肺切除术后患者对排痰护理感受的调查分析[J].中华护理杂志,2002,37(11):857-858.
[16]沈丽韫,丁飚,伍爱群,等.探讨呼吸功能训练减少胸部手术后肺部感染的效果[J].上海护理,2008,8(6):40-41.
[17]侯宗立.开胸术后呼吸功能障碍原因分析[J].中华实用中西医杂志,2005,18(1):75-76.
[18]丁洁芳,杨如松,杨晓歆,等.肺切除术后早期活动的可行性研究与效果分析[J].护士进修杂志,2010,25(16):1489-1490.
[19]张书华,姜小鹰,邱小雪.临床路径在肾内科临床护理带教中的应用[J].全科护理,2009,7(17):1583-1584.

