输尿管镜术后肾包膜下血肿的治疗体会
耿达伟,周 岩,曹沪春,章良庆,孙 云,王 伟,王 跃
(芜湖市第一人民医院 泌尿外科,安徽 芜湖 241000)
输尿管镜手术作为微创手术,近年来广泛用于泌尿外科疾病的诊断与治疗,在处理输尿管结石方面,具有突出的优势,尤其是嵌顿性结石、ESWL失败的结石、ESWL术后“石街”、伴有顽固性肾绞痛的结石和双侧输尿管结石。输尿管镜手术发展已有30余年,目前技术比较成熟,在很多方面已成为治疗输尿管疾病的金标准。但输尿管镜手术与其他微创手术一样,也有一些手术并发症,常见的并发症包括血尿、腰痛、发热、输尿管穿孔、输尿管黏膜袖套样剥离、水外渗、结石移位等。关于输尿管镜术后并发症有很多文献报道,但输尿管镜术后肾包膜下血肿形成的报道较少。我们在近5年的输尿管镜手术患者中发现2例,现分析报道如下。
1 资料与方法
患者1,女,49岁,因右侧腰胀伴发热3 d入院。既往有糖尿病、高血压病史,口服药物治疗,血糖、血压基本平稳。右肾区叩击痛(+)。尿常规:白细胞681.60 个/μl,红细胞 279.30 个/μl,尿蛋白(+);血糖7.35 mmol/L;肝肾功能无明显异常,心电图及全胸片无明显异常。B超:右侧输尿管中段结石9 mm×6 mm,左肾萎缩伴结石20 mm×15 mm。积极抗感染治疗,感染控制后,在无极变速灌注泵手控灌注流速下,给予右侧输尿管镜气压弹道碎石治疗,术中碎石满意,常规放置双J管,术后抗感染治疗,KUB平片示双J管位置正常。术后3 d出院,出院时患者体温正常,无腰痛,无血尿,患侧肾区无隆起,无压痛及叩痛,血常规正常。
患者术后1月,无特殊不适主诉,来院复查,检查B超右肾回声改变,右肾旁异常回声,大小116 mm×35 mm(疑为陈旧性血块),CT提示右肾包膜下血肿(图1),血常规提示轻度贫血。给予拔除双J管,定期复查B超(1月)明确血肿吸收情况,减少活动,口服抗生素治疗,门诊随诊。
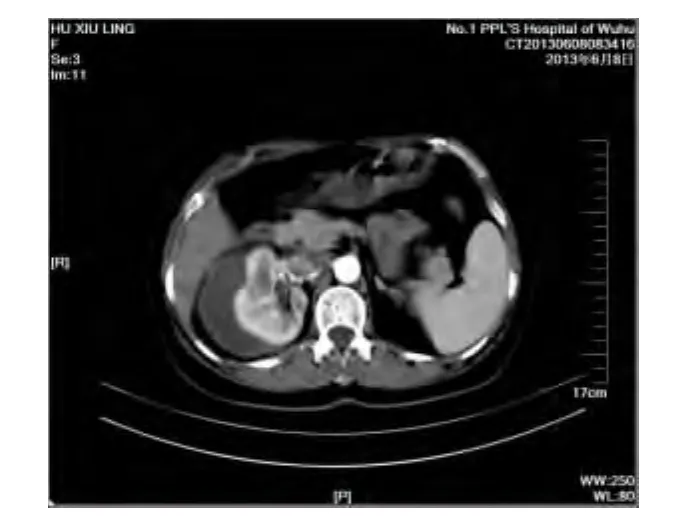
图1 患者双肾平扫+增强,肾周血肿图
患者2,男,51岁,因体检发现双肾积水20 d入院。患者偶有右腰部酸胀疼痛感,无尿频、尿急、尿痛及肉眼血尿史。右肾区压痛(+)、左肾区叩击痛(-)。患者7年前曾行双侧输尿管切开取石术,既往有高血压病史,最高血压260/130 mmHg,有脑出血病史。辅助检查:B超提示右肾盂分离45 mm,左侧肾盂分离20 mm;CT提示双侧输尿管积水,右侧较重;逆行造影提示右输尿管中段狭窄。在无极变速灌注泵手控灌注流速下,行右侧输尿管镜下输尿管内切开术治疗,术中顺利,常规放置双J管,术后抗感染治疗,KUB平片示双J管位置正常。术后5 d出院,出院时患者体温正常,无腰痛,无血尿,患侧肾区无隆起,无压痛及叩痛,血常规正常。
患者术后2月,无腰部疼痛,无畏寒发热症状,无外伤。来院复查,CT提示右肾周可见囊性占位大小52 mm ×64 mm ×66 mm,CT值20~42 Hu(图2)。B超引导下局麻下行囊性包块穿刺引流,穿刺成功后未引流出液体,注射器抽吸出少量陈旧性血液,考虑术后肾包膜下血肿。结束穿刺,未置引流管,待血肿自行吸收,口服抗生素治疗,门诊随诊。
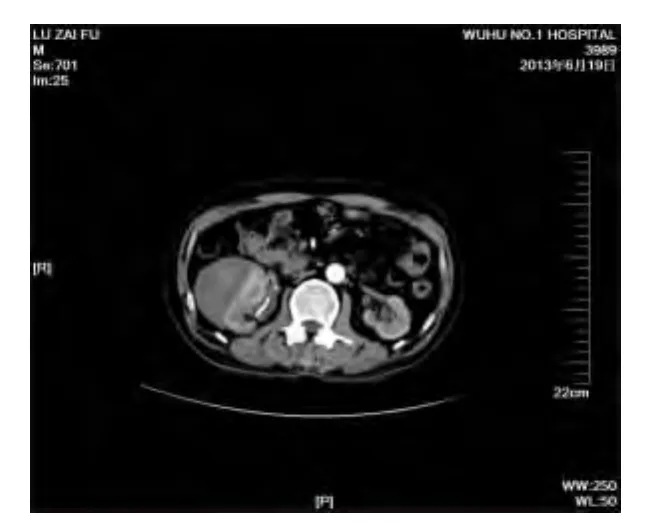
图2 患者双肾平扫+增强,肾周血肿图
患者术后3个月,无特殊不适主诉,来院复查CT提示右肾包膜下血肿,对比前片明显缩小,大小约50 mm×35 mm×42 mm。继续予以观察,等待血肿自行吸收,减少活动,门诊随诊。
2 讨论
输尿管镜术常见并发症有出血、感染、输尿管穿孔、输尿管黏膜下假道、输尿管撕脱、断裂等。肾包膜下血肿发生较少。肾包膜下血肿是因肾或包膜下血管破裂出血所致,血肿位于肾包膜和肾实质之间。可分为自发性包膜下血肿和医源性包膜下血肿。后者常见于体外震波碎石、经皮肾镜碎石、膀胱镜下输尿管置管、输尿管镜碎石等。
肾包膜下血肿可能原因有:①全身性疾病、糖尿病、高血压、凝血因素、高龄、肾血管顺应性下降等。②输尿管梗阻、感染、积水,中重度肾积水时长期肾包膜紧张、肾组织压力增加、组织细胞乏氧变性使肾实质顺应性下降。③术中肾盂灌注压过大,术后双J管放置后,突然减压,引起迟发型出血[1]。Bai J等[2]研究发现,在输尿管镜碎石治疗的2 848例患者中,11例(0.4%)术后发现肾包膜下血肿,引起包膜下血肿的重要因素有:结石大小、患侧肾积水程度、手术时间、术中灌注压等[2]。Bansal U 等[3]认为肾包膜下血肿发生的最可能原因是在操纵导丝过程中导致集合系统损伤,肾实质或包膜下出血形成血肿[3]。王俊生等[4]认为输尿管镜治疗输尿管中下段结石后发生肾包膜下血肿的可能原因是非直接因素引起,可能与灌注压及患肾积水,组织细胞乏氧,组织间渗透压的变化有关。夏术阶等[5]的研究表明,灌注压力大小直接影响术中肾盂压力的高低,在输尿管镜操作治疗过程中,为保证手术视野的清晰,使用液压灌注泵注水,尽管控制压力,仍会导致肾盂压力增高。KUKREJA等[6]研究已证明,在手术过程中,即使压力控制低于30 mmHg,仍有灌注液被吸收。袁仁斌等[7-9]的研究表明,输尿管镜操作过程中使用液压灌注泵是导致肾包膜下血肿的重要原因。本组1例患者有糖尿病、高血压病史,另1例患者有高血压、脑出血、输尿管结石手术史,有导致肾包膜下血肿发生的诱因,术中使用无极变速灌注泵手控灌注流速,很难精确地控制灌注流速,可能导致术中灌注压偏高,与患者术后发生肾包膜下血肿有关。因此输尿管镜手术中可以由助手用注射器注水,在保持术野清晰的前提下,尽量保证低压力、低流速灌注。
输尿管镜手术后肾包膜下血肿的临床表现可分为肾包膜下急性血肿和慢性血肿两类。输尿管镜手术后肾包膜下急性血肿注意表现为术后急性大量出血和休克表现,如烦躁不安,精神紧张,面色、皮肤苍白,呼吸增快,脉搏细速,血压可骤降,尿量减少。患者可有腰部胀痛或疼痛,持续发热。Chiu PK[5]认为输尿管镜碎石术后患者出现明显的腰痛和发热,要高度怀疑肾包膜下血肿形成。慢性发生的肾包膜下血肿或血肿较小者可无任何症状和体征。本组2例均为慢性血肿形成,故患者第一次手术后无明显术后大量出血的临床症状和体征。
B超对肾包膜下血肿的诊断方便、快捷、无损伤,B超检查时可见肾包膜完整,表现为肾包膜下新月形低回声,如同时血常规检查提示血红蛋白降低,基本可以诊断。肾包膜破裂后主要表现为肾周大小不等、形态不规则的混合回声肿块,边界模糊。CT对肾包膜下血肿诊断准确率为95%以上。CT检查表现为急性期肾包膜下高密度不均匀肿块,CT值35~80 Hu,肾脏受压,有时可见肾脏破裂处(见图1、2)。
肾包膜下血肿的治疗以保守治疗为主,肾功能很少发生不可逆性损害,血肿一般在两年内可吸收。保守治疗包括卧床、抗感染、止血、必要时输血治疗。对于急性出血形成巨大血肿,肾包膜破裂继续出血,保守治疗效果不好,可选择血管介入栓塞或开放手术止血。肾包膜下血肿穿刺引流可能取得良好的疗效,但血肿穿刺引流降低了血肿内压力,可能加重出血,应予以重视。肾包膜下慢性无症状血肿,可加强抗感染治疗,注意休息,临床观察、定期随访。
[1]王洛夫,孙中义,葛成国,等.输尿管镜碎石后肾包膜下血肿危险因素分析[J].临床泌尿外科杂志,2010,25(3):185 -188,191.
[2]BAI J,LI C,WANG S,et al.Subcapsular renal haematoma after holmium:yttrium-aluminum-garnet laser ureterolithotripsy [J].BJU Int,2012,109(8):1230 -1234.
[3]BANSAL U,SAWANT A,DHABALIA J.Subcapsular renal hematoma after ureterorenoscopy:An unknown complication of a known procedure[J].Urol Ann,2010,2(3):119 -121.
[4]王俊生,赵家辉,林云华,等.输尿管镜气压弹道碎石术诱发肾周出血的临床分析.[J]现代泌尿外科杂志,2011,16(4):311-315.
[5]夏术阶,沈志杰,邵怡,等.输尿管镜碎石术中肾盂压力的检测[J].中华医学杂志,2008,88(39):2675 -2678.
[6]KUKREJA RA,DESAI MR,SABNIS RB,et al.Fluid absorption during percutancous nephrolithotomy:dose it matter[J].Endourol,2002,16(4):221 -224.
[7]袁仁斌,卓晖,李强.输尿管碎石术常见并发症分析(附268例)[J].四川医学,2011,32(5):710 -712.
[8]吴德峰,宋立德,杨毅.输尿管镜碎石术致肾破裂1例并文献复习[J].浙江实用医学,2012,17(1):49 -52.
[9]何登.输尿管镜钬激光碎石术后肾包膜下血肿相关因素分析[C].全国微创外科高峰论坛暨《中国微创外科杂志》创刊十周年论文集,2011:383-385.
[10]CHIU PK,CHAN CK,MA WK,et al.Subcapsular hematoma after ureteroscopy and laser lithotripsy[J].J Endourol,2013,27(9):1115-1119.

