三黄安神汤对脑梗塞后痰热内扰型失眠症疗效的影响*
河北省石家庄市中医院神经内科 焦久存(石家庄050051)
睡眠对人体具有非常重要的生理作用,可以保护大脑、恢复精力,增强免疫力、康复肌体,促进生长发育,延缓衰老、促进长寿,促进心理健康。研究数据表明脑梗塞后有35%左右患者有失眠症需要干预。多数催眠药物在短期内使用有效,目前尚没有研究数据表明这些药物的长期效果。此外,在治疗过程中或停药后常出现睡眠阶段改变,药物残余效应,反跳性失眠和药物依赖等不良反应。
失眠症属于一种非器质性睡眠障碍,使日常生活受到影响。专家预测到2020年全球大约有7 亿多失眠者。[1-2]中医学中“不寐” “目不瞑”属于失眠症范畴。笔者通过多年临床实践,认为失眠症其病位在心,常波及五脏而发病,倡导“心主神明,肝主情志,五腑皆能不寐”的学术思想。本研究通过中药、中药加针刺、西药分别干预脑梗塞后失眠症患者,进行中药与西药的疗效比较研究,即本文是用中药三黄安神汤、西药艾司唑仑分别治疗脑梗塞后痰热内扰型失眠症的临床对比研究。
1 临床资料
1.1 一般资料 病例来源于2012年2月到2014年2月我院脑病一科门诊及住院患者,根据中医中风与痰热内扰型不寐症的诊断标准和西医脑梗塞、原发性失眠症的诊断标准,选择脑梗塞后痰热内扰型失眠症患者160 例,按先后顺序随机数字表法,平行分为两组:对照组,艾司唑仑干预组80 例,脱落3 例;治疗组,三黄安神汤治疗组80 例,脱落1 例。两组间性别、年龄、病情轻重程度、病程长短方差分析及卡方检验差异无显著性 (P>0.05),具有可比性。每天睡眠时间少于2 h 的患者36 例,在2~3 h 之间的患者共92 例,在4~5 h之间的患者共32 例。
1.2 诊断标准
1.2.1 西医诊断标准:原发性失眠症的诊断标准(中国精神障碍分类与诊断标准第3 版) (CCMD~3)。[3]失眠几乎是唯一的症状,其他症状继发于失眠,如早醒,醒后不易再睡,醒后感不适、疲乏,难以再次入睡,睡眠不深,易醒,多梦,和白天困倦;失眠发作频率为每周3 次以上,并且病程持续1 个月以上;失眠可以引起显著精神活动能力下降,甚至社会功能出现损害;并且除外躯体疾病或精神疾病。中华医学会全国第四届脑血管病学术会议通过的《各类脑血管疾病诊断要点》(1996年中华神经科学会、中华神经外科学会)中脑梗塞的诊断标准确定诊断[4]:⑴安静休息时发病者多;⑵发病年龄较高;⑶突然发病,其症状逐渐加重,1~3 天达到高峰;⑷意识常清楚,偏瘫、麻木、失语等局限性神经功能缺失比较明显;⑸常有脑动脉硬化症及其他部位动脉硬化的证据,伴有高血压、高血脂、糖尿病等;⑹可有短暂性脑缺血发作史;⑺脑脊液检查正常;⑻CT 或MRI 检查提示脑缺血病灶。
1.2.2 中医诊断标准:中医诊断疗效标准均符合国家中医药管理局1995年1月实施的(中华人民共和国中医药行业标准)中医内科不寐证的诊断疗效标准:[5]入寐困难或寐而易醒,醒后不寐,重者彻夜难眠;常伴有头痛,头昏,心悸,健忘,多梦等症;经各系统和实验室检查未发现异常。痰热内扰型:不寐头重,痰多胸闷,嗳气,吞酸恶心,心烦口苦,目眩,苔腻而黄,脉滑或滑数。
2 治疗方法
2.1 治疗组 给予三黄安神汤(白芍10 g,赤芍25 g,酸枣仁35 g,黄芩、黄连、黄柏各3 g,甘草6 g,陈皮、清半夏、茯苓各9 g),用法:1日1 剂,应用《常压双循环煎药包装一体机》[执行标准:JB/T20116-2009 Q/CP DHY002-2009;型号:YJX20/3+ 1 (50-250) D ;产品编号:1406002]进行煎药及包装,180 mL/袋,每剂2袋,早晚各服用1 袋,15 天为1 疗程,连服2 疗程。
2.2 对照组 艾司唑仑(天津太平洋医药公司)干预组给以艾司唑仑1 mg 每晚1 次口服,15 天为1 疗程,连续治疗2 个疗程。
2.3 所有病例在治疗期间,注意避免情志刺激,睡前忌饮咖啡、浓茶、碳酸饮料、酒等饮品及吸烟,作息时间规律。平素口服的治疗高血压病、2型糖尿病、冠心病等的药物在治疗期间继续服用。
3 疗效标准
参照《中医病证诊断疗效标准》[6]。痊愈:睡眠时间恢复正常或睡眠时间达6 h 以上,醒后精力充沛,伴随临床症状基本消失。显效:每晚睡眠时间在4~6 h,伴随临床症状减轻,病情逐渐向痊愈方向发展。有效:每晚睡眠时间在3~4 h 之间,伴随临床症状好转不明显。无效:每晚睡眠时间不足2 h,伴随症状未见改善或加重。
4 结果
4.1 治疗效果 两组在治疗2 个疗程后观察统计疗效。治疗组治愈65 例,治愈率82.28%,总有效率是94.94%;对照组治愈32 例,治愈率41.56%,总有效率是83.12%。治疗组治疗后,睡眠的时间及质量的改善程度均优于对照组,两组比较差异有显著性(P<0.05),详见表1。
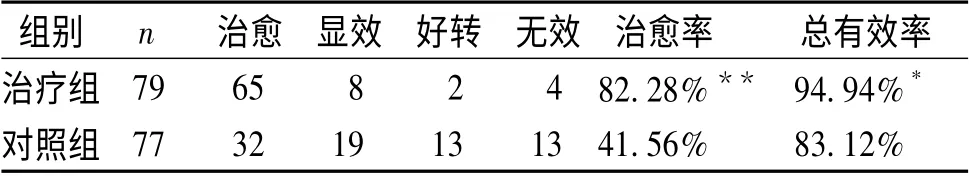
表1 两组间临床疗效比较 (例)
4.2 复发情况 两组停止药物治疗30 天,观察失眠疗效及复发率,治疗组治愈65 例中,疗效稳定51 例,偶尔复发8 例,复发6 例,复发率是21.54%;对照组治愈32 例中,疗效稳定14 例,偶尔复发7 例,复发11 例,复发率是56.25%。经治疗后,治疗组睡眠疗效稳定程度均优于对照组,治疗组复发率较对照组复发率明显减少,两组比较差异有非常显著性(P<0.01)。
5 讨论
脑梗塞是最常见的死亡疾病之一,每年发病率为5%~8%,[6]并且呈逐年上升的趋势。脑梗塞后常常合并焦虑抑郁症、失眠症等,严重影响肢体和语言功能的恢复,对脑梗塞后失眠症患者的早期药物治疗,有利于患者肢体、语言等神经功能的恢复。
不寐,多为情志所伤,劳逸失度,久病体虚,饮食不节等都能引起阴阳失交,阳不入阴而形成。《景岳全书·不寐》曰:“如痰如火,如寒气水气,如饮食忿怒之不寐者,此皆内邪滞逆之扰也……。思虑劳倦,惊恐忧疑,及别无所累而常多不寐者,总属真阴精血之不足,阴阳不交,而神有不安其室耳。” 《景岳全书·不寐》引徐东皋曰:“痰火扰乱,心神不宁,思虑过劳,火炽痰郁而致不眠者多矣。有因肾水不足,真阴不升,而心阳独亢者,亦不得眠……。有体气素盛偶为痰火所致,不得眠者,宜先用滚痰丸,次用安神丸清心凉膈之类。有体素弱,或因过劳,或因病后,此为不足,宜用养血安神之类。凡病后及妇人产后不得眠者,此皆血气虚而心脾二脏不足,虽有痰火,亦不宜过于攻,治仍当以补养为君,或佐以清痰降火之药。” 《类证治裁·不寐》云:“阳气自动而之静,则寐;阴气自静而之动,则寤;不寐者,病在阳不交阴也。”不寐的基本病机阴阳不交,阴阳失衡,阳不入阴所致。不寐,临床症状有轻重之别,轻者入寐不酣,重者可彻夜不寐。辩证有虚、实、寒、热之分。治疗用药有别。
中医理论认为:《素问·灵兰秘典论》记载“心者,君主之官也,神明出焉”。说明前人对心的理解包含中枢神经系统的功能在内。人体脏腑、气血在心的影响下,进行统一协调的生理生活。如心有了病变,失却神明统率的作用,其它脏腑的生理功能也会受到影响。因精神刺激,思虑郁怒,灼津成痰,痰火内盛,扰乱神明;或因外感热邪,热炼液为痰,痰热内扰神明;或痰湿素盛,湿久蕴热,痰热侵扰心神所致。本证多为实证,病位在心,常波及到肝脾,影响其疏泄功能。痰火日久不去,既可伤阴,又可形成血液运行不畅而出现血瘀之证,使病情更为复杂。故临床中清热化痰,去除实邪是治疗本病的重要环节。基于此,三黄安神汤中用黄芩、黄连、黄柏“三黄”为君以清热燥湿,泻火解毒,泻心火以下降,剂量虽小,但起到引领诸药之方向作用,故以此为君药;白芍、赤芍和营敛阴,以入脾、胃、肺、肝经,能降气化痰,消食除胀,功效显著,有“冲墙倒壁”之称,故以此为臣药,配合黄芩、黄连、黄柏,酸苦涌泄以泻火;陈皮、清半夏、茯苓、甘草以燥湿化痰、理气和中,同时防止“三黄”伤脾胃阳气;酸枣仁为佐以养血活血,宁心安神。现代药理研究证实,黄芩、黄连、黄柏“三黄”对中枢神经系统有抑制作用,小鼠的自发活动、各种反射均受到抑制;同时脑电波可出现振幅慢波。白芍、赤芍、枳实、炒莱菔子有显著镇静和一定的镇痛作用,还能提高胃液的酸度,增进食欲和消化功能。酸枣仁可改善心功能、抗衰老、镇静催眠。痰热实邪去除,三焦之气条达,阴阳和调,神安而寐。
总之,三黄安神汤治疗脑梗塞后痰热内扰型失眠症,总有效率高于艾司唑仑组,同时复发率显著低于艾司唑仑组,疗效显著,值得临床进一步随机双盲对照观察研究与推广应用。
[1]Daniel J.Sleep disorders and psychiatry (Review of psychiatry)[M].Vol.24.Washington DC:Amer-ican Dsychiatric Association,2005.185
[2]Neil S.The physiology of sleep and the impact of ageing[J].Europ Urol,2005,3 (6):1 723
[3]世界卫生组织.疾病和有关健康问题的国际统计分类(ICD-10.第2 卷.指导手册) [M].北京:人民卫生出版社,1997.287
[4]中华神经科学会、中华神经外科学会.各类脑血管疹病诊断要点[S].中华神经科杂志,1996,29 (6):381
[5]国家中医药管理局.中华人民共和国中医药行业标准《中医病证诊断疗效标准》 [S].北京:国家中医药管理局出版,2012.31-32
[6]杨秀蓉,张尹红,徐志鹏,等.氟派嚓吨美利曲辛对脑梗寨后抑郁焦虑的治疗[J].药物流行病学杂志,2009,18(5):319-320

