红外线及自发荧光影像在糖尿病性黄斑水肿诊断中的价值△
王玲 生侠 吴清静 邢球 彭昕 谢青
糖尿病视网膜病变(diabetic retinopathy,DR)是目前最常见的视网膜血管病,亦是50岁以上人群主要致盲眼病之一[1]。糖尿病性黄斑水肿(diabetic macular edema,DME)是造成视力下降的主要原因。诊断DME的金标准是眼底荧光血管造影(fundus fluorescence angiography,FFA),但因糖尿病患者常伴有许多合并心、肾功能疾病,无法行FFA检查,因此通过无创检查来协助DME诊断、评估病变严重程度和随访成为眼科医师关注的焦点。我院2012年3月至2013年9月检查的DME患者133例239眼,现将其眼底的自发荧光(autofluorescence,AF)和红外线(infrared ray,IR)的影像学特点进行分析比较,并评估其在诊断DME中的价值。
1 资料与方法
1.1 一般资料 我院2012年3月至2013年9月检查的DME患者共133例239眼,所有病例均经过FFA确诊并排除明显的屈光间质混浊,其中男70例(126眼)、女 63例(113眼);年龄 30~83(55.0±11.2)岁;最佳矫正视力为 0.01~1.0(0.40±0.12)。
1.2 方法 所有确诊为DME的患者行以下检查:最佳矫正视力、裂隙灯显微镜眼前节检查、非接触眼压测量(NCT)、散瞳(瞳孔直径 >6.0 mm)后直接眼底检查或90 D前置镜检查,彩色眼底照相、海德堡Spectralis OCT及Spectralis HRA 行 FFA、AF、IR。AF模式为不注射荧光素钠,用蓝色的固定激光(波长488 nm),通过500 nm滤光片来获得眼底的图像。IR模式为不注射荧光素钠,用波长为820 nm的二极管激光照射生成的红外光反射眼底图像。
1.2.1 FFA 检查方法 采用国产200 g·L-1荧光素钠3 mL,在5 s内于肘静脉快速推入,推入前先行稀释液静脉内皮试,注射开始即刻自动记录造影时间,并将摄像视野对准视盘及黄斑区,早期连续拍摄,55 s后间段拍摄,晚期为30 min。
1.2.2 光学相干断层扫描检查方法 光学相干断层扫描(optical coherence tomography,OCT)检查:充分散瞳后,用870 nm波长,以黄斑中心凹为中心做水平、轴向线性扫描以及多线扫描,轴向分辨率5 μm,横向分辨率6 μm,扫描速度40 000 A·s-1。所有摄影图像选择后存盘供分析用。正常影像的选择来源于本院的工作人员,健康人群25人50眼。其中男12人,女13人,年龄24~56(38.0±6.1)岁,最佳矫正视力为1.0~1.5。50眼分别行以上所有检查。
1.3 荧光鉴定标准 本研究重点观察黄斑区血管弓内影像。正常AF影像视盘和血管为暗区,黄斑中心凹周围荧光较弱、均匀,血管弓区域亮度增强,向周边逐渐减少。正常IR影像视盘盘沿为暗区,视杯明亮,血管色暗,黄斑区由于色素密集,相对较暗,后极部视网膜呈均匀白色亮点。本研究以正常AF影像中心凹周围低荧光面积为界,界内称黄斑区,界外称黄斑旁区。以正常AF影像为标准,凡在黄斑区出现高荧光或不均匀低荧光为异常荧光,凡在黄斑旁区出现低、高荧光者为异常荧光。以正常IR影像为标准,凡在黄斑区及黄斑旁区出现低、高荧光者为异常荧光。
2 结果
2.1 一般结果 133例239眼DME患者中,AF有异常影像的182眼(76.15%),IR有异常影像的161眼(67.36%)。
2.2 正常眼底AF和IR影像 与AF相比,正常人眼底IR信号较弱,AF在视盘血管与视网膜组织的明暗反差更为明显(图1)。

Figure 1 AF and IR images of normal fundus.A:AF;B:IR 正常眼底AF和IR影像。A:AF影像;B:IR影像

Figure 2 Both AF and IR had hypofluorescence.A:AF showed irregular hypofluorescence in macular lutea and surrounding;B:IR showed irregular hypofluorescence in same area;C:FFA showed scattered fluorescence dye leaking in macalar lutea,and superior and inferior temporal side of macular lutea AF、IR同时低荧光分析。A:AF示黄斑区及黄斑旁区不均匀低荧光;B:IR于同一区域亦呈不均匀低荧光;C:FFA示黄斑区及颞上、颞下黄斑旁区散在荧光染料渗漏
2.3 AF及IR同时异常荧光患者分析 AF及IR同时有异常荧光的161眼(67.36%),其中同时为低荧光者38眼(15.90%),AF示黄斑区及黄斑旁区不均匀低荧光,IR于同一区域亦呈不均匀低荧光,FFA示黄斑区及颞上、颞下黄斑旁区散在荧光染料渗漏(图2);AF、IR同时为高荧光者35眼(14.64%);AF为低荧光、IR呈高荧光者51眼(21.34%),AF黄斑旁区颞上方斑状低荧光,IR于相同区域有一点状高荧光,FFA示此处有片状荧光染料渗漏,OCT显示此处神经节细胞层(ganglion cell layer,GCL)到内核层(inner nuclear layer,INL)局限水肿,未累及外丛状层(outer plexiform layer,OPL)(图 3);AF 呈高荧光,IR为低荧光者27眼(11.30%);AF、IR同时存在低、高荧光者10眼(4.18%),AF及IR于黄斑区及黄斑旁区均存在不均匀的点状低、高荧光,FFA示黄斑区旁中心凹毛细血管扩张、渗漏,后期花瓣样高荧光,OCT显示黄斑区神经纤维层囊样水肿、增厚,视网膜色素上皮(retinal pigment epithelium,RPE)层受累(图4)。2.4 AF及IR不同时异常荧光患者分析 AF有异常荧光、IR正常的21眼(8.79%),黄斑区颞下方AF呈斑点状高荧光,IR无明显异常,FFA于相同区域晚期呈斑状荧光染料渗漏,OCT示此区域INL至外界膜(outer limiting membrane,OLM)之间水肿,但未明显累及RPE层(图5)。AF正常,IR有异常荧光的未见一眼。2.5 AF及IR无异常荧光患者分析 AF及IR均正常的57眼(23.85%),AF影像仅上、下血管弓周围各有一小片状低荧光区,黄斑区及黄斑旁区无异常荧光,IR与之相同,FFA示晚期黄斑区呈花瓣样高荧光,上下血管弓周围染料渗漏(图6)。
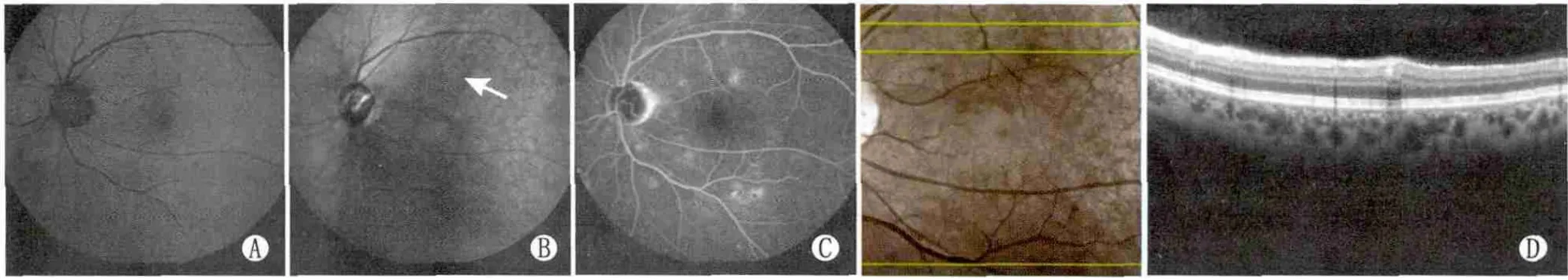
Figure 3 AF had hypofluorescence and IR had hyperfluorescence.A:AF showed patchy hypofluorescence in the temporal and superior side of paramucula;B:IR showed spoty hypofluorescence in the same area;C:FFA showed patchy fluorescence dye leaking in the same area;D:OCT showed localized edema between GCL and INL,but OPL was not involved AF为低荧光、IR呈高荧光。A:AF呈黄斑旁区颞上方斑状低荧光;B:IR于相同区域有一点状高荧光(箭头所示);C:FFA示此处有片状荧光染料渗漏;D:OCT示此处GCL到INL局限水肿,未累及外丛状层
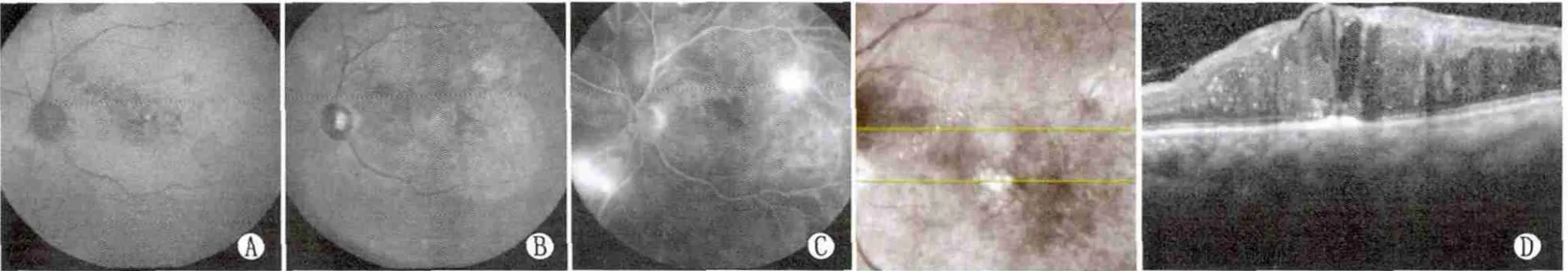
Figure 4 Both AF and IR had a mixture of hypofluorescence and hyperfluorescence.A:AF showed spotty hypdfluorescence and hyperfluorescence distributed irregularly in macular lutea and paramacula;B:IR showed same image in macular lutea;C:FFA showed dilatation and exudation of capillaries in perifovea and flower-like hyperfluorescence in later stage;D:OCT showed sac-like edema and thickening of nerve fiber layer in macalar lutea,RPE layer was involved AF、IR同时存在低、高荧光。A:AF于黄斑区及黄斑旁区有不均匀的点状低、高荧光;B:IR于相同区域呈相同影像;C:FFA示黄斑旁中心凹毛细血管扩张、渗漏,后期花瓣样高荧光;D:OCT示黄斑区神经纤维层囊样水肿、增厚,RPE层受累
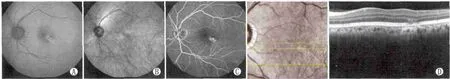
Figure 5 AF and IR had abnormal fluorescence.A:AF showed patchy and spot hyperfluorescence in temporal and inferior side of macular lutea;B:IR was not obviously abnormal;C:FFA showed patchy fluorescence dye leaking in the same area;D:OCT showed edema between INL and OLM in the same area,but RPE layer was not obviously involved AF、IR不同时异常荧光。A:AF示黄斑区颞下方呈斑点状高荧光;B:IR无明显异常;C:FFA示相同区域晚期呈斑状荧光染料渗漏;D:OCT示此区域内核层至外界膜之间水肿,但未明显累及RPE层
3 讨论
眼底AF是荧光染料未注入血管前,眼底组织中含有的荧光性物质在一定波长激发光的作用下所产生的一种现象。AF信号主要来源于眼底RPE细胞吞噬光感受器外节产生的脂褐素及黑色素脂褐素复合体[2],其正常图像视盘,血管为低荧光,但后极部由于黑色素及叶黄素的吸收遮挡可进行黄斑定位。IR信号主要来源于非脂褐素的荧光物质、RPE细胞、脉络膜中的黑色素(氧化黑色素)及包含黑色素的复合体。随着激发光波长的增加,黑色素的吸收作用减弱[3]。与AF相比,正常图像信号较弱,视盘、血管也为低荧光,后极部RPE细胞中黑色素含量较多,荧光弥漫,无明显的黄斑定位。AF是体现视网膜相应组织代谢功能的反映,IR是反映视网膜脉络膜组织内黑色素含量的分布。已有研究证实,脂褐素含有多种毒性化合物,这些化合物能够干扰细胞的正常功能,氧化损害在脂褐素沉积中充当了重要角色[4]。
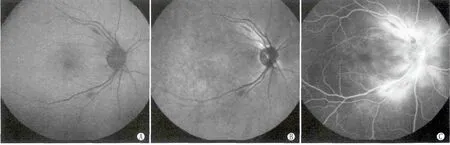
Figure 6 AF and IR had no abnormal fluorescence.A:AF showed patchy hypofluorescence around the superior and inferior retinal vascular arcades,no abnormal fluorescence in macular lutea and paramucula;B:IR had same image with AF;C:FFA showed flower-like hyperfluorescence in macular lutea and dye leaking around superior and inferior retinal vascular arcades in later stage AF、IR无异常荧光。A:AF仅上下血管弓周围各有一片状低荧光区,黄斑区及黄斑旁区无异常荧光;B:IR影像与AF相同;C:FFA示晚期黄斑区呈花瓣样高荧光,上下血管弓周围染料渗漏
有关眼底AF,近年来相继有不少报道[5-7]。Simone等[8]研究表明:AF示无荧光,说明该区域RPE细胞缺失,强荧光说明该区域RPE细胞脂褐素堆积,弱荧光表明该区域RPE细胞功能下降。IR无荧光表明该区域RPE细胞缺失,强荧光可能该区域RPE细胞顶部黑色素堆积及光毒性作用下色素氧化,弱荧光可能为RPE细胞基底部黑色素移除,感光细胞活性丢失或 RPE受损。李凤鸣等[9]认为:早期DR在INL或OPL内常有毛细血管或微血管瘤破裂出血,病程时间较长的DR血-视网膜屏障破坏,液体渗漏入视网膜发生视网膜水肿和硬性渗出。OPL在水肿时最为明显。黄斑部视网膜有较多放射状排列的Henle纤维,也常有较重的水肿。本研究认为:AF及IR同时为高荧光,说明病变区RPE细胞代谢旺盛,脂褐素堆积,其顶部黑色素堆积,色素氧化明显。AF及 IR同时为低荧光,表明该区域RPE细胞受损较严重,甚至缺失,导致脂褐素与氧化黑色素这两种荧光产物减少。而AF呈低荧光、IR呈高荧光,也显示了IR光谱波长的特性,具有很强的深层穿透力。
张新媛等[10]对黄斑囊样水肿(cystoid macular edema,CME)进行了黄斑色素密度与AF的对比分析,发现CME由于视网膜内囊腔的形成,造成了相应部位黄斑色素的移位,使得蓝光得以穿透视网膜各层到达RPE层。故AF表现为花瓣样外观,提示AF的出现与黄斑色素的密度呈负相关。本研究认为:早期DME黄斑色素较多,能吸收激发光,同时水肿也吸收激发光,而显示AF以低荧光为主,随着病情发展,水肿加剧,RPE细胞缺失,黄斑色素减少,造成囊腔所在区域因缺乏吸收激发光物质而表现为AF呈高荧光。故在此病情进展过程同时存在AF呈低、高荧光并存的现象。因RPE受累,故IR影像也同时存在低、高荧光,提示RPE细胞受损严重。此外,AF有异常荧光、IR正常,考虑为病变未明显导致脉络膜中的黑色素过度氧化,故IR未显示异常荧光。
本研究发现,水肿病灶位于INL到OPL之间时,AF观察效果好较,而水肿位于外核层(outer nuclear layer,ONL)到RPE层,特别是RPE层出现连续性中断时,IR分辨较好。因为DR好发于INL及OPL之间,故能够解释本研究观察到AF异常较IR异常的比例高的原因。值得注意的是,AF及IR均未见异常荧光者占23.85%,说明AF及IR模式检查对确诊DME仍有一定的局限性。McBain等[11]用AF诊断CME的过程中发现,以标准FFA影像作为诊断“金标准”,AF诊断CME的敏感度为81%。本研究以相同标准得出AF诊断DME的敏感度为76.15%,IR诊断DME的敏感度为67.36%。AF联合IR诊断DME,更能较准确地判断视网膜及脉络膜的损伤程度。傅永艳等[12]对94眼临床确诊DR患者,经FFA检查诊断为DME者78眼(83.0%),经OCT检查诊断为DME者81眼(86.2%)。本研究显示,FFA诊断DME的阳性率较OCT高。
总之,AF结合 IR,再联合 Spectralis OCT,因它们易操作、无损伤和有效性,在DR患者因心肾功能等疾患无法行FFA检查时,为DME的诊断提供了较可靠的依据,值得临床推广应用。
1 赵堪兴,主编.眼科学[M].第7版.北京:人民卫生出版社,2008:205.
2 Rovati L,Docchio F.Autofluorescence methods in ophthalmology[J].J Biomed Opt,2004,9(1):9-21.
3 Keilhauer CN,Delori FC.Near infrared autofluorescence imaging of the fundus visualization of ocular melanin[J].Invest Ophthalmol Vis Sci,2006,47(8):3556-3564.
4 Bindewald-Wittich A,Han M,Schmitz-Valckenberg S,Snyder Sarah R,Giese G,Bille Josef F.Two-photon-excited fluorescence imaging of human RPE cells with a femtosecond Ti:Sapphire laser[J].Invest Ophthalmol Vis Sci,2006,47(10):4553-4557.
5 Curcio CA,Owsley C,Jackson GR.Spare the vods,save the cones in aging and age-related maculopathy[J].Invest Ophthalmol Vis Sci,2000,41(8):2015-2018.
6 付校楠,彭惠.眼底自发荧光技术在部分视网膜疾病中的应用进展[J],眼科新进展,2013,33(4):393-396.
7 华瑞,柳力敏,张慧,陈蕾.两种波长自发荧光在眼底疾病诊断中的应用[J],眼科新进展,2010,30(11):1048-1053.
8 Simone K,Ulrich K,Bernhard HF,Britta F,Silke W,Klaus R.Lipofuscin-and melanin-related fundus autofluorescence in patients with ABCA 4-associated retinal dystrophies[J].Am J Ophthalmol,2009,147(8):895-902.9 李凤鸣,主编.中华眼科学[M].第2版.北京:人民卫生出版社,2005:2169.
10 张新媛,Gillies M,朱晓青,王鑫,肖媛媛,项晓林,等.黄斑囊样水肿患者自发荧光与黄斑色素密度的关系[J].眼科,2010,19(5):357-360.
11 McBain VA,Forrester JV.Losis of cystoid macular oedema[J].Br J Ophthalmol,2008,92(9):946-949.
12 傅永艳,才娜,柳丽敏,刘宁宁,万超,陈蕾.糖尿病黄斑水肿的临床诊断方法比较[J],眼科新进展,2009,29(8):591-593.

