eGFR作为糖尿病视网膜病变预警因子的研究
吴京阳 刘磊 耿金 柳力敏 陈蕾
在过去的25 a里,全世界2型糖尿病(type 2 diabetes mellitus,T2DM)患者明显增加[1-2],糖尿病视网膜病变(diabetic retinopathy,DR)作为 DM最常见的并发症之一,发生率更是惊人[3-4]。世界卫生组织2006年的统计数据显示,全世界3700万盲人中由DR所致者占4.8%[5]。因此,积极寻找和控制 DR发生发展的危险因素至关重要。
研究表明尿微量白蛋白可以作为DM的一种常见微血管并发症糖尿病肾病(diabetic nephropathy,DN)临床期的标志,对 DR的发生和发展也有一定的提示作用[6-7],但DN与DR的发生并不完全同步。同为衡量肾功能的另一指标肾小球滤过率(glomerular filtration rate,GFR),近期被证实与 DR的进展负相关[8-9]。不同于尿微量白蛋白的是,GFR早在DM初期就由于高血糖对肾脏的作用而呈现高值,并随肾功能下降而下降,且这种变化先于尿微量白蛋白出现,那么GFR水平是否对DR的发生具有提示作用呢?本文旨在分析DR患病率并探讨GFR对DR是否有预警作用,探索DR早期筛查的新途径。
1 资料与方法
1.1 临床资料 收集2010年9月至2012年3月1687例在中国医科大学附属第一医院DM眼病门诊就诊的DM患者。经过严格的诊断和排除筛选后,共有1613例T2DM患者最终纳入研究,其中844例(52.3%)为男性,769 例(47.7%)为女性。本项目已通过中国医科大学伦理委员会批准,所有研究对象均签署知情同意书。
1.2 诊断和排除标准 DM的诊断按照1999年世界卫生组织标准[10]。DR分级根据2002年在悉尼制定的国际临床 DR严重程度分级标准[11]。患有1型DM、急性代谢紊乱(如糖尿病酮症酸中毒、高血糖高渗状态等)、单眼或双眼屈光间质混浊影响眼底观察、患有其他眼病或身体其他严重病变(如癌症)的患者均被排除。由于DN患者常同时伴有DR发生[12],因此为避免选择性偏倚出现,并未剔除合并DN者。
1.3 方法 1613例T2DM患者入院后均被要求完成一份详细的调查表。内容包括年龄、性别、DM病程、DM家族史、高血压病史。每例患者取坐位休息5 min后测量血压,以两次测量的均值为记录值。入院当天早上空腹抽取肘正中静脉血用于生物化学检测,内容包括空腹血糖(fasting blood-glucose,FBG)、糖化血红蛋白(HbA1c)、甘油三酯(triglyceride,TG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、血清肌酐(serum creatinine,Scr)和血尿素氮(blood urea nitrogen,BUN)。口服75 g葡萄糖粉或同质量馒头,2 h后再次采取静脉血用于餐后2 h血糖(2 h PG)测量,采用 ARCHITECT c8000(东芝,日本东京)生化分析仪检测以上指标。利用CKD-EPI公式[13]计算 eGFR(estimated GFR)。所有患者都在散瞳后接受眼底检查,包括直接眼底镜检查和分别以黄斑和视盘为中心拍摄45°眼底相(CRDGI,日本佳能)。DR的诊断均由经过训练的眼科医师完成。根据评估的结果将研究对象按照有无DR病变分成DR组和非DR(non-diabetic retinopathy,NDR)组。DR组患者按照病情严重程度分为非增殖期 DR(non-proliferative diabetic retinopathy,NPDR)组和增殖期DR(proliferative diabetic retinopathy,PDR)组。
1.4 统计学方法 统计分析采用易尔统计软件(www.empowerstats.com)。患者基本特征用均数±标准差()和百分数(%)表示。连续变量使用独立样本t检验,分类变量使用优势比(OR)和卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 DR患病率及相关危险因素 纳入研究的1613例T2DM患者中,共有DR患者550例,DR患病率为 34.10%,NDR 组患者 1063例(65.90%)(表1)。单因素方差分析结果显示,DR组与NDR组间年龄(P=0.003)、DM 家族史(P=0.036)、DM 病程(P <0.001)、FBG(P <0.001)和 2 h PG(P <0.001)、HbA1c(P=0.003)、TC(P <0.001)、HDL-C(P=0.013)、LDL-C(P=0.002)、SBP(P <0.001)、eGFR(P <0.001)和 Scr(P <0.001)差异均有统计学意义。而两组间TG、DBP和BUN差异均无统计学意义(P值分别为 0.311、0.094、0.218,见表1)。
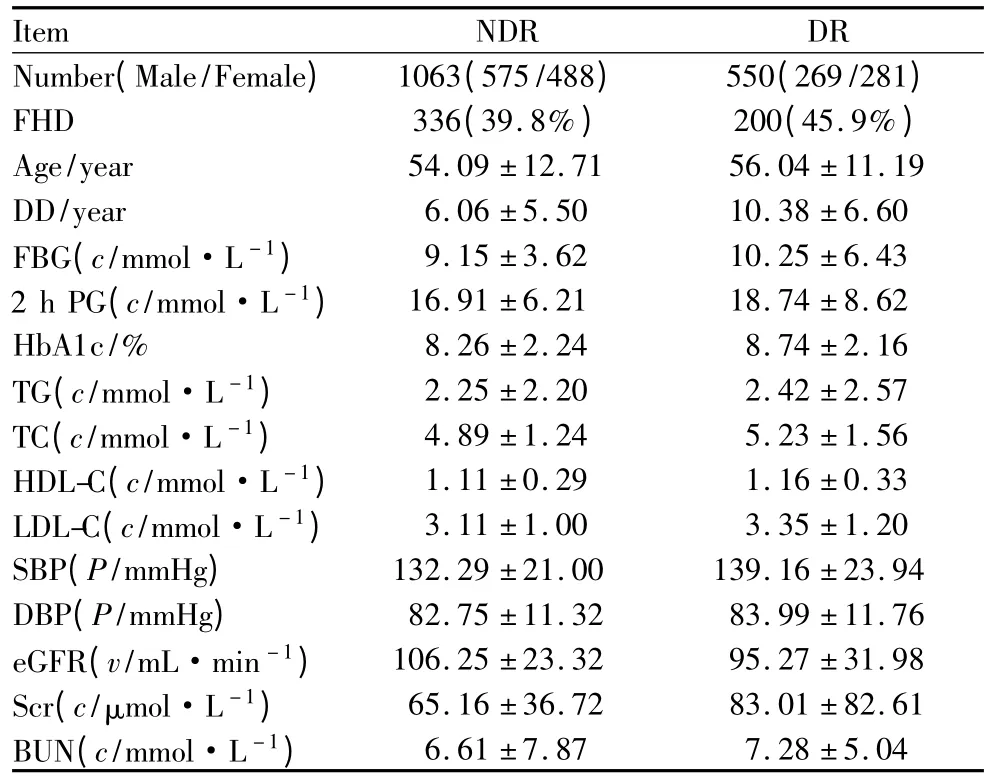
表1 研究人群基本特征Table 1 Clinical characteristics of the participants
为确定DR的独立危险因素,我们进行了以DR为应变量,单因素分析中有统计学差异的变量为自变量的Logistic回归分析。结果显示,年龄、DM病程、HbA1c、HDL-C、SBP、DBP和 eGFR 为 DR 的独立危险因素(表2)。
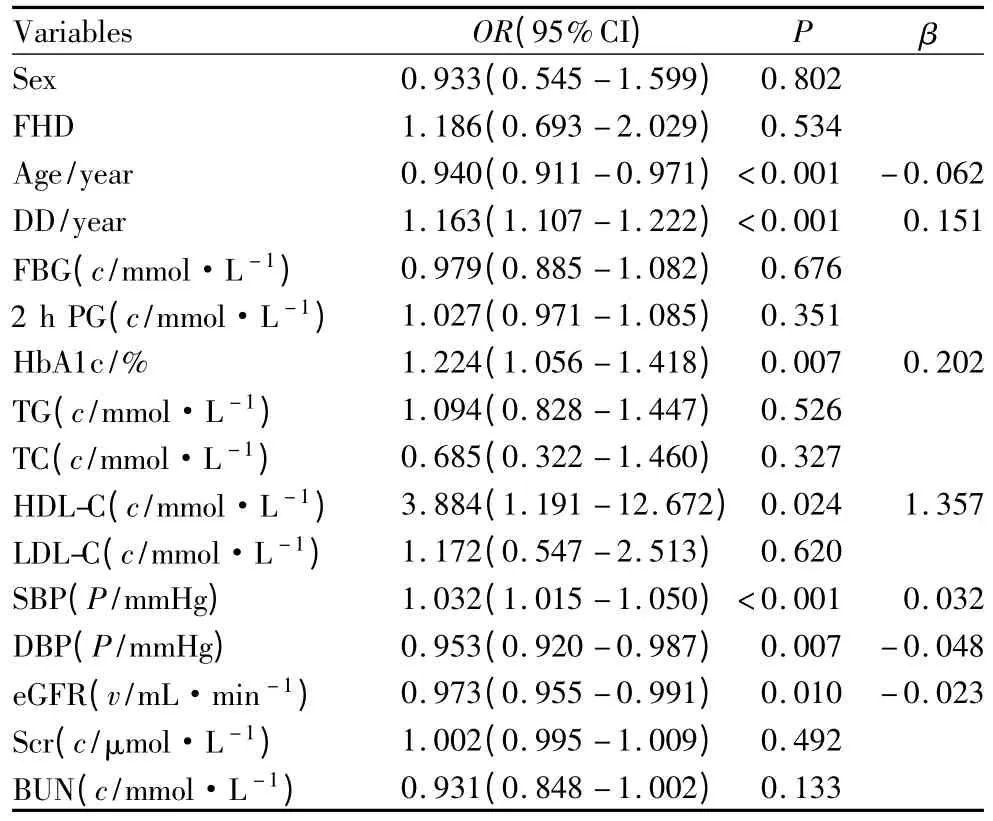
表2 DR危险因素的Logistic回归分析Table 2 The logistic regression analysis of the risk factors for DR
2.2 eGFR与 DR的关系 NDR组、NPDR组和PDR组的 eGFR 值分别为(106.27±23.37)mL·min-1、(100.12±30.85)mL·min-1、(83.33±33.77)mL·min-1。说明 eGFR随着 DR患病程度的加重而逐渐降低。
我们将每个连续型变量按照由小到大的顺序排序后均分为低、中、高(Low,Medium,High)3 组,进行分层分析(表3),结果显示,层间并不存在混杂因素。另外,TG和DBP在单因素分析中与DR无关,而在分层分析中,各层与DR均相关。然后,对每一个分层因素分别进行与eGFR和DR相关性的交互作用检验。得到存在效应修饰作用的变量有Scr(P=0.003)、SBP(P=0.043)、LDL-C(P=0.025)和TC(P=0.005)。此外,BUN(P=0.062)也对 eGFR和DR的关系存在一定的效应修饰。
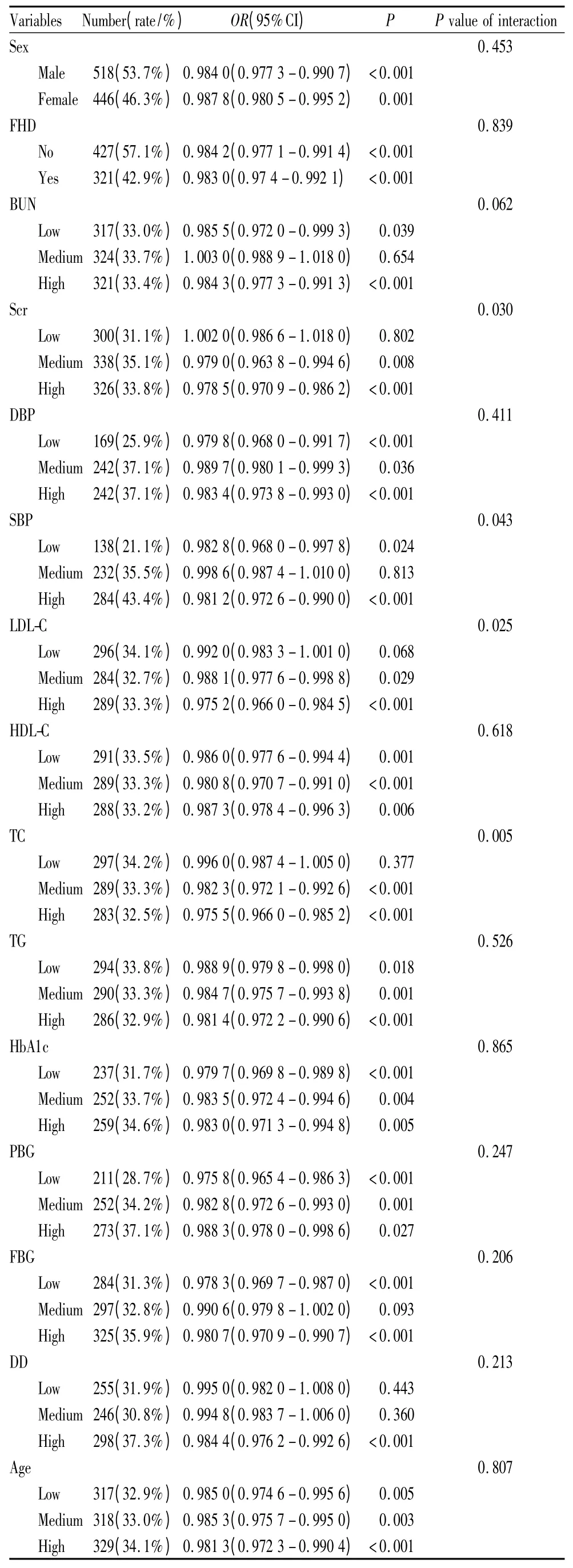
表3 所有变量的分层分析和交互作用检验Table 3 Stratified analysis of all variables and interaction tests
通过软件进行协变量筛选,筛选标准为协变量对结果变量的回归系数P<0.20或引进协变量于基本模型后导致危险因素回归系数的改变超过10%。结果显示,SBP、FBG、2 h PG、HbA1c和 DM 病程符合筛选条件(OR 分别为13.5、13.4、16.5、18.5、39.0)。将所有对eGFR与DR相关性有影响的变量调整后,重新进行单因素分析发现,eGFR仍与DR显著相关(OR:0.971,95%CI:0.954-0.988,P<0.001)。同时进行调整变量后的平滑曲线拟合,结果显示曲线呈两段式变化(图1)。当 eGFR>100 mL·min-1时,DR的发病风险变化不大;而当eGFR<100 mL·min-1时,DR发病风险明显增加。再对曲线进行饱和效应分析,得到 eGFR=99.4 mL·min-1(34%)为曲线的拐点。
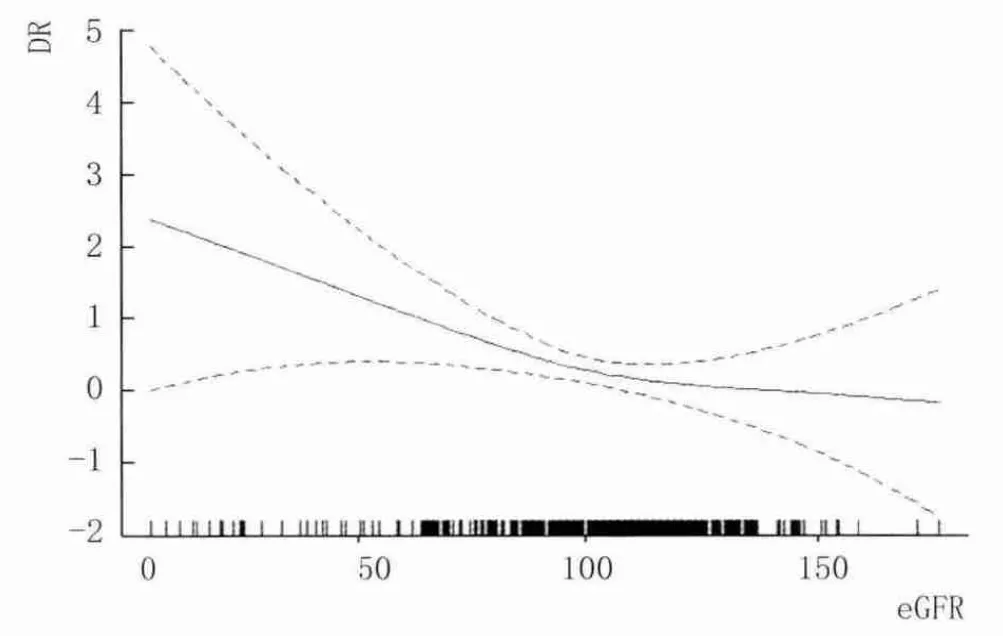
Figure 1 Smooth curve fitting of eGFR and DR eGFR与DR关系的平滑曲线拟合
3 讨论
DR作为DM常见微血管的并发症之一[14],被认为是有劳动能力人群中致盲的首要原因。本研究中,DR患病率为34.10%,这与我国其他学者的研究数据相当[15],但远高于欧美、韩国等发达国家[16-17],原因可能是中国人群DM的发病率高于其他国家[2],但受重视程度较低[18],从而导致了 DM 并发症的高发病率,尤其是常见的并发症DR。这提示我们在今后的工作中应加大对DM及其并发症的宣讲力度,以便从源头上遏制DR的发生和发展。
曾有研究指出,较长的DM病程是DR的主要危险因素之一,而高龄、高血糖、高脂血症、蛋白尿、严重肥胖、饮酒、遗传因素以及各种激素如生长激素也已经被证实为 DR的相关危险因素[19-22]。同样,我们的研究也表明DR组与NDR组相比,年龄、DM长病程、高血糖、高血压和血脂都与DR显著相关。此外,我们还发现eGFR水平与DR发生呈反向相关关系,这与之前的几项研究结果一致[12,23]。有学者提出每1.73 m2eGFR <30 mL·min-1时患 DR 的风险将增加3倍[19],这说明 eGFR水平对 DR的发生具有提示作用。
通过对每一个变量的分层分析,我们发现每一层的结果都一致,说明我们的研究中不存在混杂因素。然而,本研究利用交互作用检验和协变量筛选找到对eGFR和DR关系有修饰作用的效应修饰因子,对选出的变量进行调整后,本研究结果仍表明,eGFR与DR显著相关。从两者关系的拟合曲线图中可见,eGFR与 DR的关系呈两段式变化,99.4 mL·min-1是预测DR发生的关键点。
GFR是衡量肾功能的重要指标,虽然它与DM微血管病变的直接关系尚未完全建立,然而,高水平的GFR不仅与大血管病变的发生呈反向相关,比如冠状动脉疾病[24-25],而且是 DN辅助诊断的重要指标[26]。许多研究共同证实,DR与DN同属于DM的微血管并发症,他们有着相似的病理基础[27-29]。最近,也有文章证实 DR与区域性动脉硬化密切相关[30]。
由于高血糖导致肾小球高灌注和高滤过,因此在T2DM患者患病初期就出现 GFR升高[31]。高血糖所致的糖基化终产物堆积可促使肾小球系膜增殖和肾小球基底膜增厚,除此之外,多元醇通路活化、蛋白激酶C激活、磷酸戊糖途径[32]、氧化应激以及各种细胞因子等的共同作用,促使广泛的毛细血管阻塞和足细胞减少而导致尿蛋白损耗和肾功能下降,即GFR下降。随着肾小球基底膜的进一步增厚,系膜基质增多并出现裂隙,使得尿蛋白漏出并增多[33]。可见 GFR先于尿蛋白出现、贯穿 DM整个病程。
以上的病理机制同样也是高血糖作用于视网膜的通路。这些过程可导致 Müller细胞、神经节细胞[34]及周细胞发生程序化细胞死亡,促进毛细血管基底膜增厚和内皮细胞增殖的改变,进而导致毛细血管无灌注,出现微血管瘤、渗出等DR的典型病理改变。
可见,DM微血管病变共同的病理通路是致靶器官血管管腔不断狭窄并最终阻塞,随后导致受影响的组织灌注不足。综上,我们认为eGFR不仅可以作为DN的诊断指标,也可以预测DR的发生或发展。
本研究探讨了eGFR作为DR预警因子的可行性,但仍存在一些局限之处:(1)本研究是回顾性病例对照研究,研究人群以医院为基础,并不能代表全部DM患者;(2)DR的诊断依靠眼底镜检查和眼底照相,没有眼底血管造影的判定;(3)eGFR的水平是通过公式估计得到的,而且与eGFR相关的一些因素没有列入研究,如尿蛋白排泄量。因此,还需要在更广泛的人群范围内进行前瞻性的长期或多中心研究,并进一步纳入更多因素深入探讨eGFR与DR的关系及相关机制。
总之,本研究认为,eGFR水平可以用于临床上预测DM患者DR的发生。今后还需要更多的研究来证实这个结果并探讨相关的机制。
1 King H,Aubert RE,Herman WH.Global burden of diabetes,1995-2025:prevalence,numerical estimates,and projections[J].Diabetes Care,1998,21(9):1414-1431.
2 Yoon KH,Lee JH,Kim JW,Cho JH,Choi YH,Ko SH,et al.Epidemic obesity and type 2 diabetes in Asia[J].Lancet,2006,368(9548):1681-1688.
3 Liu L,Wu X,Liu L,Geng J,Yuan Z,Shan Z,et al.Prevalence of diabetic retinopathy in mainland china:a meta-analysis[J].PloS One,2012,7(9):e45264.
4 Malek M,Khamseh ME,Aghili R,Emami Z,Najafi L,Baradaran HR.Medical management of diabetic retinopathy:an overview[J].Arch Iran Med,2012,15(10):635-640.
5 Zheng Y,He M,Congdon N.The worldwide epidemic of diabetic retinopathy[J].Indian J Ophthalmol,2012,60(5):428-431.
6 Satchell SC,Tooke JE.What is the mechanism of microalbuminuria in diabetes:a role for the glomerular endothelium[J].Diabetologia,2008,51(5):714-725.
7 曹龙翎,黎雪英,林梓波,罗玲,陈华健.尿微量白蛋白和血清胱抑素C联合检测对评估2型糖尿病患者早期肾损伤的价值[J].新乡医学院学报,2013,30(4):304-305,308.
8 Krzyzanowska K,Mittermayer F,Schernthaner GH,Brunner S,Brix JM,Aschauer S,et al.Renal function but not asymmetric dimethylarginine is independently associated with retinopathy in type 2 diabetes[J].Cardiol Res Pract,2011(2011):260191.
9 He BB,Wei L,Gu YJ,Han JF,Li M ,Liu YX,et al.Factors associated with diabetic retinopathy in chinese patients with type 2 diabetes mellitus[J].Int J Endocrinol,2012,(2012):157940.
10 Puavilai G,Chanprasertyotin S,Sriphrapradaeng A.Diagnostic criteria for diabetes mellitus and other categories of glucose intolerance:1997 criteria by the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus(ADA),1998 WHO consultation criteria,and 1985 WHO criteria.World Health Organization[J].Diabetes Res Clin Pract,1999,44(1):21-26.
11 Wilkinson CP,Ferris FL 3rd,Klein RE,Lee PP,Agardh CD,Davis M ,et al,Global Diabetic Retinopathy Project Group.Proposed international clinical diabetic retinopathy and diabetic macular edema disease severity scales[J].Ophthalmology,2003,110(9):1677-1682.
12 Parving HH,Mogensen CE,Thoma MC.Poor prognosis in proteinuric type 2 diabetic patients with retinopathy insights from the RENAAT study[J].QJM,2005,98(2):119-126.
14 Kohner EM,Aldington SJ,Stratton IM,Manley SE,Holman RR,Matthews DR ,et al.United Kingdom Prospective Diabetes Study,30:diabetic retinopathy at diagnosis of noninsulin-dependent diabetes mellitus and associated risk factors[J].Arch Ophthalmol,1998,116(3):297-303.
15 张斌,向红丁,毛微波,郭晓蕙,王家驰,贾伟平,等.北京、上海、天津、重庆四城市住院2型糖尿病患者糖尿病慢性并发症及相关大血管疾病的流行病学分析[J].中国医学科学院学报,2002,24(5):452-456.
16 Kostev K,Rathmann W.Diabetic retinopathy at diagnosis of type 2 diabetes in the UK:a database analysis[J].Diabetologia,2013,56(1):109-111.
17 Kim JH,Kwon HS,Park YM,Lee JH,Kim MS,Yoon KH,et al.Prevalence and associated factors of diabetic retinopathy in rural Korea:the Chungju metabolic disease cohort study[J].J Korean Med Sci,2011,26(8):1068-1673.
18 Steinman RA,Birshtein BK.Treatment and awareness of type 2 diabetes in Beijing,China,compared to New York[J].Diabetes Educ,2007,33(2):282-290.
19 Seo WT,Song SO,Kim SY,Choi YS,Jang HR,Lee SJ.The risk factors of diabetic retinopathy in NIDDM patients[J].J Korean Diabetes Assoc,1999,23(2):162-171.
20 Kim HK,Oh TS,Lee SM,Lee JB.The initial fundus examination and severity of diabetic retinopathy at a primary eye clinic[J].J Korean Ophthalmol Soc,2005,46(6):982-988.
21 Jin JH,Lee SJ,Lee HS,Kim SD.Prognostic factors of visual acuity in diabetes mellitus[J].J Korean Ophthalmol Soc,2006,47(5):755-762.
22 Choi CY,Lee JY,Kim JM,Park KH,Rhee EJ.Quantitative analysis of aqueous flare in diabetic patients[J].J Korean Ophthalmol Soc,2008,49(12):1954-1960.
23 Kramer HJ,Nguyen QD,Curhan G,Hsu CY.Renal insufficiency in the absence of albuminuria and retinopathy among adults with type 2 diabetes mellitus[J].JAMA ,2003,289(24):3273-3277.
24 Bello AK,Hemmelgarn B,Lloyd A,James MT,Manns BJ,Klarenbach S,et al.Associations among estimated glomerular filtration rate,proteinuria,and adverse cardiovascular outcomes[J].Clin J Am Soc Nephrol,2011,6(6):1418-1426.
25 Ito H,Komatsu Y,Mifune M,Antoku S,Ishida H,Takeuchi Y,et al.The estimated GFR,but not the stage of diabetic nephropathy graded by the urinary albumin excretion,is associated with the carotid intimamedia thickness in patients with type 2 diabetes mellitus:a cross-sectional study[J].Cardiovasc Diabetol,2010,9:18.
26 Alwakeel JS,Isnani AC,Alsuwaida A,Alharbi A,Shaffi SA,Almohaya S,et al.Factors affecting the progression of diabetic nephropathy and its complications:a single-center experience in Saudi Arabia[J].Ann Saudi Med,2011,31(3):236-242.
27 Manaviat MR,Afkhami M,Shoja MR.Retinopathy and microalbuminuria in type Ⅱ diabetic patients[J].BMC Ophthalmol,2004,4:9.
28 Girach A,Vignati L.Diabetic microvascular complications--can the presence of one predict the development of another[J]?J Diabetes Complications,2006,20(4):228-237.
29 Boelter MC,Gross JL,Canani LH,Costa LA,Lisboa HR,Três GS,et al.Proliferative diabetic retinopathy is associated with microalbuminuria in patients with type 2 diabetes[J].Braz J Med Biol Res,2006,39(8):1033-1039.
30 Kim WJ,Park CY,Park SE,Rhee EJ,Lee WY,Oh KW,et al.The association between regional arterial stiffness and diabetic retinopathy in type 2 diabetes[J].Atherosclerosis,2012,225(1):237-241.
31 Silveiro SP,Friedman R,de Azevedo MJ,Canani LH,Gross JL.Fiveyear prospective study of glomerular filtration rate and albumin excretion rate in normofiltering and hyperfiltering normoalbuminuric NIDDM patients[J].Diabetes Care,1996,19(2):171-174.
32 Goldberg HJ,Scholey J,Fantus IG.Glucosamine activates the plasminogen activator inhibitor gene promoter through Sp1 DNA bindingsites in glomerular mesangial cells[J].Diabetes,2000,49(11):863-871.
33 Raptis AE,Viberti G.Pathogenesis of diabetic nephropathy[J].Exp Clin Endocrinol Diabetes,2001,109(Suppl 2):424-437.
34 Hammes HP,Federoff HJ,Brownlee M.Nerve growth factor prevents both neuroretinal programmed cell death and capillary pathology in experimental diabetes[J].Mol Med,1995,1(5):527-534.

